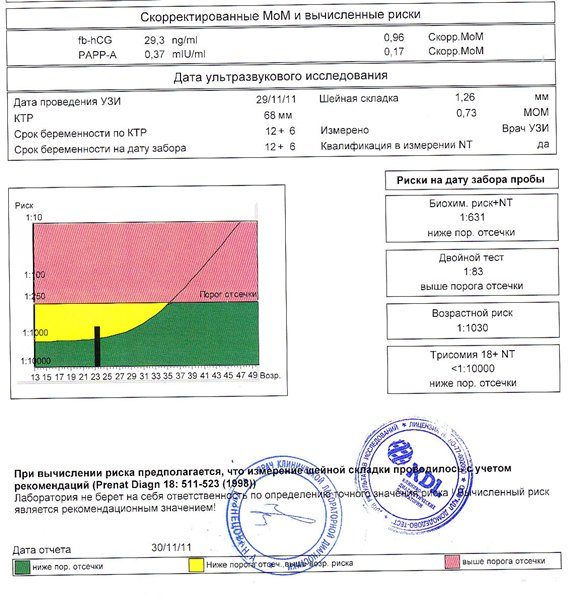
Скрининг в любом триместре не может гарантировать рождение как здорового, так и больного ребёнка. По его результатам можно лишь заподозрить какое-то отклонение в развитии или риск его дальнейшего появления и для уточнения назначить дополнительные обследования. Он определяет лишь вектор движения для врача, наблюдающего беременность. И чем хорош первый скрининг, так это тем, что он позволяет выявить грубые дефекты, возникшие на начальном этапе формирования внутренних органов эмбриона, таких как сердце, печень, почки. О том, как без медицинского образования и специальных знаний расшифровать результаты скрининга подробно в нашей таблице далее.
Содержание
Комбинированный скрининг первого триместра: что это такое
Врачи условно делят беременность на триместры. Первый триместр высчитывается со дня начала последней менструации и в итоге получается равным 12 акушерским неделям.
Выявление на ранней стадии некоторых генетических отклонений — это и есть главная задача такого анализа при беременности, как скрининг.
Биохимический анализ первого скрининга при беременности позволяет обнаружить патологии плода в виде синдромов Дауна, Патау и Эдвардса в 68% случаев. Учитывая данные ультразвукового исследования, достоверность результатов анализа крови подтверждается в 90% случаев.
Кто направляет на обследование и расшифровывает результаты скрининга
Первый скрининг, согласно приказу Министерства Здравоохранения, назначается акушером-гинекологом, ведущим беременность, в конце первого триместра. Этот срок выбран неслучайно:
- в это время наиболее важные хромосомные маркёры лучше всего визуализируются:
- толщина воротникового пространства;
- носовая кость;
- частота сердечных сокращений;
- кровоток в сердечном клапане;
- кровоток в печени малыша.
- если во время обследования выявятся пороки развития или генетические уродства, то у женщины есть возможность прервать такую беременность с минимальными потерями для собственного здоровья;
- определяются возможные акушерские патологии, то есть, устанавливается как вести каждую конкретную беременность, чтобы женщина успешно выносила и родила ребёнка. Например, если при УЗИ-обследовании обнаружили тонус матки, о котором женщина и не догадывается, то для его снятия врач назначит необходимые медикаменты, чтобы не допустить кислородного голодания или гипоксии плода.
Учитывая результаты обследования, врач устанавливает группу риска для беременной женщины и прописывает комплекс мероприятий, необходимых для конкретных условий протекания беременности.
Видео: к. м. н., врач акушер-гинеколог, врач УЗИ Н. Буренина о необходимости проведения первого скрининга
Имеет ли женщина право отказаться от обследования
Да, конечно, есть те, кто боятся УЗИ-волнами навредить ребёнку и даже те, кто вовсе не встаёт на учёт по беременности. Но только представьте, какую ответственность женщина на себя возлагает. У врачей накоплен огромный опыт по ведению беременных женщин со многими гинекологическими и наследственными проблемами в анамнезе, который помогает женщинам практически с любыми заболеваниями выносить здорового ребёнка.
Раньше, ещё у наших мам и бабушек, не было возможности так подробно и тщательно узнать о состоянии ребёнка в утробе. И сколько в результате рождалось слабых и больных ребятишек, которые и до года не доживали. Теперь же врач во время проведения уже первого УЗИ может даже пересчитать пальчики на ногах и руках у плода и выявить такие проблемы, которые способны поставить крест на успешном вынашивании.
Врачи рекомендуют всем женщинам, вставшим на учёт, проходить скрининги в положенные сроки. Конечно, есть исключение из правил. Это женщины, первоначально относящиеся в высокой группе риска, за которым врачи следят с повышенным вниманием. Им обследования назначаются чаще положенных трёх раз за беременность. К этой категории относятся:
- первородящие женщины в возрасте после 35 лет;
- женщины, которые успели переболеть даже банальными вирусными заболеваниями за первые 12 недель беременности;
- те, кто не подозревая о беременности, принимали какие-либо лекарственные препараты;
- те матери, у которых уже родился ребёнок с пороками развития;
- женщины репродуктивного возраста с гинекологическими проблемами:
- нарушениями менструального цикла;
- с хроническими инфекциями, передающимися половым путём (такими, как ВИЧ, гонорея);
- те, у кого предыдущие беременности закончились плачевно. Будь то замершие беременности, самопроизвольные выкидыши или задержки развития роста ребёнка.
- женщины с вредными привычками. Перед проведением УЗИ врач уточняет, курит ли женщина, чтобы максимально достоверное провести исследование.
Что включает в себя скрининговое исследование
Скрининговые исследования — это комплекс, который состоит из ультразвуковой диагностики и биохимии крови беременной женщины. Обычно весь комплекс сдаётся одним днём и по времени занимает не более получаса.
Биохимический скрининг — это оценка специфических белков, присутствующих в крови беременной женщины, и служащих маркерами (показателями) отсутствия/наличия хромосомных патологий плода. Двойной тест проводится на основе анализа крови из вены, взятого натощак.
Для успешной расшифровки результата врач должен точно выставить срок беременности, т. к. подсчёт по менструальному циклу не всегда даёт верный результат, особенно если он был нерегулярным или беременность наступила вскоре после родов.
На каком сроке нужно пройти первый скрининг
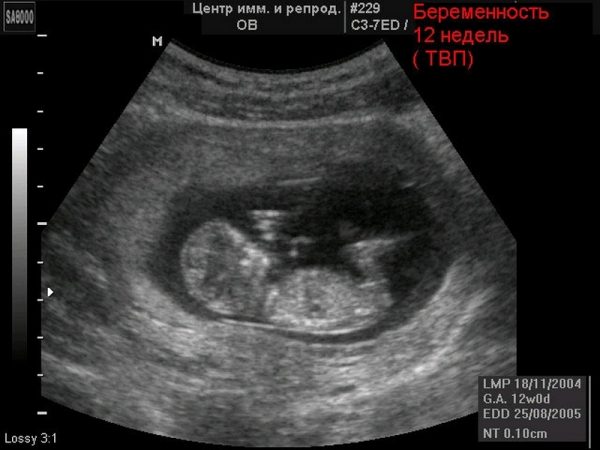
Для проведения первого скрининга срок устанавливается с 11 недель до 13 акушерских недель беременности и 6 дней. Именно на этом сроке заканчивается эмбриональный и начинается плодный период развития.
Как подготовиться к исследованию, его цена
В день назначенного скрининга женщина сначала проходит УЗИ и после этого сдаёт кровь. Это делается для установления точного срока беременности и подтверждения его измеренными параметрами в крови. Все перечисленные исследования проводятся бесплатно, направление вам обязаны дать в женской консультации, даже если у вас нет страхового полиса.
Подготовка для каждого рода манипуляций своя:
- При проведении УЗИ:
- за 2–3 дня до исследования отказаться от жирной, жареной пищи, особенно лёгкий ужин показан в день перед скринингом. Но также стоит отказаться от продуктов-газообразователей, чтобы не затруднить визуализацию;
Подготовка беременных женщин, страдающих метеоризмом, включает приём активированного угля или эспумизана - при трансвагинальном виде УЗИ, когда датчик прибора вводят непосредственно во влагалище, не предусмотрено никаких особых правил подготовки. Главное, чтобы мочевой пузырь не был наполнен;
В гинекологии такое медобследование является самым информативным, и при этом безболезненным и безопасным методом диагностики - при трансабдоминальном виде, когда датчик прибора скользит по передней брюшной стенке, необходимо наполнить мочевой пузырь. Для этого либо не мочиться за 3–4 часа до процедуры, либо выпить 5–6 стаканов воды за полчаса до скрининга. Другие жидкости пить не рекомендуется, ведь после УЗИ ещё предстоит сдавать кровь из вены.
Трансабдоминальный вид УЗИ предпочтителен при угрозе выкидыша
- за 2–3 дня до исследования отказаться от жирной, жареной пищи, особенно лёгкий ужин показан в день перед скринингом. Но также стоит отказаться от продуктов-газообразователей, чтобы не затруднить визуализацию;
- Перед биохимическим исследованием крови матери в день обследования запрещены к приёму:
- любая еда и напитки;
- лекарственные препараты.
Хоть медицина в нашей стране и бесплатная, многие выбирают частные лаборатории с комфортным сервисом и быстрой выдачей результатов, а также современным высокоточным оборудованием. В государственной клинике результатов биохимии приходится ждать несколько дней, тогда как в частной клинике вам их могут выдать через несколько часов. И вы не будете нервничать в ожидании результата и стоять в очереди в процедурный кабинет. Конечно, за быстроту и удобство придётся заплатить.
Таблица: цены на анализы и УЗИ-исследование первом скрининге по беременности
| Назнание обследования | в Москве | в регионах |
| УЗИ-исследование | 1500 руб. | 1400 руб. |
| биохимия крови | 1700 руб. | 1300 руб. |
Но всё же, перед сдачей крови следует уточнить в лаборатории:
- рассчитывается ли индивидуальный уровень риска рождения ребёнка с генетическими уродствами, определяемый в зависимости от возраста, расы матери и места её проживания;
- в каком виде выдаётся результат. Если вам просто выдадут листок с количественными показателями параметров, то диагностика считается проведённой не в полном объёме. Индивидуальный риск должен быть выражен в пропорции и результаты расчёта из специальной компьютерной программы PRISCA должны соответствовать международным стандартам.
. Результатом работы программы будет рассчитанной для конкретной женщины индивидуальное значение риска хромосомных патологий
10% женщин при биохимическом скрининге имеют в анализах отклонение от нормы и в 97–98% этих случаев у них рождаются абсолютно здоровые дети.
Расшифровка результатов скрининга
Расшифровкой результата занимается врач, но имея на руках результаты, можно, и не дожидаясь приёма, оценить возможные риски.
УЗИ в рамках скрининга
В процессе проведения УЗИ-обследования все измеряемые параметры сравниваются со средними показателями, характерными данной неделе беременности. Эта информация позволяет определить, насколько хорошо малыш сформирован, и правильно ли он развивается, а также соответствует ли размеры ребёнка установленному сроку.
Даётся оценка:
- анатомическим особенностям плода. В частности, как формируются внутренние органы:
- симметричность полушарий головного мозга плода;
- размеры окружности его головы;
- расстояние от затылочной до лобной кости;
- длина костей плеч, бёдер и предплечья;
- строение сердца.
- о том, как формируется хорион, а потом и плацента, их локализация, прикрепление к стенке матки. Примерно к концу первого триместра беременности хорион превращается в плаценту (детское место), при помощи которой развивающийся ребёнок прикрепляется к стенке матки. Локализация хориона и плаценты на передней, задней, одной из боковых стенок матки или на верхней стенке («дно» матки) считается нормальной и, как правило, обеспечивает успешное течение беременности и родов;
- наличия или отсутствия тонуса матки;
- стенок матки на предмет новообразований, внимание уделяется и состоянию придатков матки;
- количества сосудов в пуповине;
- структуры шейки;
- количеству околоплодных вод.
Если полученная в результате УЗИ величина того или иного параметра отклоняется от нормы в большую или меньшую сторону, то это считается сигналом наличия каких-то патологий.
Какие параметры определяются УЗИ-скринингом
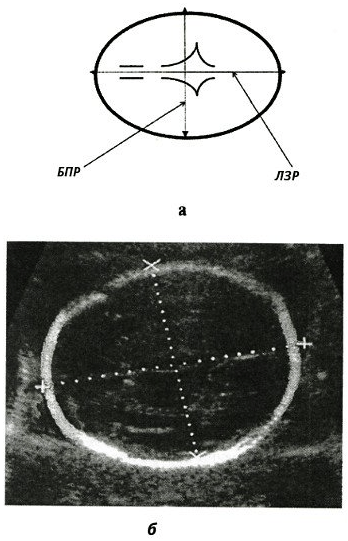
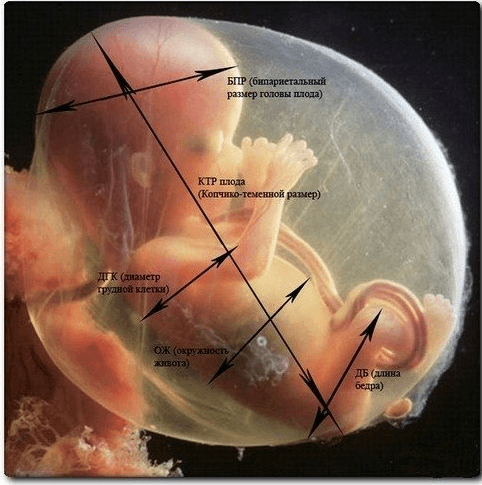
- Бипариетальный размер или БПР — это расстояние между наружными и внутренними краями обеих теменных костей;
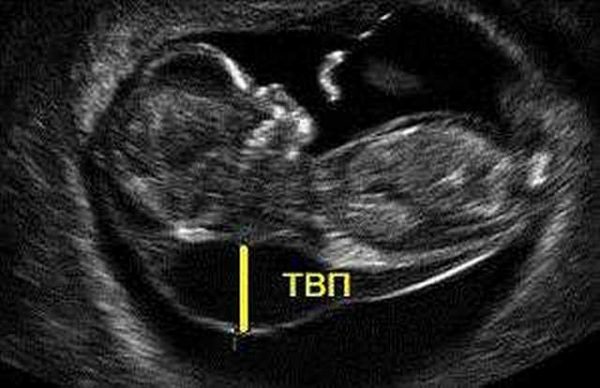
Измерение бипариетального размера (БПР) и лобно-затылочного размера (ЛЗР) головы плода это своеобразная «ширина» головы, измеряемая по малой оси, от виска до виска, здесь а — схема, б — способ измерения - Толщина воротникового пространства или ТВП. Расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Тем не менее, большое число случаев с увеличенной толщиной воротниковой зоны заканчивается появлением на свет здоровых малышей;
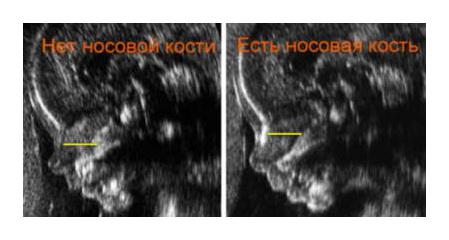
Во время проведения измерения головка ребенка должна находиться в нейтральном положении, ведь если она будет слишком запрокинута назад, то можно получить завышенные измерения, или наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реальной величины - Носовая кость;
Носовая кость — это немного удлинённая, четырехугольная, выпуклая спереди парная кость лица плода - Частота сердечных сокращений или ЧСС;
В норме сердечные сокращения должны быть ритмичными (повторяться через равные промежутки времени), а озникновение аритмии характерно для кислородной недостаточности плода (острой и хронической) и для врождённых пороков сердца - Копчико-теменной размер или КТР. Благодаря определению КТР плода устанавливают предполагаемую дату родов. Отмечено, что показатель копчико- теменного размера прямо пропорционален сроку беременности, то есть чем больше срок, тем больше показатель КТР.
Методика измерения копчиково-теменного размера плода довольно проста, и заключается в определении расстояния от теменной кости до копчика
Таблица: нормы КТР, ТВП, БПР, ЧСС и носовой кости плода
| Срок беременности | КТР, мм | ТВП, мм | Носовая кость, мм | ЧСС, ударов в минуту | БПР, мм |
| 10 недель | 31 | 1,5 | визуализируется, но не измеряется | 170 | 14 |
| 11 недель | 42 | 1,6 | визуализируется, но не измеряется | 165 | 17 |
| 12 недель | 51 | 1,6 | 3,1 мм | 162 | 21 |
| 13 недель | 63 | 1,7 | 3,1 мм | 159 | 24 |
| 14 недель | 76 | 1,8 | 3,8 мм | 157 | 27 |
Нормы показателей не настолько строги. Существуют допустимые пороговые отношения, которые выражаются в особых единицах — процентилях. Нижняя граница нормы высчитана для 5-процентиля, верхняя граница превышения нормы в 95-процентилей.
Таблица: варианты норм КТР, ТВП, БПР и других определяемых параметров и значение отклонений от нормы
| Параметр | Варианты норм (верхняя и нижняя границы) | Если больше верхней границы нормы | Если меньше нижней границы нормы |
| КТР |
|
|
|
| БПР |
|
|
|
| ТВП |
|
|
|
| Носовая кость |
|
|
|
| ЧСС |
|
|
|
Биохимический скрининг
После проведения УЗИ-исследования плода женщина проходит так называемый двойной тест для определения уровня содержания в крови двух плацентарных белков. Для этого:
- Сдаётся кровь из вены натощак, выделяется из неё плазма и определяют количественные показатели маркеров и сравниваются с референтными:
- ассоциированный с беременностью плазменный протеин А (pregnancy-associated plasma protein-A — PAPP-A) – гликопротеин, синтезируемый трофобластом или наружной клеточной массой плода на протяжении всей беременности. Его уровень растёт пропорционально сроку беременности. Снижение этого показателя в 2,5 раза и более ниже нормы, наряду с повышением второго показателя, может свидетельствовать о вероятности синдрома Дауна;
- бета-субъединица хорионического гонадотропина человека (бета-ХГЧ) – гликопротеин, продуцируемый трофобластом плаценты. ХГЧ начинает вырабатываться хорионом уже в первые часы беременности. ХГЧ поддерживает активность жёлтого тела на 6–8 день после того, как произошло оплодотворение яйцеклетки и является основным гормоном ранней беременности. Повышение показателя ХГЧ в 2,5 раза и более, наряду со снижением первого показателя, может свидетельствовать о вероятности синдрома Дауна. Нормальное значение ХГЧ зависит от оборудования, расшифровавшего анализ. Его марка прописывается в результате исследования. Среднее значение для женщин на этом сроке называется медианой.
- Маркеры вводятся в компьютерную программу типа PRISCA (Приска), которая выдаёт:
- показатель в относительной единице — МоМ (multiples of median — кратное от среднего значения). Отношение уровня ХГЧ к медиане обозначается МоМ. На втором этапе этот коэффициент корректируется с учётом возраста, расы, наличия заболеваний (например, сахарный диабет), вредных привычек (к примеру, курение), количества предыдущих беременностей, ЭКО и других важных факторов. Допустимые колебания этого показателя 0,5–2. Существенным отклонением считается показатель, превышающий 2,5 МоМ. Оптимально когда значение МоМ стремиться к единице;
- шанс поражения плода тем или иным недугом в виде пропорции. В среднем рубикон находится в соотношении 1:380. Все что ниже — риск минимальный, что выше — увеличивает вероятность хромосомной патологии. То есть риск1:200 подразумевает, что в одном случае из двух ста родится особенный ребёнок, что является неблагоприятным прогнозом. В этом случае проводят амниоцентез, имеющий достоверность 99%. Тогда как риск один: 10000, является низким, и не требует дополнительной диагностики.
Изменение какого-то одного показателя биохимического скрининга не имеет существенного значения.
Таблица: показатели биохимического скрининга и их нормы
| показатель | норма | Значение возможных отклонений при повышенном значении | Значение возможных отклонений при пониженном значении |
| PAPP-A |
|
|
|
| β-ХГЧ |
|
|
|
Какие патологии могут быть выявлены после первого скрининга
Случается так, что в процессе деления клеток происходит сбой. Это явление получило в науке название анеуплоидия.
В случае если показатель толщины воротникового пространства не соответствует норме и превышает её, то это говорит о наличии хромосомных отклонений:
- Трисомия — это вариант анеуплоидия, т. е. изменения кариотипа, при котором в клетке человека имеется дополнительная третья хромосома вместо нормального диплоидного набора. Другими словами, ребёнок наследует от своих родителей дополнительную 13, 18 или же 21 хромосому, которая, в свою очередь, влечёт за собой генетические отклонения, препятствующие нормальному физическому и умственному развитию. Имеется 3 хромосома вместо двух:
- трисомия 13, заболевание, известное как синдром Патау, характеризующееся присутствием в клетках человека дополнительной 13 хромосомы;
- трисомия по 21 хромосоме, известная всем как синдром Дауна, генетическое заболевание человека, при котором кариотип (т. е. полный набор хромосом) представлен вместо 46 хромосомами 47-ю. Синдром Дауна по статистике — это наиболее часто встречающееся заболевание, обусловленное присутствием 21 хромосомы;
- трисомия по 18 хромосоме — это хромосомная болезнь. Для синдрома Эдвардса (второе название этого заболевания) характерна множественность пороков развития, несовместимых с жизнью.
- Моносомия — это вариант анеуплоидии, при котором отсутствует в хромосомном наборе клеток организма одна из парных хромосом, в норме присущая данному виду. Моносомия по X-хромосоме, геномное заболевание, названо в честь открывших его учёных синдромом Шерешевского-Тернера.
- Неспецифические отклонения:
- дефекты нервной трубки, например, порок развития позвоночника (менингомиелоцеле и менингоцеле) или черепно-мозговая грыжа (энцефалоцеле). Приём фолиевой кислоты в период планирования беременности и на протяжении всего первого триместра во много раз снизил частоту возникновения патологий нервной трубки плода;
- синдром Корне де Ланге — аномалия, при которой фиксируются множественные пороки развития, влекущие за собой как физические отклонения, так и умственную отсталость;
- триплоидия — генетический порок развития, при котором в хромосомном наборе происходит сбой, как правило, плод при наличии такой патологии не выживает;
- омфалоцеле — эмбриональная или пуповинная грыжа, патология передней брюшной стенки, при которой некоторые органы (печень, кишечник и другие) развиваются в грыжевом мешке вне брюшной полости;
- синдром Смита-Опица — генетическое отклонение, которое затрагивает процессы метаболизма, что впоследствии приводит к развитию множества тяжёлых патологий, например, аутизма или умственной отсталости.
Дети, рождённые с синдромами Эдвардса, так же как и в случае с синдромом Патау, обычно не доживают до года, в отличие от тех, кому не повезло родиться с синдромом Дауна. Такие люди могут доживать до глубокой старости. Однако такую жизнь скорее можно назвать существованием, ведь отдельно от опекающих их родителей такие люди существовать не могут из-за неразвитости мозга.
Для того, чтобы исключить подобные аномалии, беременные женщины, особенно из группы риска, должны в обязательном порядке проходить скрининг-обследование. Исследователи утверждают, что развитие генетических отклонений находится в прямой зависимости от возраста будущей матери. Чем моложе женщина, тем менее вероятно, что у её ребёнка будут выявлены какие-либо аномалии.
Что делать, если результат исследования неутешительный
Если программа подсчёта рисков выдаёт результат возможности поражения плода ниже приемлемого в один:380, то необходимо в срочном порядке обратиться к генетику и пройти дополнительное обследование для уточнения диагноза. Для постановки окончательного диагноза будущей матери придётся пройти одну из инвазивных процедур. В случае если диагноз генетического отклонения был подтверждён, врачи предложат прервать беременность. Насильно женщину принудить к этому не могут. Будущая мать вправе сохранить жизнь своему ребёнку. Решение зависит только от женщины, вынашивающей будущую жизнь.
Видео: акушер-гинеколог Е. Березовская о том, что делать при плохом результате
Ложный результат
Не соответствующий действительности результат может быть выставлен из-за неточных измерений при УЗИ-фетометрии параметров из-за неграмотности врача или устаревшего оборудования, на котором проводится исследование.
Ложный результат бывает двух видов:
- Ложноотрицательный. Когда при скриниговых исследованиях не выявлено пороков развития, но ребёнок рождается нездоровый.
- Ложноположительный. Такой результат выявил высокий риск рождения ребёнка с генетическими пороками, но родители приняли решение беременность сохранить и в результате воспитывают абсолютно здорового малыша. Выявляемость синдрома Дауна, например, в результате двойного теста достигает 70% при 5% ложноположительных результатов.
Факторы, влияющие на результаты исследования
К факторам, влияющим на достоверность результата, относятся:
- национальность матери. Темпы роста плода зависят от этнической принадлежности матери: размеры головки плода преобладают (до 33 недель) у плодов женщин чеченской национальности, бедра и плеча (до 31 недели) у русских женщин, а наименьшие значения длины бедра и костей голени имеют место у женщин ингушской национальности;
- масса тела. Избыточная прибавка массы тела является фактором риска развития метаболического синдрома — это комплекс метаболических, гормональных и клинических нарушений, являющихся факторами риска развития сердечно-сосудистых заболеваний как во время беременности, так и в отдалённом периоде после родов (5 лет и более);
- применение ЭКО;
- многоплодность. Тот же уровень β-ХГЧ не достоверен при вынашивании двойни;
- возможность выкидыша. Часто к началу выкидыша плод уже умирает;
- сахарный диабет. Гормонестабильные состояния вызывают скачки роста отдельных органов и вызывают затруднение при расшифровке результатов замера фетометрических показателей плода;
- курение. Как курение матери сказывается на развитии ребёнка в утробе:
- вес снижается примерно на 200 гр.;
- лёгкие сформированы не полностью;
- риск развития врожённых патологий сердца на 20–70% выше;
- наблюдаются врождённые дефекты головного мозга.
- вирусные заболевания. Повышенная температура тела матери вызывает ускорение частоты сердечного пульса у плода;
- человеческий фактор. И врач может ошибиться, и прибор для измерения может выдать ошибку, и даже данные для оценки риска могут быть внесены в ручную в программу не корректно.
Существуют ли риски при проведении первого скрининга
В отличие от стандартных скрининговых исследований данные инвазивные методы обследования могут спровоцировать ряд тяжёлых осложнений вплоть до самопроизвольного выкидыша, поэтому к ним врачи прибегают в достаточно редко. Для получения тканей и крови плода используются травматические методы исследования:
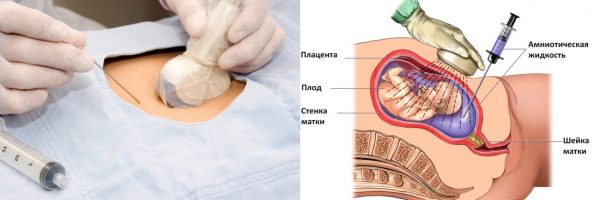
- Забор амниотических вод. Амниоцентез — это пункция амниотической оболочки для получения образца околоплодных вод с целью их дальнейшего изучения в лаборатории. Шанс потери беременности уже ниже и составляет один:100;
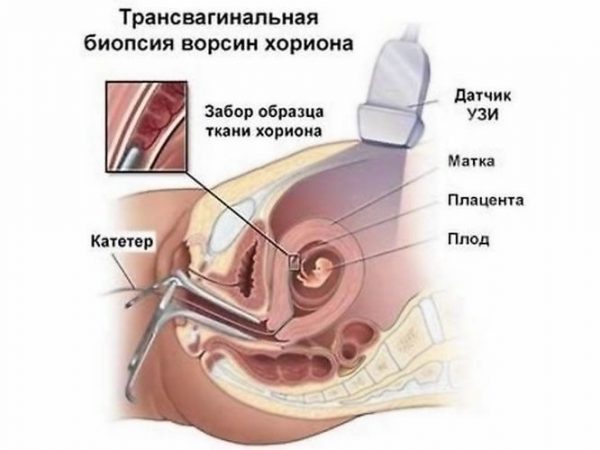
Такой метод рекомендован на сроке 15–16 неделя беременности - Идеально провести забор ткани плода из плаценты — забор ворсин хориона. Но это вмешательство может спровоцировать выкидыш. Риск этой процедуры — 1:100, что достаточно много. Ведь на каждые 100 исследуемых беременностей один плод отторгается после таких манипуляций, а это мог быть и здоровый малыш.
Биопсия хориона, т.е. получение образца тканей хориона для диагностики аномалий, показана на сроке до 14 недель
Видео: акушер-гинеколог Е. Березовская о возможных рисках
Следует помнить, что результаты клинического анализа крови нельзя принимать за истину в последней инстанции и на этом основании выносить окончательный диагноз. Какими бы ни были результаты исследования, всегда есть возможность пройти дополнительное обследование с использованием инвазивных методов. Скрининг лишь позволяет заподозрить какое-то отклонение и обратить повышенное внимание на беременную женщину, чтобы она выносила и родила здорового малыша.