Часто женщины в положении удивляются: на протяжении девяти месяцев приходится сдавать столько анализов, сколько не сдавала за всю прошедшую жизнь. Однако беременность — состояние, требующее постоянного медицинского контроля: сегодня здоровье в норме, а завтра уже что-то идёт не так — например, в моче обнаруживаются непонятные кетоновые тела. Без врача и не разберёшься, пора беспокоиться или анализ в порядке. Уточним главные моменты, касающиеся кетонов.
Содержание
Откуда берутся кетоновые тела, какова их норма у беременных
Продукты обмена веществ, которые синтезируются в печени, называют кетоновыми телами. Иногда говорят проще — ацетон, хотя по-научному так именуют только одно из трёх соединений класса кетонов; два других:
- ацетоуксусная кислота;
- бета-гидроксимасляная кислота.
Выработку кетоновых тел стимулирует большое количество жирных кислот, попавших в печень. Та добросовестно расщепляет жиры, высвобождая энергию и выделяя кетоны; когда организм работает как часы, кетоновые тела продолжают участвовать в обмене веществ, расщепляются до мельчайших элементов и в микроскопических количествах оказываются в моче.
Если печень вдруг перестаёт справляться с нагрузкой и попросту не успевает перерабатывать кетоновые тела, те концентрируются в организме.
Ацетон — токсичный растворитель, представляющий собой бесцветную, резко пахнущую жидкость; накапливаясь в организме, способен вызывать химическое отравление и губительно влиять на нервную систему.
Кетоновые тела при беременности
Во время вынашивания плода органы женщины работают напряжённее обычного: ускоряется кровоток, сердце бьётся чаще, интенсивнее идёт обмен веществ. Печень усиленно вырабатывает углевод гликоген — источник энергии и для женщины, и для плода; если содержание гликогена снижается, организм вынужден использовать другие методы извлечения энергии и в итоге начинает питаться собственными жировыми тканями.
При расщеплении жиров и белков, которые в норме перерабатываться не должны, выделяется избыточное количество кетоновых тел. Печень не в состоянии «утилизовать» такой объём продуктов обмена, поэтому токсичные вещества циркулируют в организме, проникают в кровь и после фильтрации почками оказываются в урине. Тогда при сдаче общего анализа мочи у беременной диагностируют кетонурию — повышенный уровень в жидкости кетоновых тел.
Норма кетонов в моче
В анализе здоровой небеременной женщины кетоновые тела едва определяются — их за день выделяется не больше 25 миллиграмм на литр урины. Медики констатируют присутствие «следов ацетона» — ничтожно малого количества. У беременных из-за высокой нагрузки на печень число кетонов возрастает, нормой считают 50 миллиграмм на литр. Незначительно показатель может подскочить на 17-й неделе вынашивания — это результат того, что организм ещё не приспособился к новым нагрузкам.
Если лабораторные исследования выявили уровень кетоновых тел в моче выше 50 миллиграммов на литр, это уже кетонурия; иногда значения достигают 500 миллиграммов на литр — тогда наступает угроза для жизни пациентки.
Кетонурия — не самостоятельное заболевание; патология служит признаком болезней, спровоцированных нарушенным обменом веществ.
Причины и симптомы кетонурии
Кетоны в моче повышаются как на ранних, так и на поздних сроках; в группе риска женщины, которые пренебрежительно относятся к питанию, страдают от инфекций или хронических болячек.
Кетонурия на ранних сроках
В 1-м триместре патологию провоцирует токсикоз; безудержная рвота, которой подвержена часть будущих мам, ведёт к обезвоживанию и потере массы питательных веществ. Каждый новый приём пищи сопровождается изнурительным «стоянием над унитазом»; в такой ситуации пополнить энергетические запасы организма за счёт углеводов из пищи проблематично.
А эмбриону для развития требуется энергия. Тогда материнский организм вынужден прибегнуть к экстренной мере — расходу жировых накоплений. Печень перерабатывает жиры, высвобождая большое количество кетонов, которые позже обнаруживаются в моче.
Так, причиной кетонурии становится физиология; как правило, после исчезновения токсикоза ко 2-му триместру кетоновые тела возвращаются к норме.
Повышенные кетоны в моче на поздних сроках
Во 2-м и 3-м триместрах будущим мамам угрожают заболевания, которые появляются исключительно у беременных — гестационный сахарный диабет и поздний токсикоз (гестоз). «Тревожным звонком» к обеим патологиям служит кетонурия.
Гестационный сахарный диабет
Во второй половине беременности у женщин изредка нарушается углеводный обмен; причина — в чрезмерной нагрузке на поджелудочную железу, вырабатывающую гормон инсулин, который и отвечает за усвоение углеводов. Железа даёт сбой — инсулина не хватает — глюкоза не усваивается, а накапливается в крови; итог — диабет.
А печень между тем снова вынуждена добывать питательные вещества для организмов мамы и будущего ребёнка из жировых отложений, поскольку углеводы при диабете «не работают». Результат тот же: высокая концентрация в моче кетоновых тел.
Сахарный диабет беременных несёт опасность для жизни и развития плода. Малышу угрожают:
- врождённые пороки сердца и мозга;
- нарушение работы органов дыхания;
- избыточный вес при рождении — макросомия;
- повышенная свёртываемость крови, риск образования тромбов в сосудах.
Не исключены и преждевременные роды. Такому виду диабета чаще подвержены беременные с лишним весом.
Гестоз
Эта болезнь во многом пока загадка для науки; так, до сих пор неясны причины её появления у будущих мам. Зато давно разобрались в угрозах для здоровья, которые несёт поздний токсикоз: один за другим выходят из строя главные органы — почки, сердце, мозг. В тяжёлых случаях пациентка мучается судорогами, впадает в кому и умирает. Правда, такое происходит редко.
Во время гестоза у женщины стабильно повышено артериальное давление; это приводит к нехватке кислорода, который кровь переносит к клеткам органов и тканей. Ухудшается выработка энергии внутри клеток (она зависит от «дыхания», то есть окисления глюкозы) — а значит, снова требуется восполнять энергетические потери с помощью жиров. Страдающая гестозом беременная вдобавок получает кетонурию.
Поздний токсикоз настигает примерно каждую седьмую будущую маму; как правило, патология протекает в нетяжёлой форме и бесследно проходит после родов.
Что ещё вызывает кетонурию
Рост в моче кетоновых тел может быть спровоцирован:
- инфекциями; в борьбу с микробами вступают иммунные клетки, для синтеза которых требуется большой расход энергии; если запасов углеводов не хватает, в ход идут белки и жиры;
Часть болезнетворных бактерий и вирусов провоцирует нарушение обмена веществ, из-за чего к инфекции у беременной может добавиться кетонурия - тиреотоксикозом — избыточным количеством гормонов щитовидной железы; при патологии нарушается обмен веществ;
- заболеваниями органов пищеварения, при которых затруднено усвоение полезных веществ, в том числе глюкозы;
- болезнью Гирке, или гликогеновой болезнью — наследственной нехваткой ферментов печени, превращающих ряд сахаров в глюкозу;
- отравлением парами ртути, свинца; попадая в ткани, токсичные вещества тормозят метаболизм;
- пищевым отравлением, которое сопровождается обильным поносом — в такой ситуации организм так же, как и при рвоте, обезвоживается;
- онкологическими болезнями.
Не последнюю роль играют рацион и образ жизни будущей мамы. Так, вероятность избытка кетоновых тел в моче выше у тех, кто:
- налегает на жирную еду (жареные блюда, копчёности), а также на белковую пищу (яйца);
Фаст-фуд — враг будущих мам; жирная еда с химическими добавками расстраивает пищеварение, а также провоцирует появление в моче кетоновых тел - садится на жёсткую диету (что противопоказано беременным); нехватка продуктов с углеводами ведёт к «распечатыванию» запасов жира;
- несмотря на «интересное положение», продолжает подвергать организм тяжёлым физическим нагрузкам, при которых возрастает расход энергии;
Заниматься тяжёлой атлетикой во время беременности неразумно, даже тренированный организм подвергается перегрузкам и теряет способность противостоять болезням - подвержен депрессиям, стрессам; нервное возбуждение отрицательно влияет на физиологические процессы, в том числе на обмен веществ.
Распознаём патологию
Незначительное повышение кетонов в моче сопровождается признаками, характерными для беременности в целом:
- кружится и болит голова;
- тошнит;
- мучает жажда;
При кетонурии организм обезвоживается, поэтому будущей маме всё время хочется пить - часто хочется «по-маленькому».
При высоком уровне кетоновых тел клиническая картина меняется:
- от мочи исходит запах ацетона;
- ацетоном пахнет и изо рта;
- появляется рвота;
- усиливается головная боль;
- во всём теле ощущается слабость;
- повышается артериальное давление;
- иногда из-за увеличения размеров печени буквально «распирает» правый бок.
Чем опасна кетонурия при беременности
Фактически организм женщины, ожидающей ребёнка, отравлен ацетоном. Такая патология не может пройти бесследно; при тяжёлой форме неизбежны осложнения. Вот примеры:
- из-за роста давления страдает сердце, нарушается нормальная работа главного органа;
- снижаются функции печени;
- ухудшается переваривание пищи;
- из-за обезвоживания сгущается кровь, что провоцирует отёчность, образование тромбов;
- нарушается деятельность центральной нервной системы.
В исключительных случаях кетонурия приводит к кровоизлиянию в мозг.
Под угрозой и развитие малыша в утробе; патология у матери опасна тем, что вызывает:
- задержку внутриутробного развития крошки;
- сбой в формировании нервной системы, что ведёт к серьёзным заболеваниям;
- интоксикацию плода ацетоном через материнскую кровь — в такой ситуации неизбежна гибель ребёнка;
- выкидыш, преждевременные роды.
Чтобы не довести до печальной развязки, важно вовремя диагностировать патологию; вот почему не стоит игнорировать направления на исследования, выданные врачом.
Диагностика кетонурии
Беременная сдаёт мочу на анализ в каждом триместре; на ранних сроках — раз в месяц, с 15-й недели — дважды в месяц, а после 28-й недели — раз в семь дней. Часто будущие мамы прибегают к домашней диагностике — с помощью тест-полосок.
Анализы в поликлинике
Общий анализ мочи покажет содержание в жидких отходах кетоновых тел; результат ниже 1,5 ммоль/л — значит, у беременной нет проблем с кетонами. Более высокие показатели — повод для беспокойства.
Когда цифры ушли вверх от нормы недалеко, порой требуется только поменять рацион — и уже следующий анализ выявит, что проблема кетонов снята. Но если клинические исследования обнаружили концентрацию кетонов в моче выше 10 ммоль/л, женщина нуждается в госпитализации. Лечение на больничной койке, с помощью медикаментов и под присмотром врачей, принесёт результат, а домашняя терапия при тяжёлой кетонурии бесполезна.
Выяснив, что уровень кетоновых тел в моче не вписывается в норму, доктор должен разобраться в причинах патологии; будущую маму отправляют сдавать дополнительные тесты:
- биохимический анализ крови; исследование покажет, присутствует ли у беременной сахарный диабет, а также в каком состоянии печень;
Для исследования крови на биохимию материал забирают из вены; анализ оценит работу печени и степень усвояемости глюкозы - тест на толерантность к глюкозе; кровь для лабораторного изучения берут неоднократно — сначала натощак, а спустя пару часов — после приёма раствора с глюкозой; такой метод распознаёт даже скрытые формы диабета;
- анализ крови на гормоны; тест оценивает работу надпочечников и щитовидки — органов, где производятся гормоны;
- в ряде случаев потребуется и УЗИ печени или щитовидной железы.
Случается, кетоновых тел в моче с избытком, а на самочувствии будущей мамы это никак не отражается. Тогда женщину направляют на повторный анализ, чтобы исключить ошибку в исследовании.
Домашний способ диагностики
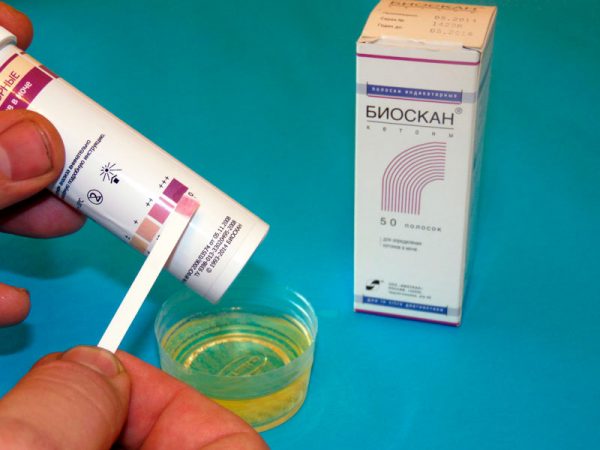
В аптеках продаются тест-полоски с лакмусом, позволяющие женщине самостоятельно выяснить, сколько кетонов у неё в моче. Процедуру проводят так:
- С утра порцию мочи собирают в чистую баночку или в контейнер.
- Распаковывают тест-полоску, опускают в жидкость до отметки на поверхности полоски.
- Держат в урине 2–3 секунды, потом вынимают.
- Спустя 20 секунд полоска покажет результат.
Расшифровать показатели просто: полоска меняет цвет. Жёлтый укажет на следы кетонов — то есть, волноваться не о чем; более тёмные тона — вплоть до фиолетового — свидетельствуют о кетонурии разной степени тяжести. На упаковке нарисована шкала, напротив каждого оттенка стоят отметки. Вот что они означают:
- один плюс — кетонурия лёгкая; тревогу не бить, но рацион в пользу пищи с углеводами подправить;
- два плюса — скорее всего, кетоновые тела на уровне 4 ммоль/л; некритично, но навестить врача необходимо, чтобы тот подсказал терапию; возможно, и в этой ситуации также хватит корректировки меню;
- три плюса — кетоны зашкалили за 10 ммоль/л; придётся лечиться в стационаре.
Мочу для анализа используйте в течение ближайших двух часов после сбора; тест-полоски — в течение часа после извлечения из упаковки. Бывает, лакмусовые полоски окрашиваются в странные цвета, которых нет в инструкции — значит, попался брак.
Как лечить кетонурию при беременности
Разобравшись с происхождением патологии, врач выбирает терапию, которая поможет снизить уровень кетонов в моче.
В ряде ситуаций от повышенных кетоновых тел избавляются без медикаментов — хватит диеты; в других случаях необходимы лекарства.
Диета и образ жизни
Жирная, жареная, консервированная пища — первое, от чего придётся отказаться, если у женщины диагностировали кетонурию. Ограничение не покажется жёстким, когда на смену вредным блюдам придут разнообразные полезные, например:
- овощные супы на основе мяса или рыбы нежирных сортов;
- мясо индейки, курицы, кролика в тушёном, запечённом или варёном виде;
- нежирная рыба — треска, камбала, форель, приготовленная аналогичными способами;
- каши, желательно на воде; на первом месте — цельнозерновые каши, богатые так называемыми медленными углеводами, которые дольше обычных усваиваются; в итоге кровь насыщается глюкозой не скачками, а постепенно, что исключает переработку излишков вещества в жиры;
- творог низкой жирности;
- овощные блюда;
- сухое печенье;
- фрукты, кроме цитрусовых.
Фотогалерея: чем питаться беременной при кетонурии
- Запечённая в духовке индейка — отличная замена жирной свинине
- Гречневая каша содержит медленные углеводы, которые нужны организму при кетонурии
- Нежирный творог дополнит меню как представитель молочных продуктов
- Овощное рагу — сытное и полезное блюдо, главное — не жарить овощи
- Треска относится к нежирным видам рыб, подойдёт для диеты при кетонурии
- Яблоки и другие фрукты заменят вредные сладости
Женщинам с диабетом для снижения количества глюкозы в организме следует сказать решительное «нет» сладостям, газировке, жирному молоку и яйцам. А вот тем, кто «заработал» кетонурию, изнуряя себя голоданием, пища с углеводами не запрещена.
Пейте достаточно воды — полтора — два литра в сутки — чтобы избежать обезвоживания. Если мучает рвота, требуется восполнять потери жидкости, для этого употребляйте чистую воду, зелёный чай; делайте маленькие глотки, пейте не торопясь, чтобы не вызвать новый приступ рвоты.
Вычеркните из жизни вредные привычки (алкоголь, курение, наркотики) — они вообще не сочетаются с беременностью, а при кетонурии дополнительно отравляют организм.
Чаще выбирайтесь на свежий воздух, если позволяет здоровье: укрепите иммунитет, прогоните депрессию.
Когда подходит очередь медикаментов
При значительном обезвоживании обильного питья уже недостаточно; нарушен водно-солевой баланс, из организма вымыты соли кальция, магния, натрия, без которых органы и системы полноценно работать не в состоянии. Будущей маме требуется помощь в виде растворов для регидратации, которые пьют уже при первых симптомах обезвоживания (сильной слабости, головокружении). Среди таких средств:
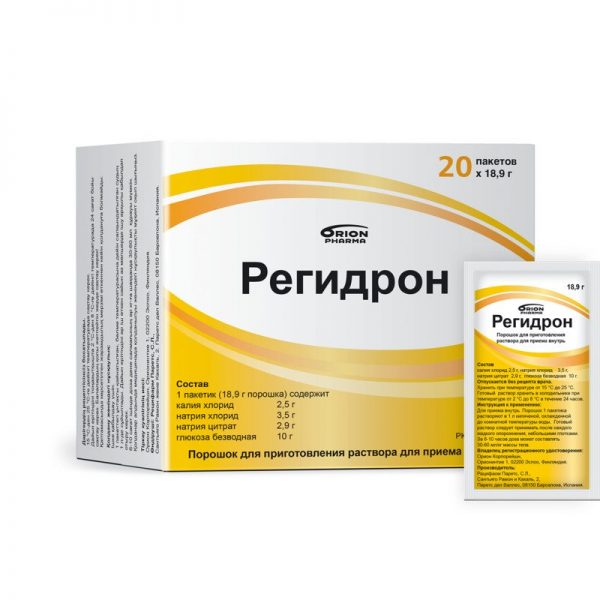
- порошок для приготовления раствора Регидрон;
Раствор Регидрона помогает быстро восстановить водно-солевой баланс в организме, истощённом обезвоживанием - порошок Гастролит;
- таблетки, которые растворяют в воде, Глюкосолан.
В принципе лечение растворами безопасно, однако перед применением всё-таки посоветуйтесь с доктором; тот же Регидрон запрещено пить при сильном обезвоживании, иначе состояние женщины ухудшится.
При тяжёлой кетонурии беременную кладут в стационар; стандартное лечение — капельницы. В организм вводят такие составы:
- глюкозу (тем, кто не страдает сахарным диабетом) — чтобы возобновить энергетическую активность;
- витаминные комплексы — для обеспечения плода полезными веществами;
- магнезию (сульфат магния) — для снижения артериального давления;
- физраствор — включает ионы хлора и натрия, чистую воду; не противопоказан беременным, даже не вызывает аллергии; помогает вывести токсины, пополнить запасы минеральных веществ.
Для вывода из организма ядовитых веществ используют безопасные сорбенты — Энтеросгель, Смекту; препараты эффективно впитывают токсины — в том числе и кетоновые тела — а затем удаляют.
Чтобы лечить патологии, вызвавшие повышенный уровень кетоновых тел в моче, пациентке, в частности, прописывают:
- относительно безопасные для беременных антибиотики — для борьбы с возбудителями инфекции, хозяйничающей в организме;
- препараты для снижения уровня глюкозы или инсулин — для беременных с сахарным диабетом;
- тиреостатики — лекарства, снижающие избыточную выработку гормонов щитовидной железы — при тиреотоксикозе.
Когда будущую маму мучает сильная рвота, нет возможности нормально питаться, врач изредка выбирает лечение противорвотным препаратом Церукал. Средство помогает:
- снизить чувствительность нервов, передающих импульсы к расположенному в головном мозге рвотному центру;
- улучшить перистальтику кишечника.
Проблема в том, что Церукал запрещено использовать в 1-м триместре — как раз когда в организме будущей мамы свирепствует токсикоз, главный виновник рвоты. Однако извержение рвотных масс сопровождает также ряд патологий на поздних сроках, когда Церукал можно применять — но только при угрозах жизни для матери или плода.
Лекарство вводят внутривенно, в условиях стационара, чтобы контролировать состояние беременной.
Иногда медикаментозная терапия даже в условиях стационара не даёт результатов; тогда врачи предлагают пациентке согласиться на досрочные роды.
Как избежать роста уровня кетонов в моче
Чтобы кетонурия не осложнила беременность и не увеличила риски для здоровья плода, требуется регулярный контроль за кетонами в моче, для чего вовремя сдавайте анализы. Если показатель вышел за границы нормы, посоветуйтесь с врачом, что предпринять.
Не пропускайте скрининги (комплексную диагностику раз в триместр); всестороннее обследование организма поможет на ранних этапах распознать болезни, которые ведут к попаданию в мочу лишнего количества кетонов.
Правильное питание и разумный образ жизни помогут снизить опасность появления патологии. В принципе, ничего нового, важно не отступать от рекомендаций медиков и делать так:
- выгнать из жизни вредные привычки, забыть о жёстких диетах;
- снизить в рационе количество жирных, жареных блюд (от жареного лучше вовсе отказаться, не такая уж большая жертва);
- порции пищи должны быть небольшими, но садиться за стол не реже, чем раз в 4 часа; с подобной нагрузкой желудок легче справится;
- предпочитать еду, богатую витаминами и минералами;
- отказаться от тяжёлой физической работы;
- гулять на улице по 2–3 часа в день, выбирая для прогулок парки, скверы; посиделкам с подружками на скамейке предпочесть ходьбу;
Прогулки за городом — лучшее времяпрепровождение для будущей мамы - заниматься гимнастикой для беременных, лёгкой домашней работой;
Для беременных разработали комплекс упражнений с фитболом — будущим мамам полезны лёгкие нагрузки - не забывать про отдых и сон; спать требуется не меньше 8 часов в сутки;
- постараться не нервничать по пустякам, не ссориться с близкими; стресс — один из главных врагов беременных;
- вовремя приступать к лечению заболеваний, провоцирующих кетонурию.
Отзывы женщин
У меня кетоны обнаружили в моче, когда был токсикоз в первом триместре, и еще я умудрилась отравиться! Ничего не могла есть, рвота и, простите, жидкий стул- весь комплект!!! Но меня положили на 2 дня в больницу, прокапали и все прошло разом! Главное не переживать- врачи помогут!
Беременность и роды проходили при сахарном диабете. У меня ацетон был последние 3 месяца, правда небольшой, максимум ++. Причем никакой закономерности, мог не появляться по 2–3 дня, а потом раз… Чего только ни делала, и Энтеросгель пила, и капельницы делали, и какие-то препараты на травках-муравках для печени пила, и пыталась чаще есть, но увы — результат тот же.
Врач-эндокринолог сказала, что это особенности течения беременности у больных с сахарным диабетом, так как нагрузка на печень и т.д., что мол и у здоровых беременных женщин он проскакивает. А вот моя акушер-гинеколог не была так радужно настроена и все равно говорила, давай чтобы и следов ацетона не было….но увы, я с ним так и не подружилась. После родов я забыла про ацетон, слава Богу. Лялечка родилась здоровая!!!
Кетоны при токсикозе — это от обезвоживания (причем если диарея — это тоже обезвоживание, необязательно рвота). С этим лежала в больнице. Проходят за пару дней, как водный баланс восстанавливается. … дня за 2–3 максимум. Признак кетонов (если их много), кроме анализа, запах изо рта.
Кетонурия иногда проходит быстро, не успев нанести ощутимый урон здоровью женщины и развитию плода. Но в ряде ситуаций патология доставляет будущей маме массу беспокойства: сопровождается плохим самочувствием, а главное — угрожает малышу в утробе. Тяжёлая форма кетонурии опасна для жизни обоих. От кетонурии требуется избавляться без задержки, не боясь, если надо, лечь в стационар. Кетоновые тела в моче — знак того, что по женскому организму гуляет отрава, а это во время ожидания потомства недопустимо.