Долгая утомительная беременность вышла на финишную прямую. Ещё несколько недель — и на свет появится маленькое чудо, эту встречу женщина ждёт с нетерпением. Однако третий триместр способен преподнести неприятные сюрпризы, поэтому будущей маме лучше быть настороже и вовремя реагировать на тревожные изменения в организме. Разберёмся, какие опасности подстерегают женщину и плод на поздних сроках, как снизить риски для здоровья.
Содержание
Что происходит с мамой и малышом в 3 триместре
Срок, за который женщина вынашивает плод, в медицине разделили на триместры: три этапа, по три месяца каждый. Беременность длится в среднем 9 месяцев или 40 недель; в акушерской практике отсчёт начинается не со дня зачатия, а со старта последних месячных. На 3 триместр выпадают 28–40 недели. Период условный, поскольку роды могут произойти уже на 38 неделе или, напротив, малыш не торопясь выберется наружу на 42 неделе — и это в пределах нормы.
Как правило, пораньше выйти на белый свет предпочитают девочки, а также третьи, четвёртые и так далее по счёту дети. А вот первенцы-мальчики действуют не спеша, предпочитая «отбыть» в материнской утробе полный срок.
Из трёх триместров самым спокойным и безопасным для мамы и ребёнка считают второй: уже сформирована плацента, которая защитит плод от атак микробов или веществ из лекарств, в то же время малыш ещё не слишком велик, чтобы женщина испытывала неудобства. На ранних сроках из-за отсутствия плацентарного барьера велика опасность вторжения к эмбриону патогенной микрофлоры; нередко случаются выкидыши.
Третий триместр самый тяжёлый и опасный для обоих, потому что:
- плод быстро растёт в размерах, что увеличивает нагрузку на организм матери; женщина теряет мобильность, становится медлительной, неуклюжей;
- растущая матка давит на соседние органы, что затрудняет их работу; в итоге здоровье будущей мамы может пострадать, а это негативно отразится и на здоровье плода;
- случайная травма угрожает отслойкой плаценты, преждевременными родами или гибелью ребёнка; если травма получена в 1 или 2 триместрах, плод, как правило, в безопасности — он либо ещё слишком мал и находится под защитой костей малого таза, либо окружён большим количеством околоплодных вод, которые смягчают удары.
Как развивается ребёнок
О, это уже почти человек; ткани и органы созрели, сформировались. Если в начале 3 триместра происходят преждевременные роды, ребёнка считают жизнеспособным. Вес малыша около килограмма, рост — 35 сантиметров; конечно, без специальной аппаратуры крошка не выживет, однако при внимательном уходе окрепнет и постепенно догонит сверстников.
3 триместр — время совершенствования того, что уже создано природой.
7 месяц жизни в утробе
Плод накапливает полезные вещества, особенно жир — в итоге активно растёт: с 29 по 32 неделю набирает до 700 граммов и увеличивается на 5 сантиметров.
Другие перемены:
- благодаря подкожным жировым отложениям складки на коже разглаживаются;
- уменьшается размер головы относительно тела (а на ранних этапах развития будущий ребёнок — настоящий «головастик»), в итоге тельце приобретает пропорциональность;
- оттачивается нервная система — у волокон образуется защитная оболочка;
- растёт число и глубина извилин головного мозга;
- включаются в работу органы чувств: малыш слышит звуки, различает среди них голос мамы; открывает и закрывает глаза, видит, ощущает вкус;
- альвеолы в лёгких благодаря веществу сурфактанту, накопленному в достаточном количестве, уже не спадают на выдохе;
- поджелудочной железой начинает выделяться инсулин — гормон, регулирующий уровень глюкозы;
- завершается формирование почек и печени;
- ребёнок крутится-вертится в утробе — внешне это проявляется внезапным изменением формы маминого живота: то один бок выпячивается, то другой.
Представители медицинской науки полагают, что на этой стадии развития малыш начинает видеть сны — о своих ощущениях.
Особенности 8 месяца
Рост младенца ускоряется: за 8 месяц набирает больше 800 граммов (теперь он весит около 2500) и увеличивается до 45 сантиметров. А ещё:
- на пальчиках вырастают ноготки;
- развиваются дыхательный, глотательный рефлексы; крошка уже умеет сосать; пьёт околоплодные воды, мочится в них же, участвуя в образовании жидкости;
- тельце ребёнка покрывает смазка, по структуре напоминающая мягкий сыр; при этом пушок на теле редеет;
- становятся упругими хрящики ушек и носика;
- яички у мальчиков опускаются в мошонку;
- малыш уже живёт по графику сон-активность; увы, распорядок крошки отличается от маминого, поэтому когда женщина спит, жилец у неё внутри, как правило, бодрствует.
Плод уже вырос так, что не способен свободно вертеться в пространстве матки. В ответ на движения малыша детородный орган приходит в тонус, как бы направляя малютку в правильное предлежание — головой вниз (так легче проходить через родовые пути). На 34–35 неделе наступает момент, когда «живчик» уже не может изменить положение — мешает теснота. В такой позиции плод и останется до родов.
9 месяц — пора на выход
Ребёнок полностью готов к самостоятельной жизни. Перед родами определяются вес и рост: показатели зависят от течения беременности — нормально ли работала плацента, хватало ли плоду питательных веществ — а также от конституции мамы и папы. Обычно дети рождаются с весом 2,5–4,5 килограмма и имеют в длину от 45 до 55 сантиметров.
На 9 месяце:
- сокращается амплитуда движений, поскольку малышу тесно в утробе; на смену переворачиваниям и поворотам приходят толчки ножками и ручками — мама замечает, как кожа живота натягивается, через неё проступают очертания ступни или локотка;
- вечером ребёнок ведёт себя активнее, чем утром и днём;
- на теле исчезает пушок, но и смазки становится меньше;
- предлежащая часть ребёнка — головка или попка — примыкает ко входу в малый таз;
- подросшие ноготки достигают краёв пальцев.
Антитела матери через плаценту попадают к плоду и формируют временную противоинфекционную защиту от болезней, к которым у самой женщины выработался иммунитет.
Перемены в организме будущей мамы
Будущий ребёнок на последних месяцах беременности — ноша приятная, но нелёгкая. Двигаться легко и свободно, как прежде, женщина не в состоянии. До 3 триместра она поправилась на 7–8 килограммов, а ближе к родам добавится ещё 4–5 кило.
Часть полезных веществ из организма забрал малыш, поэтому беременная быстро устаёт, периодически хочет прилечь. Совершать долгие прогулки становится проблематично.
Другие предродовые признаки и проблемы:
- частые головокружения, как правило, из-за низкого уровня сахара в крови;
- укрупнившаяся матка давит на диафрагму, отчего глубокий вдох сделать не удаётся; появляется одышка, которая проходит к 9 месяцу, когда плод опускается и перестаёт давить на диафрагму;
- давление детородного органа на мочевой пузырь провоцирует частые мочеиспускания, отчего женщину изматывают ночные походы в туалет; иногда сжатие пузыря оборачивается застоем мочи, что грозит усиленным размножением бактерий и появлением бактериурии, которая ведёт к инфекционному заражению;
- сдавливается и брюшная полость с расположенными в ней сосудами; в итоге тормозится отток крови из вен на ногах, а это провоцирует отёки нижних конечностей;
- у женщины часто болят спина и поясница, это вызвано большими размерами живота и солидной прибавкой в весе;
Беременную на поздних сроках мучают поясничные боли — из-за повышенной нагрузки на поясницу - под влиянием гормона прогестерона размягчаются связки, отчего будущая мама рискует подвернуть ногу или упасть;
- из-за повышенной активности малыша вечером и ночью у беременной нарушается сон;
- растут тревога и беспокойство, особенно у тех, кому предстоят первые роды;
- перед родами снижается уровень прогестерона, на смену одному гормону спешит другой — эстроген; усиленный синтез эстрогена ведёт к повышению тонуса матки — в результате начинаются безболезненные схватки, которые в медицине называют тренировочными, это не «увертюра» к родам, но признак того, что родоразрешение уже близко;
- перед родами из сосков выступает секрет молочной железы — молозиво;
- эстроген меняет структуру шейки матки — орган делается короче, ткани размягчаются; отходит слизистая пробка, закрывавшая шеечный канал, который в итоге приоткрывается.
Как только ребёнок полностью готов к жизни вне материнской утробы, в организме женщины запускается механизм выработки очередных гормонов — простагландинов; они сокращают мускулатуру матки и стимулируют начало родовой деятельности.
Любопытно, что в 3 триместре изменяются взгляды и привычки будущей мамы; круг интересов замыкается на предстоящих родах и воспитании малыша, на обустройстве детской и покупке одежды для нового члена семьи. Такое поведение называют «синдромом гнездования». К тому же будущей маме на 30 неделе оформляют оплачиваемый декретный отпуск (продолжается по 70 дней до и после родов) — так что появляется масса свободного времени, отчего ж не «гнездоваться»…
Как справляться с осложнениями 3 триместра
Главное помнить, что неприятности в виде запоров, отёков и цистита настигают во время беременности не вас одну. При этом не стоит запускать проблемы, поскольку ухудшение вашего самочувствия скажется и на здоровье будущего малыша.
Варикоз, отёки
Кроме давления матки на сосуды брюшной полости, варикозное расширение вен и отёки нижних конечностей вызывают такие факторы:
- гормоны, которые ослабляют стенки сосудов;
- возросший объём кровотока.
В итоге ближе к вечеру беременная чувствует, что к ногам будто подвесили гири, так тяжело передвигаться; конечности ноют, на них появляются узловатые синюшные образования (это выступают расширенные вены).
Чтобы варикоз не испортил последние месяцы ожидания малыша, попробуйте:
- носить компрессионные колготки;
- надевать удобную обувь с невысоким широким каблуком;
- не стоять в течение долгого времени, обязательно находить возможность присесть;
- не сидеть как истукан в одной позе, а также не закидывать ногу на ногу;
- каждый день 30–40 минут проводить сидя или лёжа с поднятыми выше головы ногами;
- принимать ванны для ножек с прохладной водой.

Цистит, пиелонефрит
Высокий уровень бактерий в моче (бактериурия) провоцирует воспаления мочевого пузыря, почек. Причины инфекции:
- переохлаждение организма;
- аллергия;
- продолжительный курс приёма лекарств;
- физиологическое расслабление пузыря, характерное для поздних сроков;
- застой мочи в результате сдавливания органов маткой.
Как лечить:
- по назначению врача принимать безопасные для беременных антибиотики в малых дозах и короткими курсами; вообще антибактериальные препараты в 3 триместре нежелательны, поэтому по возможности их избегайте;
- использовать растительные препараты (Канефрон), мочегонные чаи (только после одобрения врачом);
Почечный чай Ортосифон тычиночный чаще других назначают будущим мамам — считается безопасным и обладает хорошим мочегонным эффектом - пить много жидкости, чтобы избежать застоя мочи;
- бежать в туалет при малейших позывах сходить «по-маленькому»;
- исключить из меню жирную, жареную пищу, копчёности, соленья.
При пиелонефрите беременную могут госпитализировать; если лечение успешное, пациентку скоро выписывают.
Проблемы с пищеварением
Частые спутники будущей мамы в 3 триместре — изжога, вздутие живота, запоры. Прогестерон расслабляет мускулатуру пищевода, кишечника, отчего функции органов нарушаются.
Что необходимо:
- пить до 2 литров воды каждый день;
- питаться часто, небольшими порциями;
- включить в рацион пищу, богатую клетчаткой, которая стимулирует перистальтику: капусту, морковь, кабачки, курагу, чернослив, кефир;
- чаще гулять, по мере сил делать гимнастику для беременных;
- при изжоге спать с высоким положением головы;
- в тяжёлых случаях по назначению доктора принимать слабительные, разрешённые беременным.
Анемия, дефицит или избыток кальция
Железодефицитная анемия у беременной на поздних сроках — результат развития плода, которому тоже требуется железо, поэтому он забирает ценный элемент из организма матери. Похожее происходит и с кальцием.
Лечение при анемии:
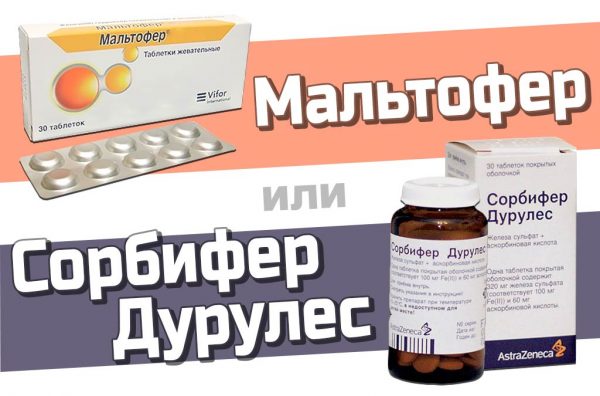
- доктор назначает женщине препараты с железом (например, Сорбифер Дурулес, один из самых безопасных);
Железосодержащие препараты Сорбифер Дурулес и Мальтофер хорошо усваиваются организмом, но имеют противопоказания; будущим мамам принимать только с разрешения врача - по предписанию врача беременная принимает аскорбиновую кислоту;
- диета включает продукты с высоким содержанием железа — в первую очередь мясо, рыбу.
Кальций лучше усваивается в компании с витамином D, что учитывает врач при назначении препаратов. Богаты элементом молоко и молочные продукты, рыба, яйца, орехи. Однако в 3 триместре опасен и избыток кальция в организме, который ведёт к преждевременному закрытию у ребёнка родничка, чрезмерному уплотнению костей, что помешает пройти по родовым путям.
У будущей мамы лишний кальций вызывает рост камней в почках.
Геморрой
В 3 триместре появляется у многих беременных, потому что:
- возрастает нагрузка на органы малого таза;
- женщина вынуждена вести преимущественно сидячий образ жизни;
- происходит гормональный сбой, провоцирующий застойные явления в малом тазу.
Что делать:
- идти к доктору за назначением ректальных свечей, мазей;
- постараться больше двигаться, не сидеть долго в одной позе.
Бессонница
Мама хочет спать, а малыш только проснулся и «зажигает» — в итоге сон женщины нарушен ёрзаньем и пинками в животе. Даже если ребёнок спокоен, уснуть мешает большой живот, частые позывы в туалет. А если беременную охватывают тревожные мысли по поводу предстоящих родов, сон не придёт до самого рассвета.
Как победить бессонницу:
- купить специальные подушки для беременных — комфорт и удобство гарантированы;
Подушка для будущей мамы равномерно распределяет нагрузку, позволяет найти удобное положение тела - пройтись по улице в течение получаса перед тем, как лечь в кровать;
- принять тёплый душ (только не ванну, иначе рискуете подхватить инфекцию);
- хорошенько проветрить перед сном комнату;
- с разрешения врача и при отсутствии аллергии пить травяные чаи.
Принимать снотворные беременным нежелательно; те, что считаются самыми безопасными, врач выписывает в исключительных случаях.
Патологии, угрожающие жизни ребёнка
Именно в 3 триместре растёт риск появления таких патологий, поэтому беременной следует внимательно следить за своим состоянием; если самочувствие ухудшилось, срочно обращаться за медицинской помощью.
Поздний токсикоз
Иначе патологию называют гестозом (от слова гестация — беременность) или преэклампсией. О точных причинах болезни врачи до сих пор спорят; известно, что в группе риска те будущие мамы, у которых кровные родственницы страдали гестозом. Также болезнь может настигнуть беременных:
- с гипертонией;
- с сахарным диабетом;
- с заболеваниями почек;
- моложе 18 и старше 35 лет.
Признаки:
- появление белка в моче — обнаруживают при сдаче анализа;
- повышение давления;
- отёки — сначала их легко списать на стандартные осложнения беременности, однако когда отёки с конечностей расползаются по всему телу, налицо гестоз;
- быстрая прибавка веса из-за застоя жидкости;
- головные боли, пелена перед глазами;
Во время позднего токсикоза будущую маму изматывают головные боли; также ухудшается зрение - боли в животе;
- при исследовании крови заметно разрушение эритроцитов.
Всё это — симптомы сбоёв в работе нервной системы, нарушения кровотока в головном мозге и начала отёка мозга. Поздний токсикоз — смертельно опасная патология. Может обернуться:
- преждевременной отслойкой плаценты; среди последствий — гипоксия плода (кислородное голодание), гибель плода в утробе, обильная потеря крови у женщины;
- тяжёлой почечной недостаточностью;
- патологиями печени;
- перебоями в работе органов дыхания;
- эклампсией — интенсивными судорогами, глубоким обмороком; иногда женщина впадает в кому, а плод погибает.
Как лечат:
- срочно помещают пациентку в стационар;
- ставят капельницы с магнезией;
- безопасно снижают артериальное давление;
- если терапия безрезультатна, прибегают к досрочным родам.
Во многом остающийся загадочным для учёных гестоз исчезает в большинстве случаев сразу после родов.
Фетоплацентарная недостаточность
Это нарушение нормальных функций плаценты; временный орган, который появляется только на время развития плода в утробе, не справляется с задачами питать и защищать будущего ребёнка. Патология возникает, если у беременной:
- хроническая гипертония;
- хроническая анемия;
- почечные заболевания;
- сахарный диабет;
- гестоз;
- неправильно расположена плацента;
- вредные привычки — например, курение.
Через плаценту идёт снабжение плода питательными веществами и кислородом; если кислорода не хватает, ребёнку трудно дышать, наступает гипоксия. В итоге:
- плод задерживается в физическом и умственном развитии;
- после рождения у малыша недостаточный вес;
- в тяжёлых случаях будущий ребёнок погибает в утробе.
Терапия:
- женщине прописывают лекарства для улучшения кровотока от матки через плаценту к плоду (Актовегин, Курантил);
- по возможности смягчают симптомы болезней, вызвавших фетоплацентарную недостаточность.

Среди опасных патологий плаценты — отслойка временного органа до родов; если плацента отслоилась наполовину, плод погибает. О появлении патологии свидетельствуют кровотечение, ноющие боли, вялое шевеление плода. Женщину кладут в стационар и пытаются сохранить беременность. Если ребёнок доношен, стимулируют естественные роды.
Иногда плацента преждевременно старится — истончается, в ткани появляются вкрапления. Досрочное изнашивание органа препятствует нормальному выполнению функций, однако перед родами такое состояние не критично; «постаревшая» плацента ещё способна работать до выхода ребёнка на свет.
Предлежание плода, обвитие пуповиной
Когда головка плода примыкает к выходу из матки, предлежание называют головным — это норма. Правда, иногда малютка закидывает голову назад — тогда приходится делать кесарево.
При ягодичном предлежании многое зависит от мастерства акушеров, размера таза матери, веса малыша. Роды считаются сложными, врачи выбирают естественный путь или кесарево сечение.
А если плод расположился поперёк живота или по диагонали, прибегают исключительно к операции кесарева сечения.
Когда малыш крутится в утробе, может запутаться в пуповине; пупочный канатик обвивает ручку, ножку или шейку ребёнка. В счастливых случаях плод сам выпутывается. Опасно многократное обвитие, когда на шейке образуется две и больше петель. Последствия для ребёнка:
- гипоксия — пережатая пуповина не способна пропускать достаточно кислорода;
- задержка внутриутробного развития;
- микротравмы позвонков шейки.
Когда шея обмотана пуповиной однократно, роды проводят естественным путём, внимательно следя за состоянием младенца. При многократном или тугом обвитии единственный выход — кесарево.
Преждевременные роды
Такие роды (до 38 недели) не представляют опасности для матери; а вот органы и системы малыша нуждаются в «доработке» внутри утробы и пока не способны функционировать во внешнем мире.
В наши дни врачи научились выхаживать детей, рождённых уже после 22 недели беременности, с весом всего в полкилограмма. Правда, для этого требуется дорогое оборудование. С 28 недели преждевременные роды менее опасны для жизни малыша.
Причины и признаки
Провоцируют преждевременные роды такие факторы:
- активный рост матки с 28 по 32 неделю — в самом начале 3 триместра;
- патологии шейки матки, возникающие после абортов и выкидышей;
- инфекции, провоцирующие гипертонус матки;
- гормональные нарушения;
- сахарный диабет;
- многоплодная беременность;
- излишек околоплодных вод;
- поздний токсикоз.
О приближении родов раньше срока сигнализируют такие симптомы:
- боли в нижней области живота, отдающие в поясницу;
- живот твёрдый;
- ритмичные сокращения матки;
- отхождение околоплодных вод (это уже начало родовой деятельности).
Если будущая мама почувствовала боли, а живот на ощупь «каменный», следует вызывать скорую; иногда врачам удаётся остановить роды — когда шейка матки не раскрыта.
Что говорят цифры
В среднем преждевременные роды происходят у одной из пятнадцати будущих мам. Среди тех, кому не повезло, такая статистика:
- с 22 по 27 неделю рожают только 5–7% женщин; шансы выжить у младенцев не слишком высоки, однако чудеса случаются всё чаще;
- с 27 по 33 неделю рождаются около 30% недоношенных детишек; половина из них выживает;
- с 34 по 37 неделю появляется на свет каждый второй недоношенный младенец; шансы выжить высоки, потому что организм практически сформирован.
При интенсивной терапии и правильном уходе недоношенные дети со временем догоняют в развитии обычных.
Как посещать женскую консультацию в 3 триместре
В последние три месяца перед родами приходить в кабинет гинеколога требуется не раз в месяц, как во 2 триместре, а раз в две недели. После 37 недели наносите визиты ещё чаще — раз в 7–10 дней. Если лечащий врач обнаружит осложнения, при необходимости отправит вас к смежным специалистам.
Какие анализы сдавать
Перед декретным отпуском в рамках скрининга (пренатальной диагностики) беременным назначают:
- общий анализ крови — чтобы выяснить, не появилась ли анемия; оценивают уровни эритроцитов, лейкоцитов, гемоглобина;
- анализ крови на биохимию — исследование состава крови покажет, правильно ли работают органы, не нарушен ли обмен веществ, в норме или нет холестерин;
- коагулограмму — анализ крови, оценивающий степень свёртываемости; роды ведут к сильному кровотечению, поэтому показатель крайне важен;
- анализы крови на ВИЧ-инфекцию, гепатиты, сифилис; когда ребёнок проходит по родовым путям, лишён защиты плаценты, поэтому рискует подхватить опасные вирусы;
- анализ крови на гормоны;
- анализ мочи — показывает, как работают системы организма; особое внимание — белку в жидкости, присутствие которого говорит о воспалительном процессе.
С 34 по 36 неделю предстоит осмотр в гинекологическом кресле; доктор проверит состояние родовых путей, возьмёт мазок на микрофлору влагалища.
Обследования, которые нужно пройти
В рамках инструментальной диагностики проводят:
- УЗИ — на 32–34 неделе; проверяют общее состояние плода, не обвился ли пупочным канатиком и так далее;
- ЭКГ — для контроля работы сердца;
- КТГ плода — для изучения ритмов сердца в покое и в движении; ребёнку измеряют пульс (в норме 120–160 ударов);
- допплерометрию — для определения скорости кровотока в пуповине.
Не исключено, что для уточнения диагноза врач назначит дополнительные обследования.
Препараты и витамины
Лечение болезней в 3 триместре затрудняется тем, что защитные свойства плаценты слабеют; вещества из лекарств легко проникают к плоду, поэтому приём медикаментов, особенно антибиотиков и анальгетиков, нежелателен.
Среди витаминов на первом месте — комплексы с железом и фолиевой кислотой. Если принимаете в таблетках витамин Е, за месяц до родов отложите упаковку подальше: стимулирует тонус мышц. О препаратах с кальцием тоже лучше забыть — чрезмерно крепкие кости малышу не нужны.
С осторожностью использовать аскорбиновую кислоту: избыток спровоцирует повышенную плацентарную защиту от витамина С, в итоге тот вообще не достанется ребёнку.
Пора готовиться к родам
Движение — жизнь, даже в 3 триместре; не засиживайтесь на уютном диване, прохаживайтесь по квартире, гуляйте на свежем воздухе.
Врачи советуют давать организму лёгкие нагрузки, они не повредят даже при наличии большого живота: умеренная йога, гимнастика для беременных (например, с фитболом — большим мягким мячом) подготовят мышцы к родам.
Другие рекомендации врачей:
- делать комплекс упражнений Кегеля — повышают эластичность тканей влагалища, что облегчит роды;
- 2–3 раза в день массировать соски — это вызывает дополнительный синтез гормона окситоцина, регулирующего сокращения матки;
- чтобы предотвратить большое число разрывов во время родов, делать массаж промежности с маслами — вечером, после тёплого душа; однако такой массаж противопоказан, если маме угрожают преждевременные роды, если у женщины вагинит, генитальный герпес, молочница и прочие инфекции половых органов.
В 3 триместре медики не запрещают секс: снимает стрессы, улучшает самочувствие, стимулирует прилив крови к матке, а значит даёт дополнительную порцию кислорода малышу. Только позы выбирайте правильные — без давления на живот.
На столе будущей мамы главное место — овощам и фруктам; блюда тушить, варить, запекать. От вкусного, но вредного откажитесь на время — ради малыша.
Видео: советы врачей для мам на 3 триместре
Предвестники родов
За неделю-две до родов организм даёт женщине сигнал: уже скоро. Вот по каким признакам будущая мама это определит:
- опускается живот;
- растёт объём выделений;
- снижается вес — беременная терят до полутора килограммов из-за того, что спадают отёки;
- отходит слизистая пробка — неплотный бесцветный комок с кровяными прожилками;
- меняется осанка — корпус отклоняется назад;
- меняется походка — женщина ходит вперевалку, подобно утке;
- чаще становятся мочеиспускания, стул разжижается;
- чаще происходят тренировочные схватки.
У тех, кто рожает впервые, эти признаки выражены слабее, чем у повторнородящих.
Отзывы
У меня сейчас 36 неделек. Вес не прибавлялся уже с 30 недели. Но пузо растет. Кушать стала мало, в основном салатики. По ночам сплю плохо, т.к. пока начну наконец-то засыпать, опять хочется сходить пи-пи. Но реально шикарное время. Вот кому как, а мне хочется как можно дольше оставаться в беременном состоянии (может через недельку-другую я по-другому запою), а вот сейчас ну не могу я себя представить без этих нежных пинулек изнутри.
Мне так плохо, я переживаю за свою доченьку, сегодня ходили на прием, на УЗИ сказали, что мы по весу тянем на 29–30 нед., а нам уже 34 и по идее должны весить уже около 2300гр, а у нас всего 1680гр!! За последние 3 недели набрали всего 120 гр вместо положеных 700–800!! Разрыдалась дома после поликлиники, как ребенок…а ещё на УЗИ сказали, что плацента стала быстро стареть, поставили 2-ю степень старения, что может привести к преждевременным родам, я так боюсь и волнуюсь за доченьку… прописали кучу таблеток и уколы, чтоб она набрала массу… поэтому она такая у меня гиперактивная (ковыряется практически круглосуточно, по ночам я из-за этого практически не сплю), потому что ей не хватает питания. Прописали Актовегин, Курантил, продолжать пить Магне В6.
Нам 37 недель и последние дня три чувствую себя почему-то ЖЕСТОКО ИЗБИТОЙ, причем как будто каждую ночь кто-то старается. Сразу отпишусь, что малявочка ведет себя примерно, болят ноги и низ пуза — посередине! Боль такая, как будто там синяки. И еще, где-то месяца с 7 на левой ноге, спереди, на уровне паха нерв что ли пережимает! Периодически там возникают ощущения холода, как будто лед прикладывают, и немного жжения. А сегодня устала, прилегла на диван, а потом, когда начала вставать, ТАКАЯ ЯРКАЯ, ЖГУЧАЯ БОЛЬ возникла!!! Теперь понимаю выражение «искры из глаз сыплются»! Это даже не описать! + надоело задыхаться, уже жду, когда мелкая опустится вниз. И вообще, уже не против родить.
Без страха и тревог вступайте в заключительный триместр; риски и осложнения преодолимы, если действовать грамотно. Следите за собственным здоровьем и за состоянием малыша, вовремя прибегайте к медицинской помощи; больше двигайтесь, правильно питайтесь. Помогайте организму подготовиться к родам — тогда беременность завершится благополучно.