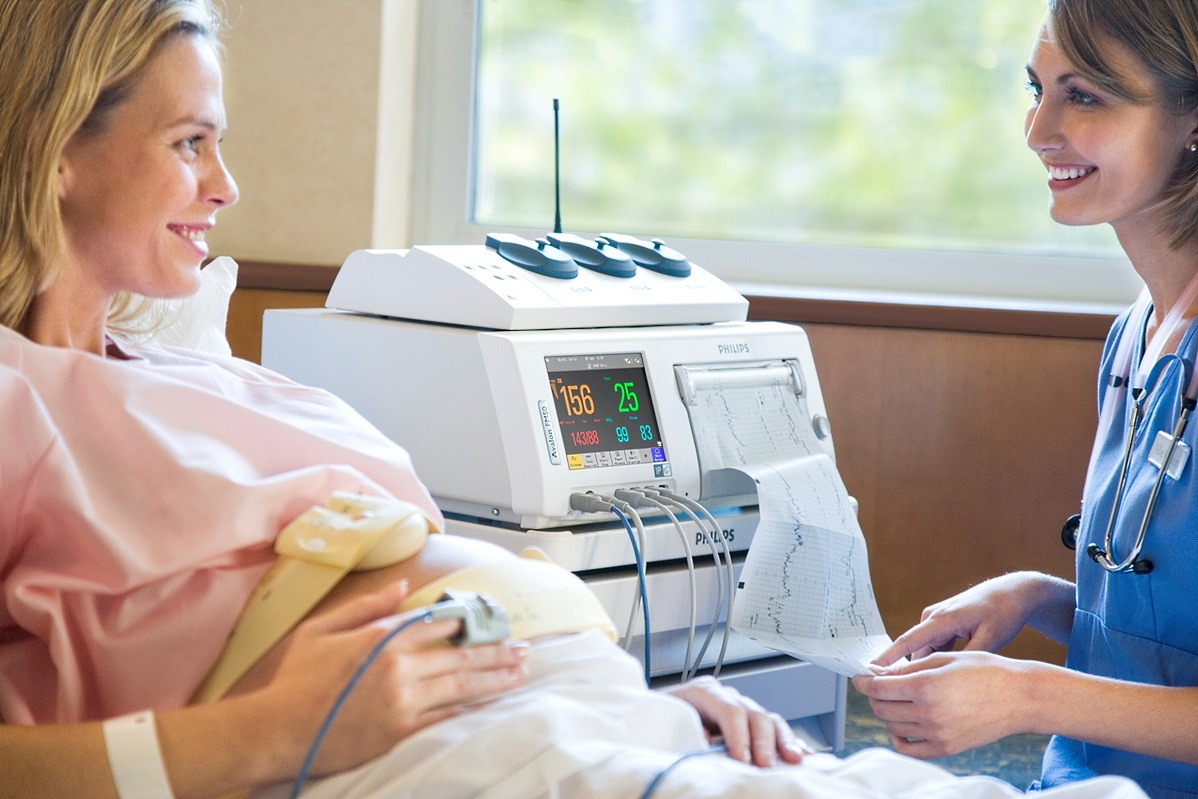
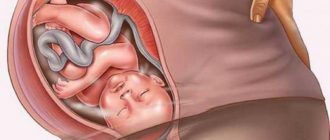
Современное поколение молодых женщин более осведомлено о процессах, происходящих во время беременности и родов в организме, нежели их мамы и бабушки. Поэтому практически каждый из нас на очередном обследовании методом ультразвуковой диагностики старается уловить каждое слово, сказанное врачом.
Содержание
Плацента: когда формируется и её структура
Плацента — жизненно важный орган женщины во время вынашивания малыша, который начинает формироваться с самого начала прикрепления плодного яйца к матке и активно действует на протяжении всех девяти месяцев беременности. Плацента считается полностью сформированной к концу 12 недели беременности, но ввиду индивидуальных особенностей организма каждой женщины процесс формирования может продлиться вплоть до 15 — 16 недель. При благополучном течении беременности плацента увеличивается в размерах вместе с ростом малыша. Более того, в первые три месяца её рост опережает рост ребёнка. Ближе к 38 неделе прекращается развитие ворсинок и кровеносных сосудов плаценты и она считается зрелой.
Структура плаценты
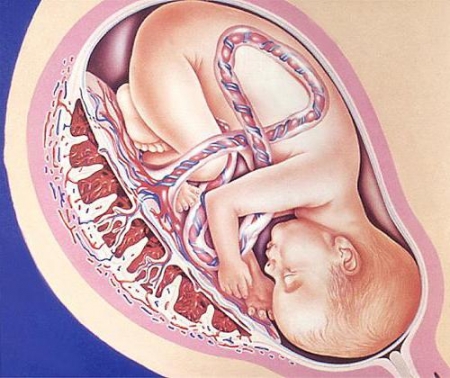
В литературе плаценту часто называют «детским местом». По форме она напоминает круглую лепёшку, от которой отходит канатик — так называемая, пуповина. В норме плацента крепится ко дну матки по задней или передней стенке, при этом её нижний край находится не ниже семи сантиметров над внутренним зевом.
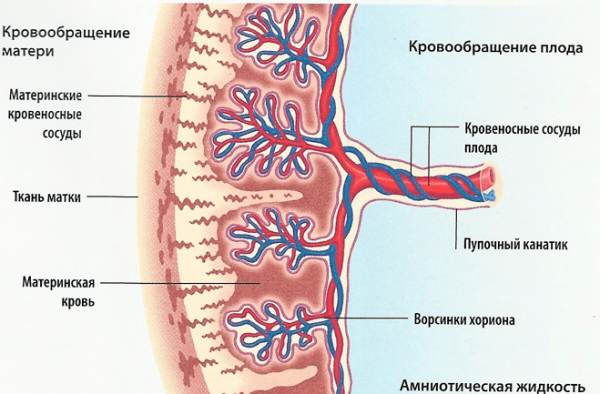
Формирование плаценты начинается с того момента, как на поверхности хориона (внешней оболочке плодного яйца) начинают образовываться ворсинки с кровеносными сосудами, которые проникают в стенки матки с одной стороны, с другой — начинает формироваться пуповина, которая обеспечивает нормальную жизнедеятельность и обмен веществ малыша. По пуповине проходит две артерии и одна вена. По артериям питательные вещества и кислород поступают от матери к плоду, по венам происходит выход продуктов жизнедеятельности плода.
По своей структуре зрелая плацента напоминает диск диаметром приблизительно 20 сантиметров и с толщиной стенки 2, 5 — 3,5 сантиметра. Обычно к концу беременности плацента весит плюс — минус 600 грамм. Одна сторона «диска» направлена к материнской стороне и имеет шероховатую поверхность и тёмно-красный окрас, другая — к плодной и покрыта амниотическим слоем.
Основная структурная часть плаценты — ворсинки, которые вместе с развитием плода разветвляются и напоминают своеобразные деревья. По этим ворсинкам циркулирует кровь малыша, а снаружи они омываются кровью матери. Между этими двумя кровеносными системами (мамы и ребёнка) находится мембрана, так называемый, плацентарный барьер.
Функции плаценты
Как говорилось выше, плацента — уникальный орган женского организма, который образуется только на время вынашивания малыша. Её появление в этот период жизни женщины не является случайным, так как плацента выполняет большое количество важных функций, которые обеспечивают нормальное течение беременности.
Функции плаценты:
- защитная. Оберегает малыша от внешних воздействий. Плацентарный барьер препятствует смешению крови матери и ребёнка и тем самым предотвращает образование резус-конфликта. А также не допускает попадание материнских антител к плоду;
- гормональная. Плацента вырабатывает более 15 гормонов, которые обеспечивают благополучное течение беременности;
- дыхательная. Снабжает организм малыша необходимым для нормальной жизнедеятельности кислородом;
- выводительная. Способствует выведению продуктов жизнедеятельности плода в организм матери;
- функция питания. Именно через плаценту организм плода получается все необходимые витамины и полезные вещества, необходимые для его полноценного роста и развития.
Гормональная функция плаценты — одна из самых важных, так как от гормонального фона, который кардинально меняется сразу же после зарождения новой жизни в утробе женщины, зависит ход всей беременности. Поэтому первые три месяца, пока плацента полностью не сформирована и не может полноценно функционировать, являются самыми уязвимыми и повышается риск выкидыша. При нарушениях гормонального фона врачи часто назначают лекарственные препараты Дюфастон и Утрожестан.
Нормы состояния плаценты и допустимые отклонения от нормы
Постоянное наблюдение акушером-гинекологом за состоянием плаценты во время беременности может предупредить развитие различных патологий и аномалий. Состояние плаценты в большинстве своём определяет и влияет на рост и развитие плода. Основными характеристиками плаценты, по которым определяют её состояние, являются:
- зрелость;
- толщина.
Степени зрелости плаценты по триместрам беременности
Степень зрелости плаценты зависит от недели беременности. Детское место со временем огрубевает и замедляются процессы кровообращения. Поэтому выделяют 4 степени зрелости плаценты:
- нулевая;
- первая;
- вторая;
- третья.
Таблица: степени зрелости детского места и их характеристики
| Степень развития плаценты | Срок беременности | Структура плаценты | Характер хориальной пластины |
| Нулевая | До 30 недели | Гладкая, однородная | Плоская |
| Первая | 27 — 36 неделя | С незначительным количеством уплотнений | Становится слегка волнистой |
| Вторая | 34 — 39 неделя | С большим количеством уплотнений | Волнистость слегка увеличивается |
| Третья | 36 неделя | Возможно образование кист | Образование долей |
Хориальная пластинка — основание хориона, из выростов которого формируются ворсинки.
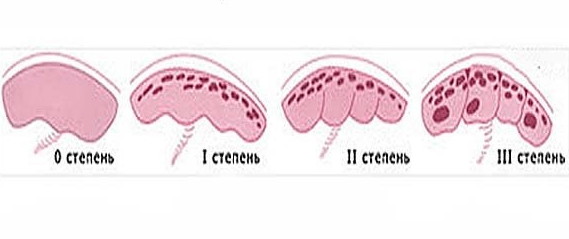
Нормы степени созревания плаценты — относительные показатели. Связано это прежде всего с индивидуальными особенностями организма женщины. Поэтому в то время как у одних беременных женщин первая степень созревания детского места наблюдается только на 34 неделе вынашивания ребёнка, то у других — на этом сроке беременности созревание плаценты достигает уже второго уровня. Более того, в некоторых случаях плацента достигает второй степени зрелости только к 39 неделе. Тем не менее это не считается отклонением от нормы. При постановке диагноза акушер-гинеколог ориентируется не только на степень зрелости плаценты, но и на её толщину.
Толщина плаценты в различные недели беременности и отклонения от нормы
Плацента начинает незначительно увеличиваться изо дня в день начиная с седьмого дня беременности. Измерять её толщину методом УЗИ начинают с 20 недели. Для этого определяют место прикрепления пуповины к плаценте и замеряют самую широкую часть детского места.
Таблица: нормы толщины плаценты по неделям
| Неделя беременности | Границы норм в миллиметрах | Допустимые отклонения от норм в миллиметрах |
| 20 | 21,8 | 16,7 — 28,6 |
| 21 | 22,6 | 17,4 — 29,7 |
| 22 | 23,4 | 18,1 — 30,7 |
| 23 | 24,2 | 18,8 — 31,8 |
| 24 | 25,1 | 19,6 — 32,9 |
| 25 | 26,0 | 20,3 — 34,0 |
| 26 | 26,9 | 21,0 — 35,1 |
| 27 | 27,8 | 21,7 — 36,2 |
| 28 | 28,7 | 22,4 — 37,3 |
| 29 | 29,6 | 23,2 — 38,4 |
| 30 | 30,5 | 23,9 — 39,5 |
| 31 | 31,4 | 24,6 — 40,6 |
| 32 | 32,3 | 25,3 — 41,6 |
| 33 | 33,2 | 26,0 — 42,7 |
| 34 | 34,1 | 26,8 — 43,8 |
| 35 | 34,9 | 27,5 — 44,9 |
| 36 | 35,6 | 28,0 — 46,0 |
| 37 | 35,1 | 27,8 — 45,8 |
| 38 | 34,6 | 27,5 — 45,5 |
| 39 | 34,1 | 27,1 — 45,3 |
| 40 | 33,5 | 26,7 — 45,0 |
Методы исследования состояния плаценты и их эффективность
Исследование плаценты — важная часть медицинского осмотра во время беременности, которая производится для того, чтобы определить состояние детского места и, соответственно, развитие малыша.
Основным методом исследования плаценты является ультразвуковая диагностика (УЗИ). Этот метод позволяет исследовать соответствие толщины и зрелости плаценты сроку беременности, а также место прикрепления плаценты. Кроме того, УЗИ позволяет определить количество околоплодных ввод, строение пуповины и возможные патологические новообразования в детском месте. При нормальном течении беременности молодой маме придётся сделать по одному плановому УЗИ в каждом триместре. При наличии патологий их количество может значительно вырасти.
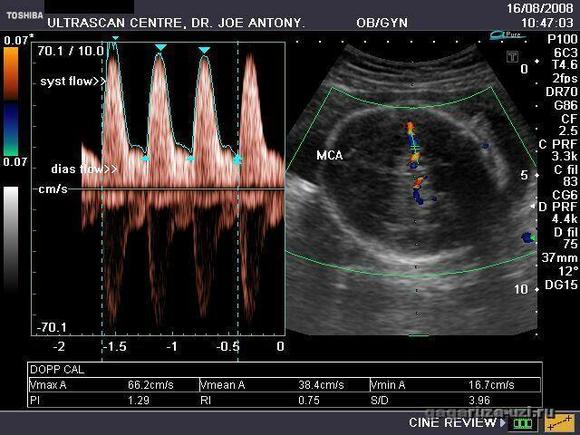
Но к сожалению, этот метод не является идеальным, так как результаты его исследования не всегда достоверно отображают состояние развития плода. Поэтому для увеличения эффективности медицинского исследования используют ещё один метод — допплерометрия. С его помощью врач определяет способность плаценты снабжать организм малыша кислородом и питательными веществами, то есть тщательно исследуется скорость кровотока в сосудах плаценты, пуповины и плода. Этот метод позволяет тщательно изучить каждый кровеносный сосуд.
Известны случаи, когда результаты УЗИ показывают «преждевременное старение» плаценты, а доплерография не выявляет отклонений от нормы и наоборот.
Допплерография по своему характеру и принципу проведения схожа с методом УЗ-исследования. Назначается Допплер только в третьем триместре беременности и обычно проводится вместе с УЗ-исследованием.
Отслеживание гормонального фона также является неотъемлемой частью исследований во время вынашивания малыша. Чтобы оценить уровень гормонов, которые отвечают за нормальное течение беременности и предупреждают выкидыш и преждевременные роды, используют лабораторные методы. К основным гормонам беременности относят: ХГЧ (хорионический гонадотропин), пролактин, лактоген, эстриол, окситоцин, прогестерон. Для выявления уровня этих гормонов у беременной женщины берут на анализ кровь из пальца и мочу.
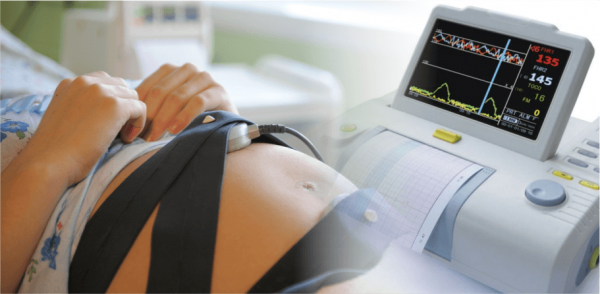
Ещё один метод, который помогает определить состояние малыша в утробе матери, а значит и развитие детского места, — кардиотокография. Прослушивание сердцебиения малыша происходит за счёт двух датчиков, зафиксированных на поверхности живота матери при помощи ремней. При этом один датчик отслеживат частоту сердечных сокращений малыша, другой — частоту сокращений матки, а беременная женщина держит в руке своеобразный пульт с одной кнопкой, на которую она нажимает при каждом шевелении ребёнка. Этот метод основан на регистрации изменений частоты сердечных сокращений, которые зависят от сокращений матки и от пола ребёнка.
Все вышеперечисленные методы исследования плаценты не являются на 100% эффективными, если делать их по отдельности. Для получения полной и достоверной картины о состоянии детского места, необходимо провести полное комплексное обследование всеми методами, которые гармонично дополняют друг друга.
Таблица: патологии и аномалии развития плаценты во время беременности
| Патология, аномалия развития плаценты | Характер патологии, аномалии | Причины | Лечение | Профилактика |
| Гиперплазия — увеличение размеров плаценты | Гиперплазия — утолщение, отёк плаценты, который сопровождается:
|
|
|
|
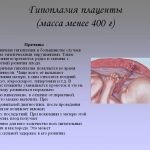
| Гипоплазия | Гипоплазия — уменьшение диаметра плаценты или утоншение её стенок, который сопровождается:
|
| Проводится только в стационаре.
При сильно истощённой плаценте врачи могут принять решение об экстренном родоразрешении путём кесарева сечения. |
|
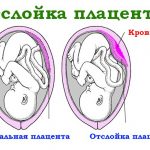
| Отслойка плаценты | Преждевременное отторжение плаценты от стенки матки, которое сопровождается:
|
|
|
|
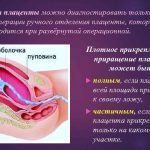
| Приращение плаценты | Маточное кровотечение — основной признак приращения плаценты. Такая патология значительно увеличивает риск смертельного исхода для женщины. Отличают частичное приращение плаценты (ворсинки внедряются в слизистую матки) и полное (в мышечную ткань). |
| При полном приращении плаценты производят ампутацию матки, если плацента не отделяется спустя 30 минут после выхода малыша. При частичном приращении производят ручное отделение плаценты. При отсутствии должного эффекта сосуды плаценты наполняют физиологически стерильным раствором, в результате чего она набухает и сама отделяется от матки | Предотвратить приращение плаценты к матке практически невозможно. Главное, не следует делать опарецию кесарева сечения без медицинских на то показаний в первых беременностях и избегать воспалительных заболеваний органов малого таза. |
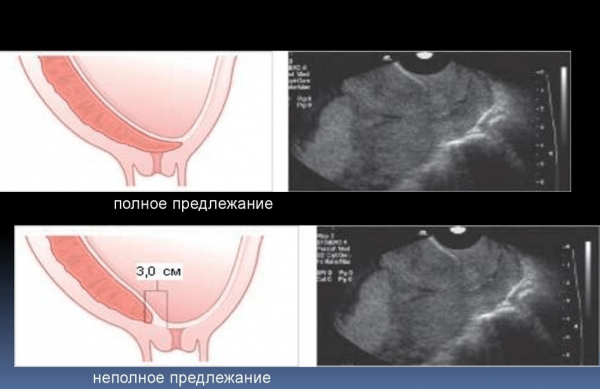
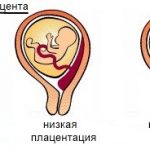
| Предлежание плаценты | Выделяют три вида предлежания плаценты: полное (плацента полностью перекрывает внутренний зев матки), частичное (не полностью перекрывает внутренний зев матки) и низкая плацентация (плацента крепится возле зева матки, но не перекрывает его). Основной симптом — кровотечение из половых органов женщины. |
| До 24 недели при отсутствии обильных кровотечений лечение женщина может находится дома, избегая стрессовых ситуаций, подъёма тяжестей и физических нагрузок. Необходимо исключить половую жизнь. После 24 недели даже при хорошем самочувствии будущую маму помещают в стационар и проводится поддерживающая медикаментозная терапия до 37 — 38 недели беременности. Родоразрешение происходит путём кесарева сечения. |
|
| Преждевременное старение плаценты | Патология заключается в неспособности плаценты снабжать малыша питательными веществами и кислородом, так как замедляется скорость кровотока в сосудах пуповины. |
|
Лечение в условиях стационара под наблюдением врача. |
|
Фотогалерея: патологии и аномалии развития плаценты во время беременности
- Одним из признаков отслойки плаценты является наличие кровотечения из половых органов женщины
- Неправильное прикрепления плаценты к матке является явным показанием к кесареву сечению
- Гипоплазия плаценты — утоншение стенок и размеров плаценты
- Гиперплазия плаценты — увеличение плаценты в диаметре
- Основной причиной приращения плаценты являются перенесённые операции и восполительные заболевания эндометрия, которые повлекли за собой образование рубцов
Что происходит с плацентой после родоразрешения
Существует огромное количество мифов о том, что происходит с плацентой после рождения малыша. Некоторые считают, что послед используют в фармации и косметологии, незаконно получив согласие женщины, которая, находясь в состоянии замутнённого рассудка, подписывает согласие на его использование. Другие же полагают, что плаценту необходимо съесть или закопать. Что же на самом деле происходит с детским местом после родов?
На самом деле, в 96% ещё в родзале акушерка помещает послед в полиэтиленовый пакет, на котором гинеколог пишет имя, фамилию и отчество роженицы, вес, рост и время рождения малыша, а также особенности течения беременности и осложнения. Затем этот пакетик помещается в специальный холодильник, где хранятся и последы других рожениц. В течение первых суток приезжает машина и отвозит материал на гистологическое исследование к патологоанатому, где после исследования она утилизируется специальными службами.
Плацента не подвергается исследованиям и сразу же утилизируется, если беременность протекала просто идеально, без каких-либо осложнений, вплоть до ОРВИ. Но это происходит очень редко.
Ещё в 2000 году Киевский институт клеточной терапии предложил платную услугу хранения плаценты — криоконсервирование.
Всем известно, что стволовые клетки из пуповинной крови обладают полезными свойствами, поэтому существуют специализированные банки хранения пуповинной крови. Но процедура забора и хранения стволовых клеток очень дорогостоящая и не все женщины могут позволить себе такое «удовольствие». Также и плацента, являясь биологической тканью, содержит большое количество стволовых клеток, которые используются в медицине:
- при лечении онкологических заболеваний;
- при коррекции иммунитета;
- при лечении инфекционных заболеваний;
- при лечении хронической усталости.
Более того, стволовые клетки широко используются в косметологии для приготовления кремов, лосьонов и тому подобное.
Видео: Ольга Прядухина, акушер-гинеколог, о патологиях плаценты
Отзывы молодых мамочек о патологиях и аномалиях развития плаценты во время беременности
В 33 недели мне по УЗи поставили: ФПН,отек плаценты,3 степень зрелости с кальценатами.Положили в роддом,капали актовегин.В роддоме уже опять Узи сделали,оказалось все в норме было,и степень зрелости 2. Главное при таких диагнозах,чтобы доплер и КТГ было в норме.
я с 32 недель до родов лежала в роддоме. у меня совсем плохая плацента была. что только не кололи, не капали… бесполезно. в 38 недель родились 2330 путем КС из-за нарушеных кровотоков в итоге. Но ничего. сейчас большие уже. были бы кости-мясо нарастет. откормить в нашем мире проще, чем в животике
В беременность на 2-ом узи у меня также поставили риск ФПН, а потом и подтвердили, в итоге ребенок родился с задержкой внутриутробного развития, гипоксией, и кучей неврологических проблем,к оторые до сих пор рассхлебываю. У меня ФПн сопровождалась отеками еще. Тоже прописали курантил, актовегин, троксевазин для ног(от отеков). Читала в инете про эту проблему, так вычитала, что сейчас надо направлять все силы на восстановление кровообращения в сосудах, почитайте в инете, там можно найти какие именно препараты применяют, курантил это обязательно, еще хофитол , актовегин уколами лучше, еще какие то препараты для расширения сосудов. почитайте, и давите на врача, спрашивайте, как практика и отзывы форумчанок показывают, зачастую врачи не назначают многие препараты, так как считают нет необходимости,а это потом выливается в огромную проблему.если не поможешь себе сам, то никто не поможет.
У меня в 24 недели был диагноз: Расширение МВП тенденции к цитомегалии, врач написал толщину плаценты 32мм. Расширенме МВП выглядит следующим образом: в некоторых местах плацента толще чем в других. Что самое интересное в 31 неделю этого уже не было
, толщина в норме
Мне на 31 неделе поставили старение плаценты. На КТГ всё оказалось в норме (самая верхняя граница). Прописали хоффитол, курантил и актовегин. На сохранение не клали. И узи показало маленького ребеночка по весу, сказали рожу не больше 2800. А оказалось всё нормально, девочка 3710 получилась, здоровенькая, ттт Спросите про Актовегин, странно, что не назначили
Плацента — орган беременной женщины, который выполняет жизненно важную функцию, обеспечивая нормальное течение беременности и развитие малыша. Поэтому будущая мама должно постоянно посещать плановые осмотры у врача и прислушиваться к каждому его совету.

 , толщина в норме
, толщина в норме