По статистике, четверть всех беременных женщин рожает детей с помощью кесарева сечения. Неудивительно, что на родительских форумах не утихают обсуждения проблем, связанных с этим видом хирургического вмешательства. И одна из самых горячих тем — беременность и роды после кесарева сечения. Сколько времени нужно выждать до зачатия? Правда ли, что кесарево сечение снижает шанс повторной беременности? На что обратить внимание, чтобы благополучно выносить второго ребёнка? Реально ли родить малыша естественным путём? Давайте разбираться.
Содержание
Операция для особ царских кровей
Существует две версии происхождения названия «кесарево сечение»:
- согласно первой, мать Гая Юлия Цезаря умерла во время родов. Врачи, пытаясь спасти будущего императора, решили извлечь ребёнка, разрезав живот матери;
- согласно второй, уже взрослый Цезарь принял закон о том, что в случае смерти роженицы, врачи обязаны были рассечь ей чрево и вынуть плод.
Первые упоминания об этой операций можно найти ещё в мифах Древней Греции. Много столетий её проводили исключительно для спасения жизни ребёнка. Даже если состояние матери не было критическим, большинство женщин умирало от кровопотери или послеоперационных инфекций, поскольку считалось, что зашивать разрез на матке не нужно.
Название кесарево сечение происходит от двух латинских слов: caesarea — «королевский» и sectio — «разрез». Это операция, при которой новорождённый извлекается через разрез на матке.
Только в XIX веке врачи научились зашивать разрезанную матку таким образом, чтобы у будущей мамы также появлялся шанс выжить. Однако широкое распространение операция получила только в середине XX века, когда благодаря использованию антибиотиков смертность родильниц после вмешательства стала очень низкой.
В наши дни существует большое количество показаний для проведения кесарева сечения (КС):
- Плод слишком крупный по сравнению с размерами таза роженицы.
- Серьёзные осложнения беременности (предлежание плаценты, гестоз и т. д.).
- Несостоятельные рубцы после гинекологических операций или предыдущих КС.
- Расположение плаценты в области рубца от предыдущего КС.
- Серьёзные хронические заболевания женщины (проблемы с сердечно-сосудистой системой, заболевания почек, отслоение сетчатки и т. д.).
- Поперечное или тазовое положение плода.
- Наличие у роженицы генитального герпеса.
Но только 3% всех рожениц имеют абсолютные показания для проведения КС. В остальных случаях выбор родоразрешения зависит от конкретной ситуации, здоровья будущей мамы и состояния плода.
Противопоказаний для проведения операции гораздо меньше:
- внутриутробная гибель плода;
- пороки развития, несовместимые с жизнью;
- серьёзная недоношенность плода, делающая его нежизнеспособным.
Во время операции врач выполняет два разреза:
- на передней брюшной стенке (наружный);
- на матке (внутренний).
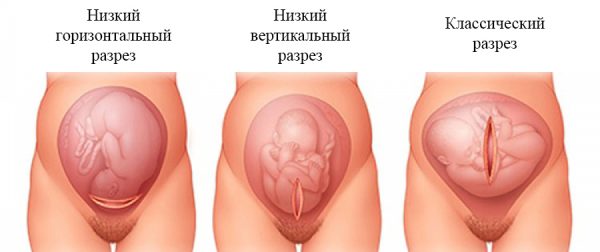
Разрез может быть продольным или поперечным.
- корпоральный (вертикальный) разрез считается «классикой» КС. Однако сейчас используется только тогда, когда необходимо извлечь ребёнка как можно быстрее. Это связано с тем, что продольный рубец на матке сильно осложняет течение последующих беременностей и родов;
- горизонтальный (продольный) разрез над лобком менее травматичный, лучше заживает и вызывает меньше осложнений в последующих беременностях. Этот вид разреза в наши дни практикуется практически всегда.
Направление внешнего разреза может не совпадать с направлением внутреннего (например, вертикальный разрез брюшной полости может сочетаться с горизонтальным на матке). В наши дни в большинстве случаев врачи сочетают поперечные внутренний и внешний разрез.
После того как ребёнок извлечён, рану зашивают. Со временем на месте разрезов образуются рубцы. И если внешний рубец в основном причиняет косметическое неудобство, от состояния внутреннего зависит, сможет ли женщина в будущем выносить и родить самостоятельно.
Большинство операций КС проводятся планово, под эпидуральной или спинальной анестезией. Если же во время естественных родов (ЕР) возникает ситуация, угрожающая жизни матери или ребёнка, выполняется экстренное кесарево сечение с применением общего наркоза.
При отсутствии осложнений мама с малышом отправляются домой через 7–10 дней.
Беременность после кесарева сечения
Абсолютных противопоказаний для последующих после кесарева сечения беременностей не существует. Многие женщины благополучно рожают одного, двух, а то и трёх детей после операции. Однако во время беременности после перенесённого КС увеличивается риск возникновения некоторых осложнений:
- плацентарной недостаточности, связанной с нарушением кровообращения в районе рубца. Она может стать причиной гипоксии (кислородного голодания) плода и преждевременной отслойки плаценты;
- предлежания плаценты. Иногда плацента прикрепляется к матке слишком низко, частично или полностью перекрывая внутренний зев шейки матки. Это может привести к фатальным для ребёнка кровотечениям, поэтому женщинам с такой патологией приходится бо́льшую часть времени соблюдать постельный режим;
- преждевременных родов и, как следствие, низкой массы тела новорождённого.
Для уменьшения вероятности возникновения нежелательных явлений необходимо обратить внимание на определённые нюансы уже при планировании беременности.
Планирование беременности после КС
Даже после естественных родов врачи рекомендуют подождать хотя бы год, прежде чем задумываться о пополнении семейства. Организм должен восстановиться после серьёзных нагрузок, перенесённых во время вынашивания и рождения ребёнка. Для женщин после КС этот период составляет минимум 18 месяцев (хотя обычно врачи настаивают на сроке 2–3 года).
Связано это не только с необходимостью восстановить здоровье, но и с некоторыми особенностями протекания беременности при наличии рубца на матке. Даже хорошо заживший рубец может истончаться с прогрессированием беременности, увеличивая риск разрыва матки. Это тяжелейшее осложнение очень часто заканчивается смертью ребёнка.
Через год после операции необходимо посетить гинеколога, который оценит:
- состоятельность рубца — насколько хорошо и ровно срослись края разреза;
- эластичность рубца — чтобы он равномерно растягивался с ростом матки.
Также тщательно осматривается зона, окружающая рубец. Делается это при помощи:
- гистерографии (рентгеновского исследования с применением контрастного вещества);
- гистероскопии (визуального исследования матки при помощи эндоскопа).
Дополняются эти исследования пальпацией области шва на предмет его болезненности.
В результате делается вывод о:
- состоятельности рубца. Мышечная ткань преобладает. Она схожа с естественной тканью стенки матки. Такой рубец эластичный, сокращается, растягивается, выдерживает давление во время беременности и родов;
- несостоятельности рубца. Такой рубец неэластичный, неспособный сократиться, может разорваться. Большая его площадь состоит из соединительной ткани при недоразвитии мышечной ткани и сети кровеносных сосудов.
Состояние рубца зависит не только от профессионализма хирурга, но и от особенностей организма женщины. Предугадать, как тело отреагирует на травму, невозможно. Даже при правильно проведённой операции и аккуратно зашитом шве рубец может в результате оказаться несостоятельным.
При планировании следующей беременности гистероскопию нужно сделать обязательно, поскольку она позволит определить состав рубца на матке. Рубец из соединительной ткани делает беременность и роды довольно опасными как для мамы, так и для ребёнка.
Ни один врач не сможет предсказать, как поведёт себя ваш рубец при последующей беременности, никаких гарантий не дадут, если вы, конечно, не нарвётесь на аферистов. О состоятельности либо несостоятельности рубца можно говорить только после 30-й недели беременности, и это будет зависеть от многих факторов. Чтобы исключить ненужные и опасные риски, врачи рекомендуют беременеть не ранее чем через 2 года. Я забеременела через 9 месяцев после кесарева. К концу срока беременности (37–38 недели) толщина рубца составляла всего 0,6 мм по УЗИ. У врача руки тряслись, когда я ложилась на плановое кесарево. Потом врач рассказывала, что когда разрезала мне живот, ей поплохело, так как рубец на матке держался на честном слове. Как она мне сказала, можно было без скальпеля обойтись, как целлофан всё рвалось. Поэтому, лучше не рисковать, хотя и хочется иногда.
Если послеоперационный период восстановления протекал без осложнений, вы соблюдали все предписания врача и прошли все необходимые осмотры, шансы забеременеть такие же, как и у женщин после естественных родов.
Остальные рекомендации врачей для женщин, перенёсших КС, мало отличаются от общих. Здоровый образ жизни, правильное питание, отказ от вредных привычек и философский взгляд на мир значительно повышают шансы на зачатие.
Если после КС менструальный цикл долго не восстанавливается или его длина колеблется, обязательно обратитесь к гинекологу. Возможно, вам понадобится пропить курс гормональных препаратов. Также врач может назначить курс витаминных комплексов или фолиевой кислоты.
Большинство врачей настоятельно не рекомендуют беременеть после трёх перенесённых операций КС, поскольку опасность разрыва рубца после 20-й недели растёт с каждой новой беременностью.
Сама беременность после КС, как правило, мало отличается от «обычной». Единственным нюансом будет регулярная оценка врачом состояния рубца после 30-й недели. При появлении таких угрожающих симптомов, как постоянные боли в области рубца, будущей маме предлагается лечь в стационар для более тщательного наблюдения.
Видео: рубец на матке после КС и следующая беременность
Ранняя беременность
Что делать, если рекомендуемых 18 месяцев ещё не прошло, а вы снова беременны? Главное, не паникуйте. Множество женщин имели положительный опыт беременности и родов через очень короткое время после проведённого КС. Как только вы узнали о своём положении, обратитесь к врачу, которому доверяете, чтобы узнать, как максимально повысить шансы на успешный исход беременности.
Такая беременность будет протекать под более пристальным наблюдением врачей и сопровождаться постоянными оценками состояния рубца. Будьте готовы к тому, что вам в любое время предложат лечь в стационар, если рубец начнёт опасно истончаться.
Инструментальное прерывание ранней беременности после кесарева сечения так же рискованно, как и сама гестация, поскольку крайне негативно сказывается на состоянии послеоперационного рубца.
У меня тоже все дети рождены через кесарево сечение. Между первым ребёнком и вторым разница шесть лет, а вот когда я забеременела четвёртым, третьему было два месяца. Меня все пугали, даже врачи говорили сделать мини-кесарево, но я отказалась и доходила до того дня, когда она именно и должна была родиться. Дочка родилась с нормальным весом и сейчас самая бойкая из всех детей.
Естественные роды после кесарева сечения
В нашей стране врачи традиционно не рекомендуют рожать естественным путём после перенесённого КС. Тем не менее в Европе и США кесарево сечение само по себе не является противопоказанием к последующим вагинальным родам. По статистике, более 60% американок успешно рожают вагинальным путём после перенесённой операции.
Стремление женщин к естественным родам понятно. Даже хорошо отработанная операция является серьёзным испытанием для организма и сопровождается:
- большой кровопотерей (почти в два раза больше, чем при вагинальном родоразрешении);
- возможностью случайного повреждения кишечника или мочевого пузыря;
- риском развития послеоперационных инфекций;
- длительным восстановительным периодом.
У женщин после КС чаще возникают проблемы с налаживанием грудного вскармливания. Кроме того, кесарево сечение увеличивает риск возникновения осложнений в последующих беременностях.
Дети, появившиеся на свет таким способом, в два раза чаще имеют проблемы с дыханием сразу после рождения и более подвержены разного рода аллергическим реакциям, чем малыши, рождённые естественным путём. И, конечно, необычайно важный для новорождённого контакт с кожей мамы не всегда возможен при проведении КС.
Но существуют условия, повышающие шансы на естественное родоразрешение после перенесённого КС:
- У вас были хотя бы одни естественные роды до кесарева сечения.
- При КС вам делали не «классический» вертикальный разрез, а низкий горизонтальный (и внутренний, и внешний).
- Вы никогда не переносили серьёзных гинекологических операций (например, удаления миомы).
- У вас никогда не было разрыва матки.
- Беременность протекает без осложнений, таких как предлежание плаценты.
- Размеры таза достаточно велики, что ребёнок мог пройти через родовые пути.
- Роды будет принимать опытный врач, который уже сталкивался с подобными случаями и при необходимости сможет провести экстренное кесарево сечение, а в больнице есть неонатальное отделение.
Если вы решили рожать самостоятельно после перенесённого КС, убедитесь, что в больнице есть неонатальное отделение
Не стоит рисковать, настаивая на естественных родах, если к вам относится любое из следующих утверждений:
- возраст больше 35 лет;
- серьёзные проблемы со здоровьем или осложнения беременности;
- предполагаемый вес малыша при рождении превышает 4000 г;
- с момента КС прошло менее 18 месяцев;
- многоплодная беременность;
- индекс массы тела превышает 30;
- две и более перенесённые операции КС.
Индекс массы тела (ИМТ) — величина, позволяющая оценить степень соответствия массы тела человека и его роста. Индекс позволяет косвенно оценить, является ли масса недостаточной, нормальной или избыточной. Чтобы его рассчитать, необходимо разделить свой вес в килограммах на рост в метрах, возведённый в квадрат.
Вы должны чётко осознавать, что даже при благоприятных для естественных родов обстоятельствах существует определённая вероятность того, что после нескольких часов схваток врачи будут вынуждены провести экстренное кесарево сечение. По некоторым данным, попытка родить естественным путём после перенесённого КС заканчивается срочной операцией у каждой четвёртой роженицы. Обычно это происходит, когда состояние ребёнка ухудшается или схватки длятся слишком долго, подвергая рубец опасности разрыва. Поэтому во время родов сердцебиение малыша должно постоянно мониториться (снижение частоты сердечных сокращений является первым признаком разрыва матки). В этом случае чем раньше будет проведено экстренное хирургическое вмешательство, тем выше шансы ребёнка на выживание.
Вероятность возникновения осложнений (обширной кровопотери или инфекций) в случае экстренной операции будет выше, чем при запланированной. Поэтому обязательно обсудите с врачом все риски, прежде чем настаивать на естественных родах.
В небольшом проценте случаев осложнения могут привести к гистерэктомии — полному или частичному удалению матки.
Начиная с 30-й недели и вплоть до самих родов состояние рубца будет постоянно контролироваться. Если оно не вызывает опасений, за две-три недели до предполагаемой даты родов (ПДР) доктор порекомендует лечь в стационар, чтобы было проще определиться с видом родоразрешения. Если к концу беременности возникают подозрения на несостоятельность рубца, врачи будут настаивать на госпитализации намного раньше — за 5–6 недель до ПДР.
Чтобы решить, возможны ли естественные роды, ближе к ПДР наблюдающий вас врач проведёт тщательный осмотр и оценит:
- качество рубца по сравнению с добеременными данными;
- расположение плаценты;
- состояние ребёнка;
- историю предыдущих беременностей и родов.
Если вердикт положительный, необходимо выполнение ещё одного условия: родовая деятельность должна начаться самостоятельно. Стимуляция родов при наличии рубца на матке недопустима, поскольку она значительно увеличивает риск разрыва рубца. Если родовая деятельность не начинается или она очень слабая, необходима экстренная операция.
После естественных родов обязательно проводится пальпация области рубца (под кратковременным наркозом), чтобы исключить неполный разрыв матки. Если врач обнаружил расхождение, необходима срочная операция для ушивания разрыва.
Могу рассказать о своём опыте: у меня первые роды — КС, а вторые — ЕР. Кесарево было в октябре 2004 года. Показание к нему было только одно — тазовое предлежание. Вообще-то, при нём можно рожать и самой, но очень трудно и большая вероятность осложнений. КС проходило под общим наркозом. Всё нормально. Шов не болел ни одного дня, сейчас от него лишь очень тонкая ниточка-след. Сама рожала в феврале 2009. Готовилась к КС (т. к. после КС обычно тоже КС, других показаний не было, беременность протекала нормально, ребёнок некрупный). С врачом оговаривала возможность ЕР. Но она сказала, что неизвестно, как себя поведёт рубец на матке, поэтому лучше КС. В день, когда должна была ложиться в роддом, начались схватки. Позвонила своему врачу и отправилась в роддом. Пока она ехала, меня срочно готовили к КС. Я была уже на операционном столе, когда она приехала, посмотрела и сказала, в родзал рожать самой. Обезболивать меня уже нельзя было, но и схватки были не такие уж болезненные. Всё терпимо. От начала сильных схваток и до родов прошло 2,5 ч. Был разрез. Потом надо было исследовать полость матки. Дали общий наркоз. Отошла нормально. Шов от разреза болел только первые сутки. Ну и садиться нельзя было с месяц. Сравнивая первые и вторые роды, могу сказать, что однозначно лучше рожать самой. Кстати, мой организм быстрее и легче восстановился после ЕР.
Видео: особенности беременности и родов после кесарева сечения
Кесарево сечение не приговор. Вы всё так же можете забеременеть и при благоприятных условиях даже родить самостоятельно. Однако помните, что на вас теперь лежит ответственность перед уже родившимися детьми. Поэтому не стоит геройствовать только для того, чтобы доказать себе или окружающим свою женскую состоятельность. Найдите врача, которому будете доверять, прислушивайтесь к его советам и тогда вы обязательно снова станете мамой.