Иногда случается так, что аист не торопится или вообще забыл дорогу к ждущим. По статистике, в России около 15% пар страдают бесплодием. Выходом из ситуации становится экстракорпоральное оплодотворение. Не стоит сразу пугаться незнакомых слов, на деле всё гораздо проще. Начиная с 1978 года с помощью ЭКО родились уже свыше 4 000 000 человек.
Содержание
Понятие и особенности ЭКО
Экстракорпоральное оплодотворение (ЭКО) — это современный метод, при котором пары, испытывающие проблемы с зачатием, могут стать родителями. Оплодотворение яйцеклетки происходит вне тела, в пробирке. Считается самым эффективным способом лечения бесплодия, в особенности если трудности связаны с мужчиной. Как проходит процедура: изъятую яйцеклетку искусственно оплодотворяют и подсаживают обратно в матку эмбрион, затем развивающийся в естественной среде.
Из-за того, что успешно проходит только каждая 3 подсадка, иногда процедуру ЭКО приходится повторять неоднократно, но максимум — 8–10 раз. Решение о разумном пределе принимается врачом, наблюдающим конкретный случай. Опасности женщине экстракорпоральное оплодотворение не несёт, но абсолютной гарантии наступления беременности не может дать никто.
Показания и противопоказания к процедуре
ЭКО назначают парам, у которых есть одна или несколько из перечисленных проблем:
- мужское бесплодие;
- непроходимость либо отсутствие фаллопиевых труб;
- возраст хотя бы одного из родителей, превышающий критический (старше 40 лет);
- неудачные попытки лечения женского бесплодия (эндометриоза или отсутствия овуляции);
- генетические заболевания в анамнезе у одного из родителей (в таком случае проводится предварительная диагностика перед имплантацией уже в процессе ЭКО);
- снижение функции яичников у женщины;
- необъяснимое бесплодие.
Если вы попадаете хотя бы под одну категорию, стоит задуматься о попытке экстракорпорального оплодотворения.
Врачи могут отказать от проведения экстракорпорального оплодотворения. Противопоказаниями к процедуре являются:
- расстройство психики или другие заболевания, при которых беременность и роды противопоказаны (хотя бы у одного из супругов);
- наличие злокачественных новообразований в любой стадии;
- приобретённая либо врождённая деформация матки, не позволяющая выносить плод;
- требующие хирургического вмешательства опухоли матки или яичников.
Не стоит отчаиваться, нужно сделать всё зависящее от вас ради достижения цели.
Елена Малышева о женском бесплодии — видео
Возможные осложнения
Осложнения, встречающиеся во время ЭКО:
- обострение хронических или возникновение острых форм воспалительных заболеваний;
- аллергические реакции на вводимые препараты;
- крайне редко: кровотечения из-за того, что при взятии пункции фолликулов задеты сосуды.
В некоторых случаях экстракорпоральное оплодотворение сопровождается синдромом гиперстимуляции, приводящим к разрыву или увеличению яичников.
Что нужно знать об искусственном оплодотворении
Кроме ЭКО, существует другой способ искусственного оплодотворения — инсеминация (ИИ). У каждой из процедур есть плюсы и минусы:
- ЭКО имеет более широкий перечень показаний, искусственную инсеминацию применяют в основном тогда, когда мужчина не в состоянии совершить половой акт, но сперматозоиды активны, либо в случае бесплодия неясного происхождения;
- при экстракорпоральном требуется извлечение яйцеклеток, тогда как при ИИ зачатие происходит естественным путём в теле женщины;
- следует обратить внимание на вмешательство в гормональную систему, при ИИ оно меньше, и процедура проходит проще, что существенно снижает стоимость. Однако ЭКО даёт большую вероятность успеха.
По достижении пациенткой 35 лет оптимальным вариантом будет ЭКО, чтобы максимально снизить риски неудачи, которые при инсеминации достигают 80–90%.
Уже 40 лет использования методики экстракорпорального оплодотворения позволили более 500 тысячам женщинам познать долгожданное счастье материнства.
Что такое ЭКО, и надо ли его бояться — видео
Подготовка к ЭКО: необходимые анализы
Перед началом процедур будущие родители проходят ряд исследований, направленных на ясное понимание причин бесплодия. Тщательное изучение организма необходимо для благоприятного исхода после оплодотворения и подсадки.
Женщины, чтобы исключить иммунный конфликт с будущим эмбрионом, сдают кровь для определения группы и резуса. Немалую роль в зачатии и вынашивании играет гормональный фон. На 3–5-й день менструального цикла проводятся лабораторные исследования уровня гонадотропных гормонов, таких как:
- эстрадиол, вырабатываемый корой надпочечников, плацентой и яичниками. Это биологическое соединение лидирует в женском организме по активности;
- лютеинизирующий гормон, который отвечает за выработку эстрогенов. Когда достигается пиковое значение, начинается овуляция (созревание яйцеклетки);
- пролактин, вырабатывающийся в передней доле гипофиза. У вынашивающих плод женщин этот гормон синтезируется слизистой оболочкой полости матки;
- фолликулостимулирующий гормон, как понятно из названия, способствующий образованию и созреванию фолликулов. Под его же воздействием происходит сперматогенез у мужчин;
- соматотропный гормон, синтезирующийся клетками передней доли гипофиза. Является катализатором роста всего организма.
За нормальное протекание беременности отвечает синтезируемый жёлтым телом яичника прогестерон. Именно его дефицит приводит к прерыванию вынашивания на разных сроках. Перед ЭКО этот гормон исследуют на 22–25-й день месячного цикла.
Щитовидная железа отвечает за регуляцию обменных процессов в организме, поэтому оценка её состояния является важной в подготовке к ЭКО. В лаборатории изучают гормоны щитовидной железы:
- ТТГ (тиреотропин);
- Т3;
- Т4;
- Т4-свободный.
Выявленные при обследовании заболевания, передающиеся половым путём (ИППП), представляют опасность для самой пациентки и будущего малыша. Большинство аномалий и пороков развития связаны как раз с ИППП. Выявляются следующие возбудители:
- уреаплазма;
- гонококки;
- гарднерелла;
- хламидии;
- микоплазма.
К дополнительным анализам относятся:
- обследование микрофлоры влагалища (мазок на степень чистоты);
- определение уровня антител к возбудителям краснухи и токсоплазмы;
- коагулограмма;
- реакция на ВИЧ и сифилис;
- мазок цервикального канала (цитология);
- анализ наличия антител к гепатитам В и С.
Если анализы показали наличие инфекции, ЭКО отодвигается до полного выздоровления.
Список анализов для ЭКО — видео
Специалисту-репродуктологу могут понадобиться результаты лабораторно-инструментального обследования. К самым важным из них относятся:
- УЗИ брюшной полости, забрюшинного пространства, органов малого таза;
- МРТ головного мозга (с данными о состоянии турецкого седла и гипофиза);
- гистероскопия;
- лапароскопия области маточных труб;
- ультразвуковое исследование груди (молочных желёз);
- результаты гистеросальпингографии.
Здоровью будущего отца также уделяется пристальное внимание. Ему необходимо сдать анализы:
- на сифилис (реакция Вассермана);
- на группу крови и резус-фактор;
- на наличие антител к ВИЧ, гепатитам С и В.
В результате спермограммы анализируется качественный состав семенной жидкости. Во время обследования уточняется потенциал мужчины зачать ребёнка. Перед сдачей биологического материала рекомендуется в течение 4 дней воздерживаться от эякуляции. Это позволит точно узнать активность сперматозоидов. Однако при воздержании свыше 7 дней результаты будут показывать малую двигательную активность мужских половых клеток.
Категорически запрещено накануне сдачи семенного материала курить, употреблять алкоголь и посещать сауну или баню. По необходимости назначается серия спермограмм в течение 1–1,5 месяца для полного понимания ситуации врачом.
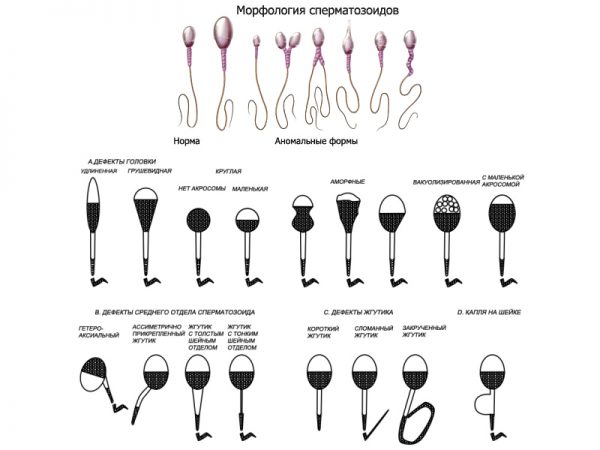
Чтобы исключить инфекционно-воспалительные заболевания, мужчине наряду с общими анализами назначаются уретральные мазки. Список опасных возбудителей совпадает с женскими.
Кроме вышеперечисленного, изучаются:
- общий анализ мочи;
- биохимическое исследование крови, оценка концентрации глюкозы и уровня протромбина;
- семейный анамнез патологий по женской линии, в частности, сахарный диабет и онкологические заболевания;
- составленный список перенесённых в детстве инфекционных и неинфекционых болезней.
Генетические обследования требуются в случаях, когда:
- оба партнёра старше 35 лет;
- у пары нет общих детей;
- в спермограмме мужчины присутствуют олигоспермия (слишком маленькое количество сперматозоидов) или астенозооспермия (снижение активности сперматозоидов);
- возможна передача заболеваний по наследству;
- уже был опыт неудачной подсадки эмбриона или замершей беременности на любом сроке.
Наиболее ценными считаются исследования:
- HLA-типирование;
- выявление несоответствия хромосом (кариотипирование) обоих родителей;
- определения таких заболеваний, передающихся по наследству, как муковисцидоз, галактоземия, фенилкетонурия и спинальная амиотрофия.
В случае если у одного из пары есть физически и умственно здоровый ребёнок, некоторые генетические обследования делаются только второму супругу. У большинства анализов существует срок годности.
Как сдать спермограмму — видео
Протоколы ЭКО: как выбрать подходящий
Решившись на искусственное оплодотворение, пары отказываются от затеи, будучи не в силах разобраться в терминах. Так что же такое протоколы ЭКО простыми словами? Это индивидуально подбираемые каждой пациентке схемы введения препаратов и иные манипуляции. Стандартно состоят из:
- стимулирования суперовуляции;
- пункции яйцеклеток из фолликулов;
- переноса эмбрионов в матку;
- поддержки организма прогестероном;
- контроля хорионического гонадотропина (ХГЧ).
Существует 4 вида протокола:
- Длинный протокол ЭКО. Самый эффективный и долгий. Зато за 45–50 дней возможно получить до 20 качественных яйцеклеток, от которых зависит успех оплодотворения. Считается наиболее надёжным и назначается при эндометриозе, избыточной массе тела, миоме матки и гиперандрогении. На протяжении протокола держится под контролем гормональный фон пациентки. Начинают на 20–24 день месячного цикла.
- Короткий. По времени длится 27–35 дней, как месячный цикл. Яйцеклеток получается меньше, чем при длинном, и они разнятся по созреванию. Но зато сводится к минимуму риск гиперстимуляции. Подходит женщинам со здоровыми яичниками, тем, у кого уже был неудачный опыт с длинным протоколом и возрастным пациенткам.
- Японский. Ему свойственна стимуляция невысокими дозами препаратов. Ценится качество, а не количество яйцеклеток. Эмбрионы подвергаются крио-консервации (замораживанию) и подсаживаются уже при следующем цикле. Этот вариант помогает избежать последствий гормональной терапии, что положительно сказывается на здоровье будущей мамы.
- Естественный протокол. Яйцеклетка созревает природным путём, без стимуляции. Но доктору нужно быть суперпрофи, чтобы не упустить момент. Естественную овуляцию трудно контролировать, и есть вероятность не успеть извлечь яйцеклетку в нужное время. К плюсам относится использование малого количества медикаментов.
О протоколах ЭКО рассказывают медики — видео
Получение биоматериалов для процедуры
Для оплодотворения нужна яйцеклетка отличного качества. Здоровый образ жизни помогает нейтрализовать негативные факторы, влияющие на созревание и репродуктивные свойства женского материала. Подготовка к изъятию проходит под полным контролем лечащего врача, чтобы избежать передозировки и, как следствие, гиперстимуляции.
Овуляция и созревание яйцеклетки напрямую зависят от гормонального баланса, поэтому её стимулируют препаратами, влияющими на синтез фолликулостимулирующего и лютеинизирующего гормонов, либо аналогами.
Предварительные этапы получения яйцеклеток у женщин:
- Курс гормональной терапии для увеличения числа фолликулов за один месячный цикл.
- Пункция фолликулов под местной анестезией. Врач наблюдает за процессом с помощью ультразвукового аппарата, забор яйцеклеток происходит через свод влагалища, реже — через брюшную стенку. Специальной иглой осторожно прокалывается каждый фолликул и шприцем отсасывается жидкость с яйцеклеткой.
- Помещение извлечённого материала в ёмкость с подходящими для сохранения условиями. Специалисты по эмбриологии и генетике в тот же день исследуют качество яйцеклеток, которые потом сохраняются в благоприятной среде вплоть до оплодотворения.
В это же время лаборанты принимают сперму мужчины.
В каких случаях потребуется донор
Иногда случается так, что приходится использовать биоматериалы анонимных или неанонимных доноров. Медицинские центры предоставляют такую услугу.
Чужая яйцеклетка берётся, если:
- у пациентки уже наступила менопауза, яичники удалены хирургическим путём, преждевременно истощены либо утратили чувствительность к стимуляции (резистентность);
- обнаружены аномалии развития (синдром Шерешевского-Тёрнера и дисгенезия гонад);
- в анамнезе присутствуют сведения о перенесённой лучевой или химиотерапии;
- ранее уже проводились многократные неудачные попытки оплодотворения собственной яйцеклетки;
- есть риск передачи генетических заболеваний (муковисцидоз, гемофилия, синдром Дауна и пр.).
О донорстве яйцеклеток — видео
Донорскую сперму используют, если:
- женщина, желающая стать матерью, не имеет постоянного полового партнёра;
- мужчина неизлечимо бесплоден либо вероятность зачатия слишком мала;
- присутствует риск передачи наследственных заболеваний по линии отца (свыше 25% — обязательно);
- ранее у пары уже были попытки зачатия, естественного или искусственного, закончившиеся неудачно.
Как женские, так и мужские доноры обладают хорошим здоровьем, имеют справки психиатра и нарколога об отсутствии отклонений, возраст 18–35 лет. Материал тщательно проверяют, как и при обследовании реципиентов. В идеале — наличие у донора хотя бы одного ребёнка, который здоров психически и физически. Учитываются и следующие параметры (особенно в случае анонимного донорства):
- расовая или национальная принадлежность;
- генотип и фенотип внешности;
- интеллектуальные способности (определяются по образованию и месту работы);
- группа крови и резус-фактор.
После подготовительных этапов начинается главное — собственно процедура экстракорпорального оплодотворения.
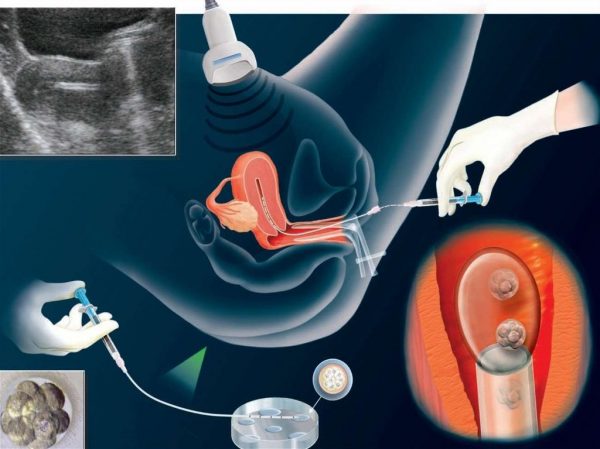
Процедура экстракорпорального оплодотворения
В эмбриологической лаборатории врачи-эмбриологи соединяют яйцеклетки и сперматозоиды в специальном растворе. Через 3–4 дня проводится диагностика получившихся эмбрионов перед имплантацией. Они исследуются на возможные пороки развития, наследование генетических заболеваний. В это время уже возможно определить пол будущего ребёнка.
2–3 оплодотворённые яйцеклетки с помощью эластичного катетера переносят в матку. Это самый простой этап долгого пути к родительству. Некоторые клиники выписывают больничные листы, но чаще в этом нет необходимости. А вот поберечь себя, избегая эмоциональных и физических нагрузок, будущей матери всё же стоит.
После введения эмбрионов в матку, у женщины раз в 3 дня берут кровь для контроля гормонов. На 12–14 ДПП (день после подсадки) проводится тест на беременность, положительный у 30–35% пациенток. По решению матери, «лишние» эмбрионы убираются, но это нежелательно, ведь оставшиеся зачастую тоже погибают.
При всех отклонениях и тревожных симптомах во время вынашивания ребёнка нужно консультироваться с врачом, как и при естественной беременности. В первом триместре используется заместительная гормональная терапия, далее она отменяется. Если желанная беременность не наступила, процедуру повторяют ещё раз. В следующих попытках возможно подсаживание неиспользованных прежде эмбрионов.
Стоимость процедуры ЭКО и кто может получить её бесплатно
Экстракорпоральное оплодотворение не входит в полис ОМС и дорого стоит. Женщина, выступающая донором яйцеклетки, вправе рассчитывать на снижение стоимости ЭКО для себя. Стандартная цена — 90–110 тысяч рублей, не считая анализов.
Выходом могут оказаться федеральная или региональная квоты, которые предоставляют право на одну бесплатную процедуру ЭКО. Кто может ими воспользоваться:
- пары, предпринимавшие попытки зачать ребёнка самостоятельно в течение 1 календарного года (требуется медицинское подтверждение факта). Учитывается детородный возраст женщины — 22–39 лет;
- те, у кого выявлена первопричина бесплодия и назначена терапия;
- прошедшие полный курс восстановления женской и мужской репродуктивных систем;
- получившие после безуспешных попыток и лечения направление на экстракорпоральное оплодотворение.
Кому положено бесплатное ЭКО — видео
ЭКО — шанс каждой паре, имеющей проблемы с репродуктивным здоровьем, стать счастливыми родителями. Стоит помнить, что очень редко беременность наступает после первой процедуры, большинству требуется несколько попыток. Каждый случай уникален, но важная информация об этапах экстракорпорального оплодотворения неизменна.