В жизнедеятельности организма участвуют все системы и органы человека. Ответственность за защиту организма от чужеродных клеток берёт на себя иммунная система. Однако иногда в иммунной системе случаются сбои и она начинает активно защищать организм от сперматозоидов, воспринимая их как чужеродные клетки. Такая ситуация случается не только у женщин, но и у мужчин и может вызвать бесплодие. Что же такое иммунологическое бесплодие и как с ним бороться — будем разбираться.
Содержание
Иммунологическое бесплодие у мужчин и у женщин
Бывает так, что молодая пара как бы ни старалась — не может зачать ребёнка долгое время. В то же время и явные нарушения в работе мочеполовой системы у каждого из партнёров отсутствуют. В этом случае причиной ненаступления беременности может быть иммунологическое бесплодие.
Иммунологическое бесплодие — это нарушения в детородной функции обоих полов, связанное с работой в организме антиспермальных антител (АСАТ), повреждающих мужские половые клетки или уменьшающих их возможность активно двигаться. Из всех факторов нарушений фертильности у женщин и мужчин — на сбой в работе иммунной системы приходится от 15 до 20%. Однако частота нахождения АСАТ в крови и половых жидкостях женщины примерно в два раза выше, чем у мужчины. Хотя раньше вообще считалось, что антитела, недружественные спермиям, могут существовать только у женщины.
Антиспермальные антитела могут присутствовать в крови, слизистых выделениях влагалища, во внутрибрюшной жидкости женщины, в крови и сперме мужчины. При наличии иммунного бесплодия мужские половые клетки в организме того или другого пола расцениваются как негативные образования. На защиту организма встаёт иммунитет человека и начинают работать АСАТ, которые бывают трёх видов:
- IgM — прикрепляются к хвостику спермия, замедляя или останавливая её движение;
- IgA — изменяют морфологию половой клетки;
- IgG — присоединяются к голове сперматозоида, не позволяя ему внедриться в яйцеклетку;
Иммуноглобулины IgM, IgA и IgG в малых количествах могут находиться у любого человека, однако при бесплодии количество таких клеток значительно превышает норму.
Причины иммунологического бесплодия
Факторов, влияющих на иммунологическое бесплодия множество. Их подразделяют на мужские и женские.
Причины иммунного бесплодия у мужчины:
- воспалительные болезни мужских органов (эпидидимит, уретрит);
- инфекции, распространяющиеся через сексуальные контакты (сифилис, трихомониаз и другие);
- изменения морфологии половых органов мужчины (фимоз, перекрут яичка и другие);
- повреждения и хирургические операции мужских органов.
Причины иммунного бесплодия у женщины:
- инфекции, распространяющиеся через сексуальные контакты (трихомониаз, сифилис, хламидиоз и другие);
- воспалительные болезни женских органов (кольпит, цервицит);
- химические средства предохранения (свечи, кремы, гели);
- эндометриоз;
- безуспешное проведение экстракорпорального оплодотворения ранее;
- аллергии.
При каждом незащищенном сексуальном контакте во влагалище и матку женщины попадает огромное количество мужских половых клеток. Иммунная система женщины воспринимает спермии как инородные клетки и начинает атаку на них. В большинстве случаев защитные клетки воздействует только на слабые и неактивные сперматозоиды, в то время как большинство мужских клеток всё-таки остаются жизнеспособными и двигаются к своей цели. Кроме того, во время овуляции в половых органах женщины создаётся благоприятная среда для сперматозоидов (увеличивается количество цервикальной слизи, шейка матки высоко поднимается и приоткрывается — сокращая путь к матке) и срабатывает система иммуноподавления. При иммунологическом бесплодии система иммуноподавления не работает, а женские иммунные клетки активно и успешно борются со всеми сперматозоидами.
Признаки иммунологической бездетности
Допустить существование проблем с иммунной системой, мешающих завести ребенка, можно при наличии факторов риска, перечисленных выше, особенно если факторы риска находятся у обоих партнёров.
Однако единственным симптомом наличия большого количества АСАТ, является длительная невозможность зачатия ребёнка парами, с относительно здоровой половой системой обоих партнёров. Отсутствие беременности может наблюдаться в течение года и более половой жизни без применения каких-либо средств контрацепции. Иногда бесплодие может выражаться в случайных выкидышах на ранних сроках беременности.
Диагностика иммунологического бесплодия
Для диагностики этого заболевания необходимо привлечь обоих членов супружеской пары, мечтающих зачать ребёнка. Поставить диагноз иммунологическое бесплодие может только врач, после проведения нескольких видов исследований. Мужчины сдают кровь и сперму для проведения анализа на наличие АСАТ. Кроме того, обоих членов пары проверяются на наличие инфекций, передающиеся половым путём. Женщине необходимо сдать кровь и цервикальный мазок. Завершением исследования должен быть анализ совместимости партнёров. На время проведения диагностических исследований, приём гормональных или иных лекарственных средств следует отменить.
Анализы крови на воспаление и антитела
Для проверки крови на наличие в ней антиспермальных антител привлекаются мужчина и женщина. Кровь сдается обычно рано утром на голодный желудок. Небольшой объем крови, взятый у пациента помещается в планшет, который покрыт белками, восприимчивыми к АСАТ. В течение нескольких минут иммуноглобулины IgG, IgA и IgM начинают взаимодействовать с белками и прикрепляются к ним. После этого замеряется количество антиспермальных антител в исследуемом образце.
Нормальным считается результат от 0 до 60 Ед/мл. Это значит, что антиспермальных антител в исследуемом образце нет или их количество незначительно и не может повлиять на способность к зачатию. Средним значением является результат от 61 до 100 Ед/мл. Повышенные показатели АСАТ в крови — более 101 Ед/мл.
Среднее и повышенное содержание иммуноглобулинов в крови может влиять на способность к зачатию. Точно интерпретировать результаты исследований сможет доктор, исходя из самочувствия пациента, его пола, возраста и анамнеза.
Анализ биологического материала
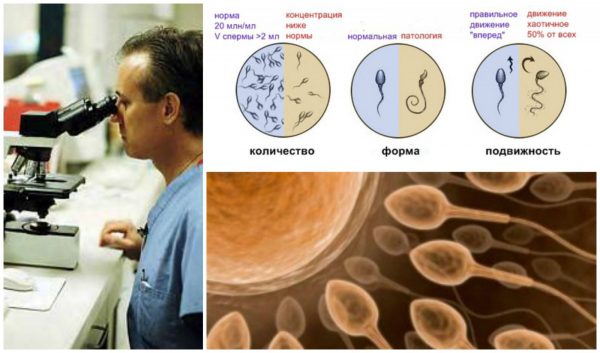
Для изучения биологического материала мужчины используется спермограмма. Спермограмма — анализ фертильности спермы, исходя из числа, размера, морфологии, активности спермиев и других признаков. Изучение спермы производят для определения плодовитости мужчины, а также перед проведением процедуры ЭКО и ИКСИ. Сперма собирается мужчиной самостоятельно в специальную лабораторную пробирку. Перед сдачей эякулята необходимо воздержаться от секса 2–3 дня. Исследование спермы подразумевает оценку физических показателей (запах, цвет, консистенция) и количества сперматозоидов в 1 мл спермы и в общем ее объеме. Кроме того оценивается активность мужских половых клеток, их форма, наличие склеивания спермиев друг с другом или другими компонентами спермы, наличие слизи и белых кровяных клеток (лейкоцитов), кислотно-щелочной баланс.
Показатели спермы, по которым можно говорить о её фертильности и присутствии в ней иммуноглобулинов:
- малоактивность или неподвижность спермиев;
- малое количество сперматозоидов;
- наличие патологических форм мужских половых клеток;
- наличие большого количества мертвых клеток;
- склеивание сперматозоидов друг с другом;
- большое количество лейкоцитов;
- маятникообразное движение клеток, вместо правильного движения «вперед».
На изменение морфологии, то есть на появление патологических спермиев, оказывают влияние иммуноглобулины IgA, тем более в той ситуации когда их количество значительно превышено. АСАТ класса IgG и IgM увеличивают количество белых кровяных клеток в сперме, способствуя ее сгущению, кроме того, антитела в половой жидкости мужчины убивают спермии ещё в придатке яичка.
Обследование на совместимость партнёров
Для подтверждения женской «аллергической» реакции на эякулят партнёра существуют следующие тесты:
- проба Шуварского;
- тест Курцрока-Миллера.
Для исследования биологического материала женщины на наличие АСАТ проводят посткоитальный тест или пробу Шуварского. Посткоитальный тест проводится после обследования мужчины, а также после исключения других мочеполовых болезней женщины, возможных помешать наступлению беременности. Проба Шуварского производится во время предполагаемой овуляции — на 12–14 день менструального цикла. За 3–4 дня, до взятия пробы паре необходимо прекратить сексуальные отношения. Цервикальная слизь женщины отбирается обычно через 3–4 часа (но не более 24 часов) после полового акта.
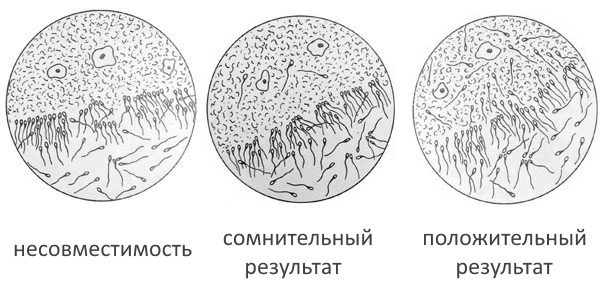
Шеечная слизь женщины оценивается на содержание и активность в ней сперматозоидов. Результат теста оценивается:
- как положительный (то есть отсутствие беременностей не связано с наличием АСАТ в цервикальной слизи) при наличии в изучаемом материале не менее 15 подвижных мужских клеток;
- сомнительный — если сперматозоиды в слизи присутствуют, но их количество меньше 15, сперматозоиды неподвижны или их движения маятникообразные;
- плохой результат теста (несовместимость) — если в изучаемом материале обнаружено несколько обездвиженных спермиев;
- отрицательный результат — при отсутствии в предлагаемом материале сперматозоидов. Может говорить о неправильном проведении теста.
При сомнительном, плохом или отрицательном результате теста назначается повторное исследование через 2–3 месяца. Только после проведения минимум трёх проб Шуварского с получением плохого результата врач может поставить диагноз бесплодие.
Тест Курцрока-Миллера также проводится с целью изучения совместимости партнёров. Он очень похож на посткоитальный тест, также проводится после полового воздержания, во время овуляции у женщины. Однако в отличие от посткоитального теста при пробе Курцрока-Миллера, помимо оценки взаимодействия биоматериала супружеской пары, оценивается также и взаимодействие биоматериала каждого из членов пары с биоматериалом доноров, имеющих детей. Таким образом , в тесте Курцрока-Миллера используют два метода исследования:
- прямой — изучение взаимодействия биоматериала супругов;
- перекрёстный — взаимодействие биоматериала каждого члена пары с биоматериалом доноров.
При перекрёстном методе исследования в день анализа на исследование берётся шеечная слизь женщины и помещается между двух стёкол. Затем, к слизи дамы добавляют сперму её партнера и сперму донора, после чего на протяжении 5–7 часов биоматериалы взаимодействуют при температуре 37°С. Таким же образом на взаимодействие со слизью супруги и со слизью донора проверяется сперма мужа.
Итоги теста Курцрока-Миллера:
- Положительный (хороший) результат. В результате теста выявляется выживаемость и активность сперматозоидов мужа в шеечной жидкости его супруги. Вероятность наступления самостоятельной настоящей беременности у такой пары есть и она достаточно велика.
- Слабоположительный результат. В результате теста выявляется активность и целенаправленное движение «вперед» около половины спермиев. Вероятность естественного наступления беременности у данной семьи существует, но на зачатие может потребоваться длительный период. Иногда таким семьям могут назначить прием медикаментов, стимулирующих активность сперматозоидов.
- Отрицательный результат. Скорее всего означает иммунологическое бесплодие. По результатам теста выявляется, что спермии мужчины не могут проникать через шеечную жидкость его партнёрши. Шансы на самостоятельную беременность при отрицательном результате теста очень малы.
Методы лечения
Терапия иммунноной бездетности является длительным процессом, так как связана с непростым механизмом — необходимостью снижения охранной функции собственной иммунной системы человека.
Лечение бездетности мужчин и женщин связано с применением антибиотиков, противоаллергенных средств и медикаментов против воспалений. Также, параллельно с приёмом медикаментозных веществ, супружеской паре необходимо предохраняться презервативами на протяжении 7–9 месяцев. Долговременное препятствие контакта женской половой системы со сперматозоидами позволяет уменьшить защитную функцию иммунной системы организма.
При отсутствии эффекта консервативного лечения с помощью медикаментов, паре, желающей иметь ребёнка, возможно будет прибегнуть к экстракорпоральному оплодотворению (ЭКО) или инъекции сперматозоидов в цитоплазму клетки (ИКСИ).
Особенности терапии у мужчин
Для решения вопроса, связанного с бесплодием, мужчине прописывают курс приёма гормональных препаратов. Приём гормональных средств связан с необходимостью повышения уровня гормона тестостерона. Тестостерон является мужским половым гормоном, увеличивающим активность сперматозоидов, а значит и способность семенной жидкости к оплодотворению.
Также лечение иммунологического бесплодия мужчины может быть связано с хирургическим вмешательством, направленным на устранение патологии, послужившей образованию антиспермальных антител. Допустимо назначение приёма гормонов надпочечников или противоопухолевых препаратов.
Особенности терапии у женщин
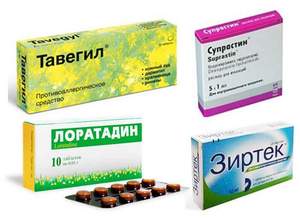
Лечение женского бесплодия связывают в основном с подавлением чувствительности иммунной системы. Для этого назначают антигистаминные препараты, такие как Тавегил, Лоратадин, Зиртек.
Также на иммунный статус воздействуют продолжительным приёмом гормонов надпочечников или приёмом антибактериальных средств.
В случае аутоиммунных процессов лечение могут дополнить аспирином. Для лечения от иммунной бездетности в кровь больного вводят противобактериальный и противовирусный препарат — гамма-глобулин. Этот метод является довольно дорогостоящим, поэтому не очень популярен. Наиболее дешевым средством терапии от иммуноглобулинов является введение в кровь женщины лимфоцитов супруга для иммунизации. Такие инъекции вводятся в кровь дамы от 3 до 6 месяцев. Также для уменьшения сопротивляемости иммунитета к сперматозоидам отлично подходит использование презервативов, которые исключают попадание мужской жидкости в женские половые органы. Применение таких методов защиты в течение 7–9 месяцев, позволит ослабить иммунную защиту организма женщины от спермиев. Такие методы лечения могут повысить шансы на беременность до 60%, в зависимости от сложности заболевания каждой конкретной пары. В случае если консервативные методы лечения не приводят к наступлению желанной беременности, паре рекомендуется проведение ИКСИ или ЭКО.
ЭКО и ИКСИ для успешной беременности
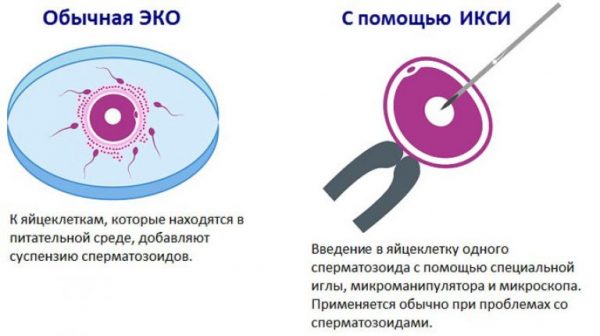
Наиболее новым и результативным средством избавления от бездетности является метод ИКСИ (интрацитоплазматическая инъекция сперматозоида). При применении метода ИКСИ, так же как и при ЭКО, оплодотворение происходит искусственным путём. Однако главное отличие интрацитоплазматической инъекции сперматозоида от экстракорпорального оплодотворения в том, что для ИКСИ отбирается только один сперматозоид, который вводится в яйцеклетку при помощи микроиглы.
Сперматозоид отбирают наиболее активный, полностью созревший, имеющий соответствующее норме строение и форму. Яйцеклетка также должна быть полностью созревшая и здоровая.
Оплодотворение проводят в день забора яйцеклетки. Опытный репродуктолог, используя специфические инструменты, вживляет мужскую половую клетку в цитоплазму яйцеклетки. После успешного оплодотворения эмбрион подсаживается в матку. Процедура ИКСИ является очень сложной и дорогой. Для её осуществления необходимо сложное оборудование, специальные комплекты реактивов, микроскопы, а также опытные врачи-репродуктологи — так как процесс оплодотворения является сложным, почти филигранным. В то же время эффективность этого метода очень высокая. Оплодотворение яйцеклетки наступает в более чем 85% случаев, а беременность в 45–65% случаев. Показатели эффективности метода ИКСИ пока не доходят до 100 %, так как бывают ситуации с повреждением яйцеклетки при проведении процедуры, наличием генетических отклонений спермия, женской клетки или не приживаемостью готового эмбриона в теле матки.
Ещё одним методом зачатия ребёнка является ЭКО.
При проведении ЭКО врачи берут от мужчины сперму со здоровыми активными сперматозоидами. У женщины отбирается одна яйцеклетка — при нормальном регулярном менструальном цикле. Если цикл женщины склонен к нарушениям из-за гормональных причин, врачи могут прибегнуть к стимуляции яичников и получению сразу нескольких зрелых фолликулов. Экстракорпоральное оплодотворение заключается в соединении в пробирке со специально подготовленными условиями нескольких яйцеклеток и сперматозоидов. После произошедшего оплодотворения готовые эмбрионы имплантируют в полость матки женщины.
После внедрения эмбрионов в матку, беременной следует пару дней принимать специальные препараты, ограничить физические нагрузки и исключить сильные эмоциональные переживания.
Эффективность ЭКО составляет от 30 до 50% и зависит от правильной работы врачей-эмбриологов, эмоционального настроя женщины и её физического состояния.
При наличии АСАТ у женщины эффективность ЭКО и ИКСИ значительно снижается, так как антиспермальные антитела могут мешать не только оплодотворению, но и имплантации эмбриона в матке, и всему течению беременности.
Использование методов ЭКО и ИКСИ возможно только в случае снижения активности или неподвижности сперматозоидов, но их сохранении возможности к оплодотворению. Если же, сперматозоиды неспособны самостоятельно оплодотворить яйцеклетку остаётся вариант лишь на использование спермы донора. Донором могут стать только здоровые мужчины в возрасте не более 35 лет, у ближайших родственниц по женской линии которых не было случаев самопроизвольных абортов или пороков внутриутробного развития ребенка.
Видео: доктор венеролог-уролог Екатерина Макарова об иммунологическом бесплодии
Иммунологическое бесплодие не приговор. При не запущенности болезни и её лечении вероятность наступления беременности достигает 80%. Формы, длительность лечения и его успех зависит от течения болезни и индивидуальных особенностей человека. В тяжёлых случаях, шанс на зачатие ребёнка у пары остаётся при использовании процедуры ИКСИ или ЭКО.