Во время беременности тело женщины изменяется. От повышенной нагрузки начинает болеть то, что раньше не беспокоило. Например, поджелудочная железа может заявить о своём истощении развитием гестационного диабета, который, в свою очередь, способен вызвать серьёзные осложнения вынашивания и отставание развития плода. Поэтому будущим мамам нужно следить за здоровьем особо внимательно, чтобы уберечь себя от этой патологии и не получить после родов диабет 2-го типа.
Содержание
Повышенный уровень сахара в моче при беременности: причины и диагностика
Готовясь к визиту в женскую консультацию, женщина сдаёт общий анализ мочи, потому как моча молниеносно реагирует на появление отклонений в организме. Такой анализ весьма информативен и позволяет определить хотя бы примерное место развития заболевания в организме по повышенному уровню отдельных показателей.
Таблица: выявление заболеваний по повышенному уровню показателей в моче
| Показатель, уровень которого повышен в моче | Возможные заболевания |
| Белок |
|
| Глюкоза |
|
| Лейкоциты |
|
| Эритроцит |
|
| Кетоновые тела |
|
| Билирубин |
|
| Уробилиноиды |
|
| Желчные кислоты |
|
| Индикан |
|

Глюкоза необходима прежде всего для продуцирования энергии. А чтобы напитать клетки глюкозой, необходим гормон, вырабатываемый поджелудочной железой, — инсулин. Если этого гормона слишком мало, то глюкоза не может усвоиться и не приносит никакой пользы, свободно перемещаясь в крови. Без питания клетки начинают гибнуть и отмирать.
Сахарный диабет — это и есть то заболевание, при котором происходит дефицит образования собственного инсулина и повышение уровня глюкозы в крови. Гестационный диабет — это форма сахарного диабета, которая развивается у женщин в период беременности из-за гормонального дисбаланса.
Норма глюкозы в моче
Идеальный показатель глюкозы в моче — это её отсутствие. В этом случае в бланке на анализ напротив этого пункта пишут «не выявлено» или «не определено».
Так устроено, что почки пропустить сахар во вторичную мочу не должны, глюкоза дважды проходит через поперечные фильтры и без остатка расходуется на выработку энергии.
Измеренный уровень глюкозы сравнивается с допустимым во время беременности:
- содержание сахара менее 1,7 моль/л — норма;
- от 1,7 до 2,7 моль/л — допустимая концентрация, «следы» глюкозы;
- более 2,79 моль/л — уровень сахара выше нормы, развивается глюкозурия.
Причины повышения уровня глюкозы в моче
Врачам известно немало причин превышения глюкозой допустимого уровня. Вот наиболее часто встречающиеся:
- низкая физическая активность, постоянный прирост массы тела с перестройкой гормонов, превышение привычной калорийности пищи. Ожирение может быть как гормональным нарушением, так и следствием увлечения сладостями;
- поздняя беременность. После 35 лет у женщин происходит естественная возрастная перестройка гормонального фона и обмена веществ, которая может наложиться на изменение уровня гормонов при беременности и даже мешать им;
- патологии печени у будущей мамы. Когда печень не выполняет свои задачи, в мочу поступают вещества, которых там быть не должно, будь то белок или глюкоза. Прежде всего подозревают проблемы с фильтрующей способностью почечных отделов — нефронов, когда первичная моча всасывается для повторной переработки не в полном объёме или перерабатывается недостаточно тщательно;
- наследственность заболевания. Чаще всего диабет передаётся от матери к дочери. И если будущая бабушка носит в сумочке ампулы с инсулином, будущей матери стоит сдавать анализ на уровень сахара намного чаще других женщин в положении;
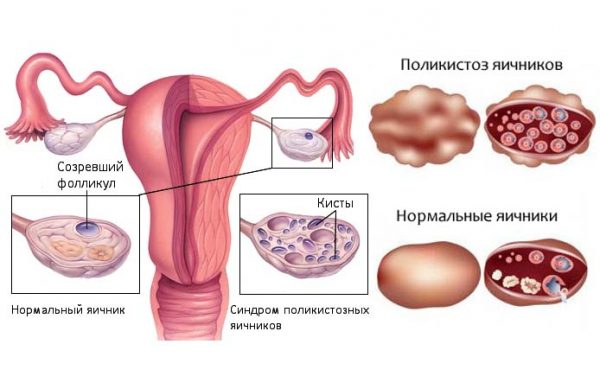
- поликистоз яичников — когда на их поверхности разрастаются водянистые бугорки — кисты. Поликистоз яичников может не выдавать себя никакими симптомами или, наоборот, быть явно выраженным из-за повышенного роста волос на животе, в промежности, внутренних поверхностях бёдер, голенях, надгубной области, повышенной сальности волос и кожи, а также боли в животе, отдающей в пах или поясницу;
Поликистоз яичников во время беременности может привести к выкидышу и бесплодию - повышенная нервозность женщины. Стресс тоже негативно влияет на выработку инсулина, без которого глюкоза бесполезна;
- приём лекарств — кофеина, салициловой кислоты, ацетина, диуретиков, неуклонно повышающих глюкозу;
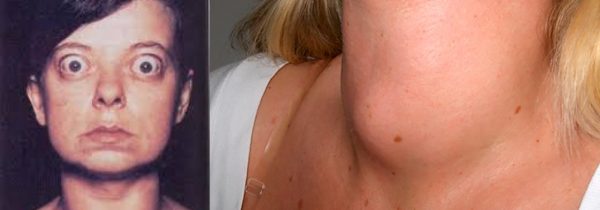
- гипертиреоз — это заболевание, при котором щитовидная железа продуцирует гормоны в превышающем затраты количестве, что губительно сказывается на количестве вырабатываемого инсулина;
Выпученные глаза и явно увеличенный зоб — признаки повышенной выработки гормонов щитовидной железой - наличие сахарного диабета — хронического или гестационного. Их различия проявляются в следующем:
- гестационный диабет возникает лишь на период вынашивания и исчезает после родоразрешения, а истинный сахарный диабет имеет хроническое течение, полностью излечиться от него не получится;
- гестационный диабет не угнетает поджелудочную железу;
- при обнаружении гестационного диабета запрещён приём таблеток-сахароснижателей, потому как их безопасность не проверена исследованиями;
- гестационный диабет сопровождается метаболической перестройкой организма. Неспособный обеспечить потребности плода в энергии углеродный обмен усиливается липидным, при котором энергия образуется от переработки жиров;
- при гестационном диабете благодаря гормонам плаценты (прогестерону и лактогену) повышается выработка инсулина для понижения уровня сахара.
Факторы риска развития диабета
При постановке женщины на учёт по беременности происходит сбор данных о её гинекологическом здоровье и протекании предыдущих беременностей. На основе этого опроса женщину относят к той или иной группе риска невынашивания беременности.
К предпосылкам появления сахарного диабета, который в 3% случаев после родоразрешения переходит в хроническую форму, относятся:
- нарушения в работе поджелудочной железы;
- рождение в прошлую беременность ребёнка весом более 4 кг, так называемого крупного плода;
- развитие гестационного диабета при вынашивании первых детей;
- недонашивание беременности или гибель плода в утробе матери;
- возраст будущей матери менее 18 или более 30 лет;
- перенесённые вирусные или грибково-кандидозные инфекции в первом триместре;
- превышение нормальной массы тела у женщины ещё до беременности;
- гормональная перестройка на 20-й неделе беременности;
- отягощение беременности гестозом, вплоть до его самой тяжёлой формы — эклампсии;
- развитие многоводия, когда объём околоплодных вод превышает норму.
Если беременная женщина попадает в группу риска развития диабета, то сдавать анализы и консультироваться у эндокринолога ей необходимо в обязательном порядке, не дожидаясь появления осложнений.
Симптомы увеличения уровня глюкозы
На начальных стадиях развития заболевания беременная женщина вряд ли заметит какие-то отклонения в своём состоянии, особенно если она страдает от токсикоза. Но ближе к 24–28 неделям беременности повышенный уровень глюкозы уже будет заметен.
Наиболее распространённые симптомы повышения уровня глюкозы:
- постоянное желание пить: слизистые рта быстро пересыхают, как в знойный летний день, но сколько ни пей, жажда возвращается снова;
- частые позывы к мочеотделению, начинающие беспокоить от увеличенного объёма выпитой воды;
- повышение кровяного давления;
- не проходящие усталость и сонливость;
- большие прибавки в весе (особенно насторожит врачей прибавка свыше 300 г в неделю);
- повышенный аппетит: есть хочется чаще и больше;
- повышенная потливость;
- боли в мышцах;
- небольшое учащение пульса, иногда головокружения;
- изменение в плотности стула, его разжижение;
- краткосрочное помутнение зрения;
- раздражение кожных покровов, навязчивое желание их расчёсывать.
Диагностика повышенного уровня глюкозы в моче
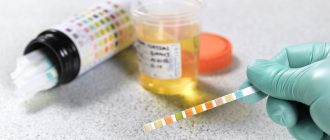
Если женщина заметит один или несколько симптомов повышенного уровня сахара в моче, необходимо подтвердить это анализами. Диагностику можно провести прямо дома с помощью одноразовых тест-полосок.
Наиболее распространённые способы определения уровня глюкозы в моче:
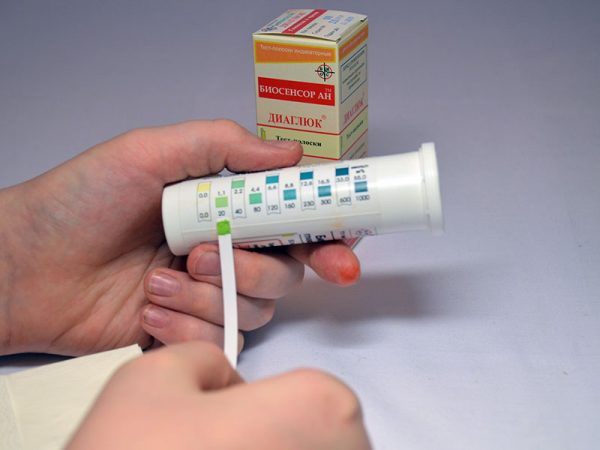
- экспресс-метод. Его суть заключается в погружении тест-полоски для намокания реактивов в контейнер со свежей мочой и последующей оценке результата (сравнении окрашенного конца со шкалой в инструкции);
Тест-полоски используют для определения уровня глюкозы и ацетона в суточной моче или получасовых порциях - общий анализ мочи. Необходимо сдать среднюю порцию утренней мочи в медицинское учреждение;
- анализ суточной потери сахара с мочой. Следует сутки с 6 утра (первую порцию мочи не забирают) до 6 утра мочиться в стерильную ёмкость, после чего весь объём мочи перемешивается, и отливается порция в 100 мл, которая сдаётся на анализ в лабораторию с указанием общего объёма выделенной мочи за сутки;
- анализ мочи по Зимницкому. Для использования этого метода потребуется 8 стерильных ёмкостей. Забор мочи в ёмкости начинают с 9 утра — с этого времени и до 12 часов дня наполняют мочой первую ёмкость. В 12 часов её закрывают крышкой, подписывают (необходимо указать время сбора, например, с 9:00 до 12:00) и помещают в холодильник. В течение следующих трёх часов до 15:00 наполняют мочой вторую ёмкость. Таким образом каждые три часа баночки для сбора меняют, вплоть до 9 утра следующего дня. Затем все ёмкости относят в лабораторию для анализа. Эта диагностика выявляет колебание уровня сахара за сутки, а также определяет плотность мочи.
Правила сдачи мочи на анализ
Чтобы получить корректный результат анализа, необходимо правильно собрать биологический материал — мочу.
Вот основные рекомендации по забору мочи для общего анализа:
- Подготовка за день до сдачи анализа:
- постараться не нервничать и не перетруждаться, т. к. стресс тоже может быть причиной повышенного уровня сахара;
- не принимать мочегонные средства и отвары трав, применяемые для борьбы с отёками;
- не включать в пищу:
- острые блюда, например, перец чили, с содержанием сахара более 10 г на 100 г продукта;
- фрукты на ужин;
- яркоокрашенные овощи:
- свёклу (12,8 г сахара на 100 г продукта);
- помидоры черри кислые (8,5 г сахара на 100 г продукта). Яркие плоды могут окрашивать мочу и содержать в себе повышенное количество сахара.
- В день сдачи анализа:
- тщательно обмыть водой область влагалища. Чаще всего при недостаточной гигиене половых органов в анализах мочи обнаруживают белок, который присутствует на слизистых влагалища и попадает в собираемую жидкость, если он перед этим не был смыт. А белок — это тоже один из признаков патологии;
- промокнуть выходное отверстие для мочи ватой или одноразовым полотенцем;
- небольшую порцию мочи спустить в унитаз, а остальную жидкость собрать в стерильный одноразовый контейнер;
Одноразовый контейнер для сбора мочи продаётся в аптеке, стоит порядка 10–15 рублей и избавляет вас от стерилизации баночек для сдачи анализа - постараться как можно скорее доставить анализ в лабораторию. Наиболее информативным анализ остаётся в течение 2 часов после сбора.
Чем опасно повышение уровня сахара во время беременности
Повышенный уровень сахара в моче может быть разовым явлением из-за нарушения диеты, переедания на ужин сладостей или неправильного сбора мочи. Однако для беременной женщины и плода постоянно повышенный уровень сахара опасен следующим:
- Для будущей матери:
- после 20-й недели беременности при сниженном уровне гормона эстрогена может обостриться гестоз со скачками давления, отёками тела и большими прибавками массы тела;
- есть риск перехода гестационного диабета в хронический диабет 2-й степени уже после родов;
- увеличивается вероятность тромбообразования. Беременные с их малой подвижностью и гормональными нарушениями итак подвержены увеличению вязкости крови, а при диабете в сочетании с повышенным давлением со спазмами сосудов подвижность крови снижена;
- повышается вероятность выкидыша или невынашивания беременности;
- роды чаще всего проходят с осложнениями:
- излитие вод происходит слишком рано;
- вырастает угроза родоразрешения с помощью кесарева сечения в 35% случаев из-за несоответствия укрупнённых размеров плода тазу матери, или использования вакуумных систем или акушерских щипцов, способных оставить родовую травму плоду. Чаще всего такие методы применяются и при снижении частоты сердцебиения плода в родах.
- Для плода:
- существует вероятность развития многоводия, при котором плод будет недополучать кислород или может обмотаться пуповиной и вовсе пережать себе доступ к питанию. Риск развития многоводия в условиях диабета достигает 60%;
- плод стремительно набирает массу тела, отчего женщина, возможно, не сможет родить сама. При массе плода свыше 4–4,5, кг говорят о его макросомии;
- внутренние органы плода развиваются с нарушениями. Наиболее уязвимы сосуды, нервная регуляция и зрительное восприятие;
- наблюдается несоответствие плода сроку беременности, запоздание развития из-за нарушений обмена в системе «плод — плацента»;
- плод получает глюкозу благодаря деятельности плаценты, но недополучает инсулин, что чревато нарушениями обмена веществ у новорождённого.
- Для новорождённого:
- повышенный тонус мышц;
- отставание в умственном развитии;
- слабость физических возможностей; дети позже и хуже овладевают двигательными навыками, переворачиванием, ползанием;
- неразвитость сосательного рефлекса, из-за чего могут возникнуть проблемы с грудным вскармливанием;
- снижение функционирования сердечной системы и зрительной;
- асфиксия — удушье из-за перенесённой гипоксии в утробе матери;
- нарушения обмена веществ. Такие дети не только рождаются крупнее других, но и сохраняют повышенную массу тела первые годы жизни. Возрастает вероятность нарушения образования ферментов поджелудочной железой и развитие у ребёнка сахарного диабета или невосприимчивости его организма к инсулину;
- развивается желтуха из-за повышенного уровня билирубина в крови.
Отслеживание высокого уровня глюкозы в плановых анализах, прописываемых врачом при каждом осмотре беременной женщины, позволяет успешно его корректировать.
Видео: врач о последствиях гестационного диабета
Может ли гестационный диабет стать после родов хроническим
Гестационный диабет при благоприятных условиях прекращается вместе с беременностью. Но у 10–15% женщин, перенёсших этот вид диабета, остаётся повышенный риск приобрести диабет 2-го типа даже через 10 лет после родов. Избежать этого можно лишь стабильно проверяя свой организм:
- через 2 недели, 1 и 1,5 месяца после родов проверить кровь и мочу на уровень сахара;
- через 3 месяца после родов сдать анализ на гликированный гемоглобин, который определяет, были ли скачки глюкозы выше нормы на протяжении последних трёх месяцев до анализа;
- не реже 1 раза в три года при нормальных анализах проводить проверку на уровень сахара.
Методы терапии
При подтверждении наличия у беременной диабета уровень сахара нужно срочно снижать. Этот процесс потребует изменения пищевых привычек и при необходимости применения медицинских препаратов.
Диета и образ жизни при повышенном уровне сахара в моче
Чаще всего угроза диабета нависает над теми, чей вес значительно превышает норму. Для снижения веса необходима регулярная физическая активность. Подойдёт любая нагрузка, на которую организм хорошо отзывается. Если вам нравится гулять — выбирайте пешие прогулки на свежем воздухе в течение 40 минут, плавать — занятие аквааэробикой в бассейне, медитировать и растягиваться — йогу в спецгруппах для беременных. Конечно же, ваш врач должен быть в курсе ваших занятий спортом.
Питание при диабете довольно ограниченное, но не скудное. Поначалу все, кто придерживается диеты №9 для диабетиков, обнаруживают потерю веса. Но постепенно благодаря ей показатели анализов, вес и самочувствие женщины возвращаются в норму.
Придерживаться диеты №9 полезно всем мамочкам после родов, страдающих от лишнего веса. Она подразделяется на 2 вида:
- диета №9-а — подходит больным с лёгкой и средней степенью диабета, которые не принимают лекарств, выравнивающих сахар в крови, а также людям с ожирением. Суточная калорийность составляет 1700 ккал со 120 г углеводов в день;
- диета № 9-б — подходит больным с тяжёлой формой инсулинозависимого диабета. Энергетическая ценность её составляет порядка 2700–3100 ккал в сутки, доля углеводов в рационе расширена до 400–500 г, их используют не только в основные приёмы пищи, но и в качестве перекусов на второй завтрак и полдник.
Таблица: разрешённые и запрещённые продукты диеты №9 при сахарном диабете
| Разрешённые продукты | Запрещённые продукты |
|
|
По весу беременной и уровню содержания глюкозы в её крови эндокринолог подберёт суточную калорийность блюд, готовить которые разрешается на пару или методом тушения с небольшим количеством растительного масла. Суточный размер калорий распределяют по энергоценности на 5–6 приёмов пищи в следующих пропорциях:
- 20% — должно приходиться на завтрак;
- 10% — на второй завтрак;
- 30% — на обед;
- 10% — полдник;
- 20% — ужин;
- 10% на приём пищи на ночь.
Врачи настоятельно рекомендуют вести дневник питания для контроля успешности диеты и проверки соблюдения всех условий. Диеты следует придерживаться на протяжении всей беременности и 8 недель после родов даже при нормальном уровне сахара.
Видео: эндокринолог о способах снижения уровня сахара и необходимости инсулинотерапии
Медикаментозная терапия при диабете
Если уровень сахара не удаётся снизить при помощи диеты, беременной назначаются инъекции инсулина. Препарат также прописывают, если по результатам УЗИ есть признаки фетопатии с нарушением работы почек, поджелудочной железы, сосудистой системы.
Необходимость в инсулине меньше на первых 12 неделях жизни эмбриона, но ко 2-му триместру и вплоть до родов постоянно растёт. После родов подобранную дозу инсулина постепенно снижают, чтобы критично не понизить уровень глюкозы, и не вызвать приступ гипогликемии.
Предварительно заполненные шприц-ручки инсулина предусмотрены для подкожного введения вещества в область передней брюшной стенки, передней части бедра, плечо, дельтовидную или ягодичную область. Однако выбирать лучше зону передней брюшной стенки, где подкожно-жировая клетчатка тоньше, а значит скорость всасывания препарат быстрее.
Для терапии применяются разные виды инсулина, дозы которых всегда подбираются индивидуально врачом. Для начала подбирают дозу препарата продолжительного действия для однократного введения в течение суток. Если он не справляется, то дополнительно назначают инсулин короткого действия, применяемый перед каждым приёмом пищи. После введения инсулина сразу должен следовать высокоуглеводный приём пищи, а следующий приём необходимо проводить спустя 3 часа, когда введённый инсулин будет полностью усвоен и активен.
Группы инсулина по времени действия:
- Длительного действия:
- Левемир ФлексПен с действующим веществом инсулин детемир. Терапия таким инсулином выигрывает в сравнении с терапией изофан-инсулином среднепродолжительного действия, потому как концентрация глюкозы натощак в 24 и 36 недель беременности ниже у тех, кто принимал именно инсулин детермир;
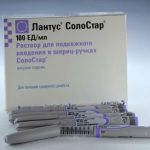
- Лантус Солостар с действующим веществом инсулин гларгин. В сравнении с терапией изофан-инсулином, этот инсулин усваивается более длительно и не вызывает резкого перепада уровня сахара.
- Короткого действия:
- Хумалог Микс 50 с действующим веществом инсулин лизпро. Хумалог Микс 50 представляет собой готовую смесь, состоящую из раствора инсулина быстродействующего и суспензии инсулина средней продолжительности действия;
- Апидра СолоСтар с действующим веществом инсулин глулизин. Отличается быстродействием (начинает действовать уже через 10–20 минут), но эффект от применения длится недолго — от 1 до 3 часов;
- НовоРапид ФлексПен с действующим веществом инсулин аспарт. Из-за небольшой продолжительности действия по сравнению с человеческим инсулином, риск развития ночных понижений уровня сахара в крови заметно снижен, а значит, уровень сахара в крови ночью будет равномерным, а сон — спокойным.
Фотогалерея: препараты инсулина для снижения уровня сахара в крови при беременности
- Продолжительность действия препарата Левемир ФлексПен составляет до 24 часов в зависимости от дозы, что обеспечивает возможность однократного и двукратного ежедневного введения
- Лантус СолоСтар следует вводить подкожно 1 раз в сутки ежедневно в одно и то же время
- Хумалог Микс 50 начинает действовать примерно через 15 минут после введения, что позволяет применять препарат непосредственно перед едой (за 0–15 минут до еды)
- Препарат Апидра СолоСтар следует вводить незадолго (за 0–15 минут) до или вскоре после приёма пищи
- НовоРапид ФлексПен следует вводить, как правило, непосредственно перед приёмом пищи и при необходимости — сразу после
Профилактика гестационного диабета
Если знать причины, вызывающие состояние гестационного диабета, то несложно определить меры профилактики его развития. Вот основные:
- Нормализация веса и постепенное его снижение без голодания с помощью разрешённых при диабете продуктах.
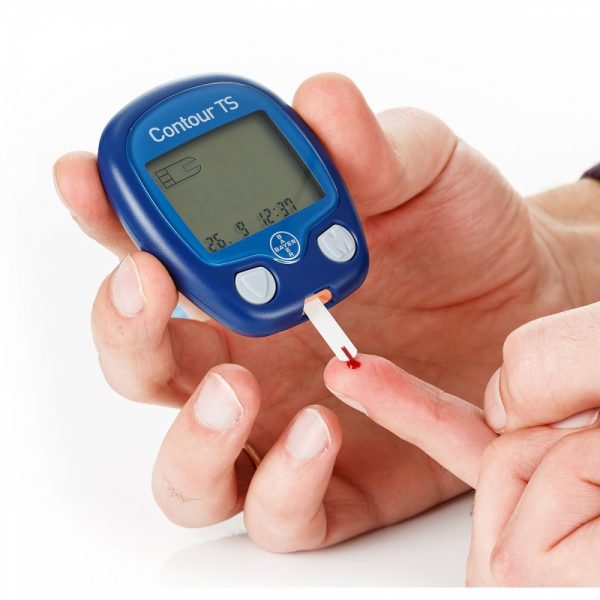
- Периодический контроль за уровнем сахара, чтобы при необходимости компенсировать нехватку инсулина.
Измерение уровня сахара в крови при диабете показано не менее 4 раз в сутки с записью результатов в специальном журнале - Выравнивание уровня давления. Высокое давление создаёт идеальные условия для повышения сахара.
- Физическая активность. Стоит заняться спортом только в том случае, если нет тонуса, повышенного давления и беременность не осложнена. Любая нагрузка выравнивает уровень сахара в крови.
Существует специальный курс знаний «Школа диабета», который можно прослушать в поликлиниках или семейных центрах. На занятиях вам подробно объяснят правила самостоятельного контроля уровня глюкозы в домашних условиях с помощью глюкометра или экспресс-полосок, а также пояснят необходимые ограничения в питании.
Отзывы женщин, столкнувшихся с повышением сахара в моче во время беременности
С явлением гестационного диабета во время беременности сталкивается не менее 10% женщин, поэтому отзывов по данной проблеме в интернете достаточно много.
У меня был, поставили на 24 неделе. Сидела строго на диете. Питалась салатами, гречкой, индейкой. Эндокринолог разрешил кушать пломбир и несколько долек тёмного шоколада, это все вкусняшки, что разрешили. Пломбир из-за жирности долго усваивается, ну и тёмный шоколад. Ребёнок родился на 38–39 неделе, вес 2980. У меня сейчас предсахарный диабет. У меня диетой сахар не снижался, до родов колола инсулин.
Мне поставили неделе на 15. Диету соблюдала, но нарушала немного. Инсулин не колола, диетой компенсировалось. Так как у меня силы воли никакой, то опытным путём выясняла, от чего сахар не поднимается, то и ела. Эндокринолог, посадив на диету, сказала мерить сахар, и если через час будет постоянно больше 7, если без нарушений диеты, то инсулин. Но у меня поднимался только после нарушений, так что обошлись без. Ребёнок 3820, 53 см.
В последний раз сахар пришёл в норму только через 2–3 недели после родов. Пока от диабета Бог милует, но в последнее время тощаковый сахар опять вверх полез. Сейчас стараюсь вернуться к гипогликемической диете. У ребёнка был диагноз «диабетическая фетопатия», вес при рождении 4.400. Вообще мне говорили проверять потом сахар у малышей. Я проверяла, всё хорошо. В родах и после будут смотреть сахар, капельницы ставят не на глюкозе, а на физрастворе. После родов сахарную кривую в течение дня до выписки смотрят. Вообще Вам нужно отслеживать у себя сахара. В Москве, например, беременных с СД обеспечивают тест-полосками.
У меня с четвёртым ребёнком поставили гестационный сахарный диабет, на ранних сроках, строгая диета всю беременность, иначе у ребёнка возможна куча проблем со здоровьем, глюкометр постоянно со мной был, обошлось без инсулина, ребёнок родился на месяц раньше, были проблемы с дыханием и сахар низкий был недолго (у детей от метерей-диабетиков после родов часто гипогликемия), грудь была больше головы, но вес нормальный, роды нормально прошли. У этого ребёнка есть риск диабета, но так он здоров. У меня осталось состояние преддиабета, хотя после родов ненадолго пришло всё в норму, потом сахар опять стал расти, без диеты натощак поднимается до 6,0, на диете — 5,5, третий год на диете, не хочу диабетиком стать. Соблюдайте все рекомендации эндокринолога, малыш родится здоровым, даже если нужен инсулин, это не страшно, страшно больного ребёнка родить, если есть всё подряд, то родится крупный малыш с большим риском диабета.
У многих из нас есть знакомые, страдающие от сахарного диабета. Во время беременности проявления этого заболевания особо опасны, ведь оно будет распространяться сразу на два организма (если диабет не компенсирован). Именно поэтому в период вынашивания ребёнка женщине важно вовремя сдать все необходимые анализы и обязательно проверить уровень сахара в моче. Если же вы входите в группу риска, то ещё до зачатия следует посетить эндокринолога. Только в этом случае беременность пройдёт без осложнений, а ребёнок родится здоровым.