С началом беременности организм женщины работает по-новому; теперь главная задача — обеспечить рост и развитие плода. Заметная перестройка происходит в стане гормонов: у одних начинается дополнительный синтез, функции других временно снижаются. Лихорадит в эту пору и гормоны щитовидной железы, уровень которых «прыгает» в каждом триместре. Иногда показатели зашкаливают за норму — и при значительных отклонениях наступает угроза здоровью, а то и жизни плода.
Содержание
Что такое ТТГ и его роль при беременности
Организм развивается под воздействием гормонов — групп биологически активных веществ, которые образуются в эндокринных железах, а также в почках, желудке, кишечнике и в других органах. От места синтеза гормоны разносятся кровью и регулируют биохимические процессы в жизненно важных системах. Любопытно, что гормонов в крови совсем немного, однако эти вещества, без преувеличения, управляют организмом.
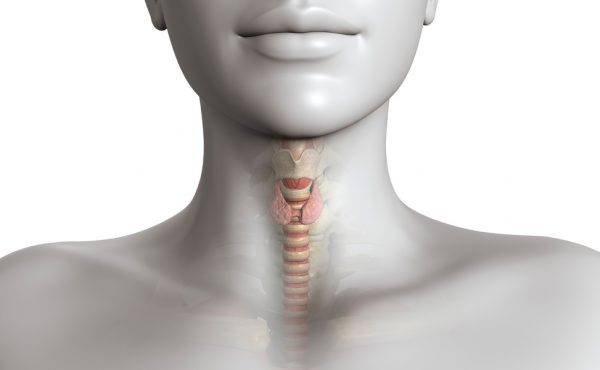
ТТГ, тиреотропный гормон (ещё одно название — тиреотропин), вырабатывается в передней доле придатка головного мозга — гипофиза. Главная задача ТТГ — контролировать работу щитовидной железы. Эта эндокринная железа в форме бабочки расположена под гортанью и служит резервуаром для хранения йода.
Происходит так: тиреотропин связывается с определёнными рецепторами на поверхности щитовидки и побуждает к выработке два йодсодержащих гормона железы — Т4 (тироксин) и Т3 (трийодтиронин). В итоге все три гормона отвечают в организме за:
- правильный обмен веществ;
- синтез нуклеиновых кислот, а также эритроцитов — красных клеток крови;
- выработку глюкозы;
- работу сердца и сосудов;
- передачу импульсов между нейронами в головном мозге;
- поддержку дыхательной системы;
- нормальное функционирование пищеварительного тракта;
- слаженную работу мочеполовой системы;
- психическое состояние.
Взаимное влияние трёх гормонов иногда называют «качелями»: чем больше вырабатывается ТТГ, тем меньше становится Т4 и Т3 — и наоборот. Причина в том, что ТТГ стимулирует образование двух других гормонов щитовидки до тех пор, пока их высокий уровень не начинает тормозить в гипофизе выработку самого ТТГ. Но постепенно тироксин и трийодтиронин усваиваются в тканях, уровень обоих снова снижается — а значит, секреция тиреотропина восстанавливается.
Достаточно измерить количество в организме ТТГ, чтобы узнать, в порядке или нет щитовидная железа, какие патологии присутствуют.
Анализ на уровень в крови тиреотропного гормона назначают каждой будущей маме, которая встала на учёт в женской консультации. Если у женщины во время предыдущих беременностей диагностировали осложнения, связанные со щитовидкой, перед тем, как забеременеть в следующий раз, требуется тщательно контролировать уровень ТТГ.
Слишком высокая или чересчур низкая выработка гормона сигнализирует о том, что работа эндокринной системы буксует. Такое состояние запускает в организме негативные, а часто и необратимые процессы; это приводит к проблемам со здоровьем, в тяжёлых случаях к гибели плода. Главные последствия таковы:
- патологии нервной системы будущего ребёнка;
- гестоз или поздний токсикоз у матери, который угрожает гибелью плода в утробе; иногда сама женщина впадает в кому (состояние эклампсии) и умирает;
- отслойка плаценты — если временный орган, образующийся во 2 триместре, отслоится больше, чем наполовину, плод погибнет;
- задержка внутриутробного развития плода; в итоге ребёнку после рождения грозит умственная отсталость;
- выкидыш;
- рождение малыша с патологией щитовидной железы.
Если женщина безуспешно старается забеременеть, также назначают тест на ТТГ; нарушения в работе эндокринной системы провоцируют неправильный обмен веществ в яичниках. В таком случае УЗИ малого таза обнаружит нехватку яйцеклетки и фолликула, а также недостаточное развитие жёлтого тела (временной железы, синтезирующей «гормон беременности» прогестерон).
Значения ТТГ у беременных на разных сроках — норма и отклонения
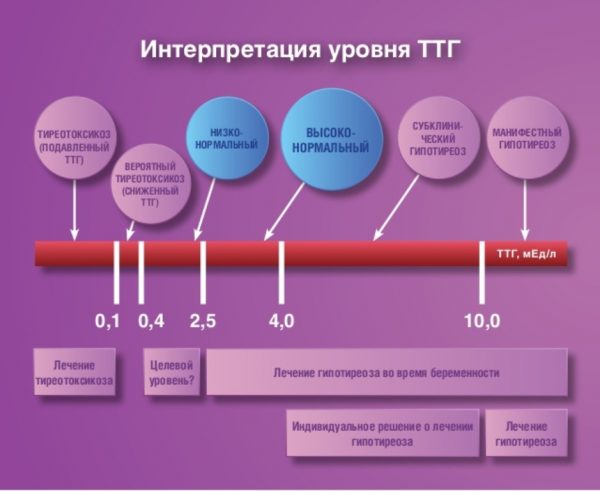
У взрослого здорового человека уровень тиреотропного гормона колеблется в пределах 0,4–4,0 мМЕ/л, где МЕ — международная единица, с помощью которой в фармакологии измеряют дозу веществ исходя из их биологической активности; при этом количество вещества в одной МЕ для витаминов, гормонов, вакцин разное.
У беременных нормы ТТГ слегка отличаются от стандартных: из месяца в месяц уровень гормона скачет от 0,1 мМЕ/л до 3,5 мМЕ/л.
В разных странах для женщин, которые вынашивают ребёнка, приняты свои нормальные значения тиреотропина; так, в США они несколько ниже российских.
Врачи руководствуются таблицей показателей ТТГ по триместрам. Так в России:
- в 1 триместре нормой считают значения от 0,1 мМЕ/л до 0,4 мМЕ/л;
- во 2 триместре границы нормы расширяются — от 0,3 мМЕ/л до 2,8 мМЕ/л;
- ещё больше разброс значений в 3 триместре — от 0,4 мМЕ/л до 3,5 мМЕ/л.
Женщина, только планирующая зачать ребёнка, должна увидеть в справке с результатами анализа на ТТГ цифру не ниже 1,5 мМЕ/л — тогда проблем со щитовидкой во время беременности, скорее всего, не возникнет.
Что происходит с ТТГ в 1-м триместре
В результате оплодотворения образуется зигота — клетка, которая содержит полный двойной набор хромосом; по маточным трубам новая клетка, непрерывно делясь, попадает в матку, прикрепляется к стенке органа — это уже эмбрион. Путь зиготы сопровождается усиленной выработкой ХГЧ (хорионического гонадотропина человека) — одного из важнейших гормонов беременности.
ХГЧ заставляет щитовидную железу наращивать синтез гормонов Т3 и Т4; при этом размеры самой железы вырастают наполовину. В кровотоке увеличивается концентрация обоих гормонов щитовидки, которые в итоге блокируют рецепторы гипофиза, так что синтез ТТГ, наоборот, замедляется. Уровень тиреотропина падает, причём иногда до минимального значения — 0,1 мМЕ/л. Такие цифры характерны для 10–12 недели беременности.
Когда будущая мамы вынашивает двух и более малюток, уровень ХГЧ подскакивает настолько, что окончательно угнетённый ТТГ опускается почти до нуля — но в 1 триместре да ещё при многоплодной беременности такой показатель неопасен.
Плода ТТГ не достигает — в отличие от Т4; а тироксин как раз нужен малышу, у которого пока не сформировалась собственная щитовидка. Гормон поможет будущему ребёнку развиваться в пределах нормы.
После 10 недели беременности — пика активности ХГЧ — уровень гормона постепенно падает.
Тиреотропный гормон во 2-м и 3-м триместрах
К началу 2 триместра количество ХГЧ уменьшается в разы; ТТГ наконец получает благоприятные условия для синтеза. К тому же начинается рост эстрогенов, которые в свою очередь повышают выработку белков, связывающих в кровотоке гормоны Т3 и Т4. Это стимулирует гипофиз к дополнительному синтезу ТТГ.
Между тем уже с 15 недели собственный тиреотропин производит будущий ребёнок, а к 18 неделе у плода появляется полноценная щитовидная железа. Формируется и плацентарный барьер, способный отныне защищать малыша от некоторых агрессивных гормонов мамы, угрожающих токсическим заражением.
К 3 триместру уровень ТТГ стабильно растёт — у здоровой женщины в пределах нормы — и приближается к стандартным показателям взрослого человека.
ТТГ у будущей мамы за границами нормы — причины и симптомы
Случается, за 9 месяцев беременности у женщины не наблюдается ни одного гормонального всплеска. А бывает, уровень гормонов, в частности ТТГ, выскакивает за границы нормы до опасных значений — тогда без медицинской помощи не обойтись.
Если тиреотропин понижен
Когда 1 триместр подходит к концу, а уровень ТТГ застрял на значениях около нуля, беременной угрожает тиреотоксикоз. Для патологии характерна чрезмерная активность щитовидки, которая при практическом отсутствии тиреотропина бесконтрольно выбрасывает в кровь гормоны Т3 и Т4. Излишек последних провоцирует расстройство обменных процессов, что ведёт к тяжёлым поражениям органов, в том числе и самой щитовидной железы — появляются узлы, под подбородком вырастает так называемый токсический зоб. Гормоны щитовидки фактически отравляют организм — отсюда и «токсикоз» в названии патологии.
Когда интоксикация отсутствует, но уровень Т3 и Т4 повышен, говорят о гипертиреозе.
Вот другие признаки тиреотоксикоза у беременных:
- тахикардия — сердце бьётся чаще обычного; в тяжёлых случаях присутствует мерцательная аритмия — нарушение ритма сердечных сокращений;
- повышается артериальное давление;
- женщину мучают приступы мигрени;
- растёт температура тела;
- не удаётся обуздать аппетит — беременная постоянно ощущает голод из-за ускоренного распада белков и жиров, а вес между тем снижается;
«Зверский» аппетит при тиреотоксикозе не прибавляет будущей маме веса, однако радоваться рано — женщина серьёзно больна - расстраивается пищеварение; женщину тошнит;
- ухудшается состояние волос, слоятся ногти;
- дрожат конечности;
- женщина раздражается по поводу и без — иногда до состояния психоза;
- утрачивается трудоспособность.
Если будущая мама генетически предрасположена к нарушениям в эндокринной системе, риск появления тиреотоксикоза довольно высок. Среди патологических причин заболевания выделяют:
- Базедову болезнь (или синдром Грейвса) — чрезмерная выработка гормонов щитовидки, обусловленная аутоиммунными факторами, выражается в образовании диффузного зоба на фоне ухудшения общего состояния;
- злокачественные опухоли щитовидки;
- воспаление щитовидной железы под названием тиреоидит — чаще болезнь угнетает синтез гормонов Т3 и Т4, но кое-какие разновидности тиреоидита провоцируют как раз тиреотоксикоз.
Когда патология появляется из-за физиологических причин, протекает, как правило, в лёгкой форме; вовремя назначенная терапия снижает синтез Т3 и Т4. Главное — контролировать медицинскими методами течение основного заболевания, вызвавшего тиреотоксикоз.
Падение количества ТТГ ниже нормы у беременной провоцируют и такие факторы:
- голодание, в том числе когда будущая мама сидит на жёсткой диете (что категорически осуждается грамотными врачами);
- психическая неуравновешенность, которая сопровождается стрессами и глубокими депрессиями;
Депрессия способна отрицательно повлиять на уровень ТТГ у беременной - атрофия после родов клеток гипофиза, вырабатывающих ТТГ — так называемый синдром Шихана;
- другие патологии гипофиза — в том числе появившиеся после травмы головы;
- злоупотребление гормональными лекарствами, которое ведёт к росту количества гормонов щитовидки;
- узлы в щитовидной железе, возникшие в результате воспалительного процесса, вызванного вирусной инфекцией;
- бесконтрольный приём йодсодержащих препаратов на фоне дефицита йода в организме.
Тяжёлые формы тиреотоксикоза иногда заставляют врачей ставить вопрос о прерывании беременности. Вот состояния, напрямую угрожающие плоду:
- гипертензия у женщины — стойкое повышенное давление;
- гестоз с преэклампсией; как результат — сбой в работе почек и других органов, угроза судорог, опасных для жизни беременной;
- тиреотоксический криз — последствие Базедовой болезни, ведёт к мерцательной аритмии, рвоте, диарее; провоцирует преждевременные роды.
Если ребёнок выживает, часто рождается с недостаточным весом, внешними уродствами; не исключена задержка умственного развития.
Бывает и такое — из-за снижения иммунной защиты в организме будущей мамы начинают вырабатываться антитела к тиреотропному гормону. Такие антитела либо нарушают связь ТТГ с рецепторами на поверхности железы, отчего появляется тиреотоксикоз, либо блокируют работу щитовидки, провоцируя недостаток Т3 и Т4. Мало того, иммунные клетки, превратившись во врагов, преодолевают плацентарный барьер и проникают к плоду, вызывая у того нарушения эндокринной системы.
Когда ТТГ повышен
Ситуация с точностью до наоборот: по определённым причинам выработка гормонов Т3 и Т4 в щитовидке угнетена, в результате «эффекта качелей» тиреотропный гормон производится гипофизом в избытке. Патология получила название гипотиреоз — из-за дефицита тиреоидных гормонов.
Главная причина снижения синтеза гормонов щитовидки — нехватка в организме йода. Недаром тем, кто только собирается зачать ребёнка, а также будущим мамам на ранних сроках доктора прописывают препараты с йодом. Тем более пока у плода не появилась собственная щитовидка, он забирает йодсодержащие гормоны из организма мамы, отчего их уровень падает.
Гипотиреозом страдает примерно каждая пятидесятая будущая мама; когда функции щитовидки длительное время снижены у тех, кто ещё не рожал, велика угроза бесплодия.
Симптомы повышенного уровня ТТГ у беременной:
- слабость, моментальная утомляемость от малейших физических усилий;
- сонливость днём, бессонница ночью;
- бледность;
- забывчивость;
- боли в суставах, судороги в мышцах;
- руки немеют;
- шея утолщается, появляются отёки;
- температура тела ниже 36,6°;
- аппетита нет, а женщина всё равно быстро поправляется;
- заторможенность, апатия;
- депрессия;
- приступы раздражительности.
Не исключено, что обнаружившая у себя такие признаки будущая мама решит — это нормальное состояние, сопровождающее почти каждую беременность. В самом деле симптомы ранних сроков, в том числе токсикоза, и гипотиреоза схожи. Поэтому не лишним будет перестраховаться и сдать анализ на ТТГ.
Интересно, что на поздних сроках признаки гипотиреоза могут смягчаться — маму выручает будущий ребёнок, гормоны щитовидной железы которого поступают в организм женщины, частично компенсируя дефицит.
Среди причин патологии найдёте те же, что провоцируют тиреотоксикоз, но появляются и новые:
- тиреоидит — воспаление щитовидки, снижающее синтез Т3 и Т4;
- неправильное лечение Базедовой болезни;
- врождённые патологии щитовидки; опухоль в железе;
- хирургическое удаление щитовидной железы или её части;
- лечение щитовидки радиоактивным йодом;
- частичное удаление жёлчного пузыря;
- опухоль в гипофизе;
- нарушение функции почек;
- синдром повышенного синтеза ТТГ;
- тяжёлый токсикоз после контакта с солями свинца;
- гестоз, сопровождающийся преэклампсией;
- приём медикаментов — например, йодидов, нейролептиков, а также Преднизолона, который подавляет функции лейкоцитов;
- нарушения психики.
Запущенный гипотиреоз у матери приводит к таким осложнениям:
- повышается угроза врождённого гипотиреоза у ребёнка;
- каждая третья женщина не вынашивает беременность;
- возникает тяжёлая форма гестоза;
- при родах иногда показано кесарево сечение — из-за слабой родовой деятельности.
Видео: гипотиреоз и гипертиреоз у беременных
Анализ крови на ТТГ и лечение патологии
Во время первого визита к лечащему врачу беременной следует сообщить:
- страдает ли патологиями щитовидки;
- имеется ли наследственная предрасположенность к болезням эндокринной системы;
- переносила ли хирургические операции на щитовидной железе.
Диагностируют высокий или низкий уровень ТТГ с помощью взятого у женщины анализа крови. Процедура обязательна для всех беременных, вставших на учёт в женской консультации. Проводится на ранних сроках, от 6 до 8 недель: важно выявить антитела к ТТГ, что возможно только до 9 недели, пока у плода нет собственной щитовидной железы.
Подготовка к процедуре
Чтобы избежать погрешностей и точно выявить содержание в кровотоке гормона, женщине требуется соблюдать такие правила:
- за 2–3 суток до сдачи крови на исследование прекратить курить и пить алкоголь (здравомыслящая будущая мама сделает это ещё до беременности);
- исключить приём лекарственных препаратов;
- не подвергать организм физическим нагрузкам;
- за 12 часов до процедуры прекратить приём пищи; пить воду можно.
Кровь берут из вены с утра натощак; чтобы точно определить, как работает щитовидка, процедуру проводят несколько дней подряд, в одно и то же время.
Гормональный тест на ТТГ заключается в исследовании сыворотки крови. После появления результатов пациентка приходит на консультацию ко врачу.
При необходимости врач назначает дополнительные обследования, среди которых:
- анализ крови на биохимию;
- тест на свёртываемость крови;
- УЗИ щитовидки;
- ЭКГ.
Тактика терапии для беременных
За корректировку уровня гормонов отвечает не гинеколог, а эндокринолог. Врач продумывает схему терапии для каждой пациентки, с учётом состояния здоровья.
Тиреотоксикоз или гипертиреоз
Да, в 1 триместре уровень ТТГ иногда падает до минимальных значений, что допускается нормой; однако после 10–12 недели такие показатели дают повод для врачебного вмешательства.
Тиреотоксикоз, протекающий в лёгкой форме, не требует приёма гормональных препаратов; врач только прописывает безопасные для беременных средства от тошноты и рвоты. При тяжёлых патологиях щитовидки женщину кладут в стационар и назначают другие лекарства — тиреостатики.
Тиреостатиками называют препараты, подавляющие чрезмерную активность щитовидки, а значит и синтез тиреоидных гормонов Т3 и Т4. Беременным чаще других тиреостатиков дают Пропилтиоурацил; считается, что это средство не вредит плоду. Дозировку определяет эндокринолог — и никто другой.
Пациентка раз в месяц сдаёт анализ крови для определения уровня тироксина (Т4). Когда гормон приходит в норму, дозу тиреостатика уменьшают. Однако курс терапии долгий; расхожее мнение гласит, что тиреостатики — это на всю жизнь, поскольку нормальную работу щитовидки восстановить невозможно. На самом деле препараты следует принимать в течение полутора-трёх лет. Для беременной решающее слово по поводу длительности приёма тиреостатиков — за врачом-эндокринологом.
Когда терапия не даёт результата, приходится удалять щитовидку — целиком или часть. Оптимальное время для хирургического вмешательства — 2 триместр.
Гипотиреоз
Когда уровень ТТГ у женщины поднимается до 4,0 мМЕ/л и даже немного превышает это значение, решение о гормональной терапии принимает врач — не во всех случаях такая терапия обязательна. При скачке тиреотропина до манифестных значений (7–10 мМЕ/л) без медикаментов не обойтись.
До недавнего времени в медицинской практике применяли биоматериал — высушенную и растёртую щитовидную железу животных. Сейчас пользуются синтетическими лекарствами — более чистыми, со стабильными свойствами.
Как правило, женщине прописывают левотироксин натрия — L-тироксин, синтетический аналог человеческих Т3 и Т4. Вещество также содержится в ряде препаратов — например, в Эутироксе. L-тироксин компенсирует нехватку собственных гормонов щитовидки.
Чтобы препарат не навредил, принимают по правилам:
- таблетки пьют утром, перед едой, в определённой доктором дозировке;
- сначала доза минимальная, следом под контролем врача возрастает;
- передозировка опасна для развития плода;
- в числе побочных реакций — тошнота, удушье, скачки артериального давления.
В инструкции указано, что при диагностировании гипотиреоза L-тироксин принимают пожизненно. Беременным по этому вопросу требуется консультация эндокринолога.
Видео: доктор Мясников о ТТГ и лечении щитовидки
Как уменьшить риски отклонения ТТГ от нормы
Гипертиреоз, вызванный наследственной предрасположенностью или гормональными нарушениями, предупредить проблематично. Важно следить за собственным здоровьем, за гормональным уровнем, вовремя бежать к врачу за лекарствами.
Не пренебрегайте и стандартными советами, которые дают беременным:
- ведите по возможности здоровый образ жизни, откажитесь от курения и алкоголя;
- питайтесь правильно — поменьше жирной и сладкой еды, побольше пищи, богатой белками; морская капуста, красные овощи, хурма, каши, введённые будущей мамой в рацион, помогут избежать нехватки йода, а значит и опасности гипотиреоза;
- вычеркните из жизни нервное напряжение, стрессы; в любой ситуации оставайтесь спокойны и позитивны.
Отзывы
Примерно на сроке 20 недель узнала про высокий ТТГ. Была у эндокринолога, назначил л-тироксин. сдавала потом еще анализы в течение беременности, гормон пришел в норму. Все в порядке, выносила, родила, потом забросила пить тироксин. Где-то через год после родов сдала на ТТГ, а он в 30 раз превышает норму!!! Опять к эндокринологу отправилась, сделала узи щитовидки (все хорошо), пью, не бросаю лекарства (тироксин). Совет — держите ТТГ под контролем…
У меня был повышен в среднем до 10 тоже в начале беременности до 12 недель, потом начала пить гормоны (эутирокс) — упал. Я ревела белугой, но все нормально с лялей да доктор опытный потом сказал, что это не такие уж высокие цифры, чтобы кретина родить.
У меня ТТГ был 0,018 в 12 недель. Врач отменила йодомарин, постепенно ТТГ нормализовался. Т3, т4 и антитела всегда в норме. Сыну 1,2 все нормально.
С ходу разобраться в патологиях, на которые указывает высокий или низкий уровень ТТГ в организме, непросто. Но те, кто столкнулся с подобными аномалиями, быстро входят в курс дела. Главное, что требуется от будущей мамы — не бежать за советом к знакомым без медицинского образования и не прибегать к самолечению. Найти грамотного эндокринолога — уже полдела. А тот выберет правильную терапию. Держите гормоны под контролем — ради собственного здоровья и ради будущего малыша.