Ещё недавно в обществе бытовало мнение, что гипертонией страдают преимущественно пенсионеры. Но многочисленные исследования показали: повышенное кровяное давление может быть и у молодых людей от 17 до 40 лет. Отдельно медики выделяют диагноз — артериальная гипертензия (гипертония) беременных. Это патологическое состояние часто становится причиной нарушений и осложнений течения беременности, задержки внутриутробного развития (ЗВУР) плода. Как диагностируют и классифицируют гипертонию у будущих мам? Каковы осложнения и последствия заболевания? Какие методы его лечения и профилактики наиболее эффективны и безопасны?
Содержание
Гипертония и беременность
Кровяное давление у будущей мамы может повышаться кратковременно из-за стресса или физического перенапряжения. А может свидетельствовать о нарушении течения беременности. Стойкое повышение уровня артериального давления (АД) в период вынашивания ребёнка называют гипертонией (или артериальной гипертензией) беременности.
Понятие это объединяет два вида патологии. Давление у будущей мамы может быть повышенным ещё до наступления беременности. Такое происходит при наличии в анамнезе (истории болезни) хронических заболеваний почек, сердца и сосудов, и др. Причём женщина начальных симптомов гипертонии часто не ощущает и узнаёт о давлении уже на консультации у гинеколога — при постановке на учёт в женской консультации (ЖК). А бывают случаи, когда артериальная гипертензия провоцируется непосредственно развитием беременности (чаще это наблюдается у первородящих).
Гипертония беременности может протекать как с осложнениями и сопутствующими заболеваниями, так и без них. К её осложнениям в период вынашивания ребёнка относят:
- заболевания сердца и сосудов, сахарный диабет;
- острый пиелонефрит (воспаление почек);
- преэклампсию, эклампсию (проявляются повышенным белком в моче и судорогами).
Преэклампсия. Патология течения беременности, чаще всего связанная с неправильным формированием и развитием плаценты. Диагностируется при повышенном АД и увеличении содержания в моче белка (протеинурии). Развивается во втором-третьем триместре примерно с 20 недели. Опасна нарушением снабжения плода кислородом и питательными веществами.
Эклампсия. Тяжёлая форма преэклампсии, сопровождаемая судорожными припадками. Когда нарушается кровоснабжение жизненно важных органов матери. Может привести к летальному исходу (смерти матери или младенца).
Показатели АД при нормально протекающей беременности
После оплодотворения яйцеклетки в женском организме происходят изменения, которые призваны наилучшим образом подготовить его к вынашиванию и произведению на свет ребёнка. Процессы эти затрагивают не только репродуктивную, но и сердечно-сосудистую систему, ведь на ней лежит важнейшая функция — обеспечение плода кислородом и полезными веществами, а также эвакуация и выведение продуктов его жизнедеятельности.
Во время вынашивания беременности сердечно-сосудистая система будущей мамы функционирует в усиленном режиме. Масса тела женщины увеличивается, обменные процессы активизируются, развивается маточно-плацентарный круг кровообращения. Что создаёт дополнительные нагрузки на сердце и сосуды.
С течением времени растёт матка, внутрибрюшное давление повышается, сердце в грудной клетке располагается под другим углом — более горизонтально. При этом частота сердечных сокращений часто достигает 95 ударов в минуту — развивается физиологическая тахикардия беременных. Постепенно циркулирующей в материнском организме крови становится на 30–50% больше. Что же происходит в это время давлением?
При нормальном протекании беременности:
- в народе «верхнее», в медицинской среде систолическое давление — измеряется при сокращении желудочков сердца — практически не меняется;
- по-народному «нижнее», по-научному диастолическое артериальное давление — измеряется, когда сердце находится в расслабленном состоянии — до 20 недели снижается на 5–15 мм ртутного столбика, а в ІІІ триместре возвращается к исходному значению (которое было до зачатия).
Врачи такие изменения считают нормальным физиологическим явлением, связанным с воздействием некоторых гормонов, имеющих сосудорасширяющий эффект, и формированием плацентарного кровообращения.
Когда диагностируется артериальная гипертензия
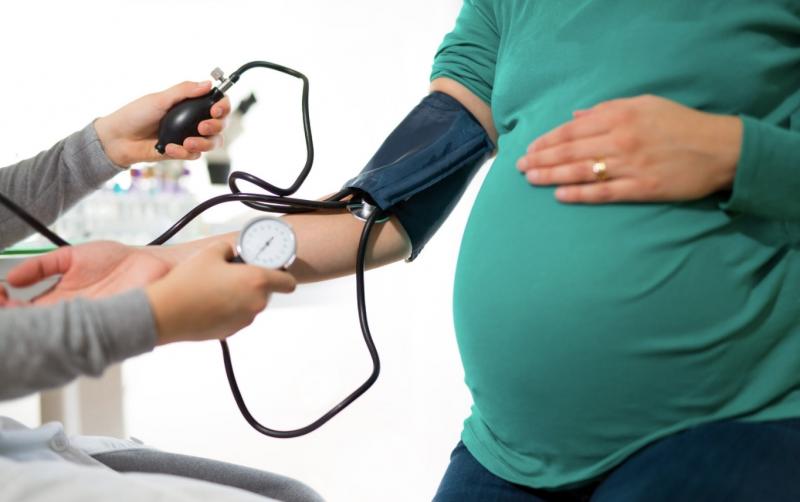
При показателях кровяного давления выше 140 на 90 мм ртутного столбика врач может поставить будущей маме диагноз гипертония. Причём контроль АД производится в поликлинике, в стационаре, в домашней обстановке, последовательно, на обеих руках. Интервал между измерениями — 4 часа. Обязательно сравниваются показатели давления до наступления беременности (если таковые имеются) либо те, что были получены при постановке на учёт в ЖК, с показателями, получаемыми при контроле давления в течение всего срока беременности.
На артериальную гипертензию в период гестации (время от начала последних месячных до родов) указывают:
- показатели систолического давления на 25 мм ртутного столбика выше, чем до беременности (либо при постановке на учёт в ЖК);
- показатели диастолического давления на 15 мм ртутного столбика выше, чем те, что были до зачатия или в самом начале срока.
Обычно гипертензию диагностируют по показателям диастолического («нижнего») давления. Как правило, если высокое «нижнее», то повышено и «верхнее». К тому же показатели систолического («верхнего») давления имеют свойство повышаться быстро и с той же скоростью возвращаться в норму. Поэтому их измерение информативным и точным не считается.
АД у будущей мамы повышается:
- при хронической гипертонии — когда женщина ещё до наступления беременности страдает гипертонией, затем это состояние сопровождает её на протяжении всего срока вынашивания малыша и сохраняется после родоразрешения;
- при гестационной гипертензии — когда стойкое повышение кровяного давления наблюдается в процессе вынашивания ребёнка (с 20 недели беременности), а после появления младенца на свет самостоятельно проходит.
Согласно статистике, хронической артериальной гипертензией страдает примерно 1–2% будущих мам, причём преэклампсия впоследствии развивается у каждой второй из них. У 5–7% беременных диагностируют гипертонию гестации. Вероятность развития осложнений гестационной гипертонии тем выше, чем раньше она проявилась у беременной.

Степени тяжести
Оптимальным считается артериальное давление 120 на 80 мм ртутного столбика. При вынашивании ребёнка показатели 100 на 60 мм ртутного столбика и 110 на 70 мм ртутного столбика тоже считаются нормой. В зависимости от того, насколько сильно отличается давление беременной от оптимальных цифр в большую сторону, определяется степень тяжести гипертонии у будущей мамы.
В медицине принята следующая классификация по степеням.
- Первая степень — лёгкая. Показатели давления от 140 на 90 мм ртутного столбика до 159 на 99 мм ртутного столбика. Не считается критической патологией, препятствием к благополучному вынашиванию беременности и родоразрешению в положенный срок. Часто протекает бессимптомно. Или у женщины может периодически болеть голова, ощущаться шум в ушах, могут быть нечастые и несильные кровотечения из носа. Изменения сосудов и внутренних органов не наблюдаются. Госпитализация необязательна. Терапия симптоматическая и поддерживающая.
- Вторая — средняя степень тяжести артериальной гипертензии. Диагностируется при показателях давления от 160 на 100 мм ртутного столбика до 179 на 109 мм ртутного столбика. Женщина выносить и родить здорового ребёнка может, если до зачатия у неё не было гипертонических кризов, а во время вынашивания малыша её состояние не осложняется патологиями сосудов, сердца, почек. Среди симптомов — одышка после физической активности, частые и сильные головные боли, обильные носовые кровотечения, потеря ориентации, гипертонические кризы. Возможны изменения в органах:
- гипертрофия (утолщение) стенки левого желудочка;
- гипертоническое глазное дно — воспаление сосудов глазного дна.
- Третья степень гипертонии — тяжёлая. Когда «верхнее» кровяное давление у женщины поднимается до 160–179 мм ртутного столбика и выше, а диастолическое бывает больше 110 мм ртутного столбика. Столь значительные отклонения от нормы не заметить невозможно. Симптоматика утяжеляется, изменения сосудов и органов усугубляются. Велик риск кровоизлияния в мозг — инсульта. Зачастую при таком высоком давлении даже зачатие невозможно. Если же оно всё-таки происходит, в большинстве случаев, из-за неблагоприятных условий для роста и развития плода, всё заканчивается выкидышем.
При гипертонии вопрос о сохранении беременности решают лечащий врач гинеколог и кардиолог. Решение принимается после определения степени тяжести патологии. Женщинам с тяжёлой степенью артериальной гипертензии беременность противопоказана.

Методы диагностики
Гипертония у беременных часто протекает бессимптомно. Либо её признаки женщина принимает за проявления токсикоза. Поэтому она должна регулярно посещать лечащего акушера-гинеколога. Во время осмотров врач измеряет артериальное давление у будущей мамы и анализирует его динамику на протяжении всего срока вынашивания малыша.
Давление измеряется при помощи специального прибора — тонометра (осцилометра). Точность полученных показаний не зависит от вида тонометра. Можно использовать автоматический, ртутный, электронный. Важно правильно наложить манжетку и соблюдать общие правила проведения замеров.
Как измерять артериальное давление?
- Перед проведением замеров обязательно отдохнуть 5–10 минут, восстановить дыхание, максимально успокоиться.
- Наиболее точные результаты получают через 1,5–2 часа после приёма пищи.
- Запрещено пить кофе или чай, принимать препараты, способные влиять на АД (к примеру, адреномиметики).
- Давление измеряют последовательно на обеих руках. В обменную карту записываются оба результата. В расчёт берётся больший.
- Положение сидя считается оптимальным для получения точных результатов. В положении лёжа давление может понижаться.
- Рука располагается горизонтально на столе, манжетка подбирается по размеру и накладывается на уровне сердца — она не должна сдавливать руку до момента начала измерения.
- Манжетка тонометра никогда не накладывается поверх одежды, только на кожу руки.
- Измерения производятся с точность до 2 мм ртутного столбика.
Для постановки точного диагноза замеры делаются несколько раз — единичного измерения АД недостаточно, так как результаты могут искажаться под воздействием внешних факторов. У беременной возможен однократный скачок давления на фоне эмоциональной нестабильности, больничная атмосфера может влиять на психологическое состояние («синдром белого халата») и т. п. Поэтому иногда проводится суточный мониторинг кровяного давления, или женщине рекомендуется делать замеры в домашних условиях и вести дневник.
Повышение АД зачастую является симптомом развития в организме будущей мамы какой-либо патологии. Чтобы определить эту патологию или хроническое заболевание, обязательно назначаются дополнительные обследования:
- анализы крови и мочи (расширенные) — на сахар, гемоглобин, тромбоциты, холестерин и т. п.;
- УЗИ — ультразвуковое обследование почек, плода;
- ЭХО-КГ — кардиограмма;
- ЭХО-ЭГ — энцефалография головного мозга, при надобности.
Обязательно беременная направляется на консультации к профильным специалистам — нефрологу, кардиологу, офтальмологу, невропатологу, эндокринологу.
Прогнозы
Если во время вынашивания ребёнка гипертония протекает без осложнений, исход беременности в большинстве случаев прогнозируется благополучный. Но вместе с тем на фоне систематически высокого АД могут развиваться состояния, нарушающие её течение, несущие опасность для здоровья матери и малыша. Вот почему для специалистов гипертония беременных — прежде всего, показатель рисков развития у будущей мамы неприятных последствий как для новорождённого, так и для неё самой.
На ранних сроках это:
- нарушение маточно-плацентарного кровотока;
- интоксикация;
- отслойка плаценты;
- самопроизвольный аборт.
На поздних:
- фетаплацентарная недостаточность (нарушение функции плаценты);
- гипотрофия (отставание во внутриутробном развитии ребёнка), асфиксия (кислородное голодание) плода;
- гипертонический криз, инсульт (кровоизлияние в мозг) у матери;
- судорожные припадки, развитие комы;
- преждевременные роды, рождение недоношенного ребёнка;
- опасность для жизни матери и (или) младенца;
- септические процессы в послеродовом периоде.
Сегодня акушеры уже не связывают с гипертонией стремительную прибавку в весе, а также водянку беременных (отёки рук и ног на поздних сроках). Да и понятие «токсикоз» медики используют всё реже. Но много аспектов нарушений течения беременности до сих пор изучены недостаточно. Среди них и механизмы развития артериальной гипертензии (или гипертонии) при беременности.
Видео: гипертензия во время беременности — хроническая, гестационная, преэклампсия
Причины и симптомы гипертонической болезни
Беременность у каждой будущей мамы протекает по индивидуальному сценарию. Медики и по сегодняшний день изучают факторы влияния, которые способны облегчать или усугублять ту или иную патологию. Чаще всего хроническая артериальная гипертензия является следствием не связанных с беременностью заболеваний, а гестационная диагностируется при неправильной имплантации плодного яйца и нарушениях в развитии плаценты.
Давление у будущей мамы может повышаться:
- при пороках сердца и сосудистых заболеваниях;
- при недостаточном расширении (увеличении объёма) сосудов в период гестационных изменений;
- при патологии почек — поликистозе, пиелонефрите, гломерулонефрите;
- при расстройствах эндокринной системы — сахарном диабете, нарушении функции щитовидной железы;
- при повышенном уровне холестерина в крови — дислипидемии;
- при нервных и психических, а также дизурических (нарушение мочеиспускания) расстройствах;
- при гормональных нарушениях, ожирении;
- при повышенном АД во время вынашивания предыдущих беременностей;
- при наличии генетической предрасположенности — когда мама или бабушка беременной страдали гипертонией гестации;
- при курении в период вынашивания ребёнка, употреблении алкогольных напитков;
- при злоупотреблении солёной пищей;
- вследствие применения некоторых лекарственных средств — глюкокортикостероидов, анальгетиков, симпатомиметиков и др.
Уровень АД также зависит от возраста будущей мамы, её эмоционального и физического состояния, степени активности, времени суток и других факторов. В группу риска попадают женщины, у которых первая беременность наступила после 35 лет (или отцу ребёнка больше 35 лет). Немаловажную роль здесь играет каждодневное меню и соблюдение питьевого режима.
Бессимптомно может протекать только гипертония первой, лёгкой степени. О том, что у неё повышено АД, будущая мама может узнать по некоторым характерным признакам артериальной гипертензии.
Среди них:
- «мушки» в глазах, шумы в ушах, головокружение, дезориентация;
- периодические боли в затылочной или височной части головы, метеочувствительность;
- слабость, чувство тревоги без причины, повышенная возбудимость, быстрая утомляемость;
- холодные конечности либо, напротив, ощущение жара и потливость, красные пятна на коже лица, шеи, груди;
- нарушения сна, ухудшение зрения, онемение мышц лица;
- постоянная жажда, тошнота и даже рвота;
- тахикардия, одышка, носовые кровотечения;
- боли в области сердца, поясницы.
При обнаружении у себя одного или нескольких признаков из этого списка, следует незамедлительно обратиться к врачу. Желательно, чтобы прибор для измерения давления был у вас дома. Тогда вы сможете вести дневник АД и тем самым обеспечите лечащего акушера-гинеколога достаточной базой исследований для назначения наиболее эффективной терапии.
Неотложная помощь при резком повышении давления
При резком скачке артериального давления у будущей мамы, прежде всего, нужно её успокоить. Волнение только усугубляет состояние. Обязательно вызвать бригаду скорой помощи.
А в ожидании квалифицированной медицинской помощи можно предпринять следующие действия.
- Уложить женщину на кровать, в положении полусидя — на высокую подушку.
- Обеспечить свободный доступ свежего воздуха в помещение.
- Положить тёплый компресс на затылочную часть головы или икроножные мышцы.
- Можно сделать массаж затылочной ямки, а головную боль облегчит массаж надбровных дуг и основания переносицы.
Важно, чтобы давление снижалось постепенно — за 1 час до 25–30 мм ртутного столбика. Доврачебная помощь при гипертонии беременных может включать приём гипотензивных препаратов, но только тех, что были назначены лечащим врачом и уже принимались будущей мамой ранее.
Госпитализация обязательна, когда показатели АД превышают значение 160 на 100 мм ртутного столбика. В других случаях вопрос решается в зависимости от степени тяжести патологии, симптоматики, наличия осложнений.
Методы лечения
Гипертония и беременность могут идти рука об руку от момента зачатия и до появления ребёнка на свет. При этом терапия артериальной гипертензии будет направлена:
- на обеспечение нормального протекания беременности;
- на минимизацию рисков развития осложнений;
- на благополучное родоразрешение.
Так как факторов, влияющих на развитие патологии, может быть много, лечение гипертонии всегда будет индивидуальным. Оно назначается с учётом вида и тяжести заболевания, анамнеза, возраста будущей мамы, срока беременности и т. д. Прерывание беременности и преждевременное родоразрешение — экстренные меры в самых тяжёлых случаях, когда существует угроза жизни матери и (или) ребёнка.
Чтобы обеспечить надлежащий контроль динамики развития гипертонии в период гестации:
- женщина регулярно измеряет давление дома и ведёт дневник;
- раз в две недели она приходит на осмотр к гинекологу, где также производятся замеры АД и ЧСС (частоты сердечных сокращений);
- при надобности делается кардиограмма;
- во время посещений ЖК она сдаёт анализ мочи (для контроля уровня белка);
- периодически (гораздо чаще, чем при нормально протекающей беременности) проводятся сеансы УЗИ для анализа развития плода и определения состояния плаценты, околоплодных вод.
Беременной с диагностированной гипертонией совсем необязательно на протяжении всего срока вынашивания малыша находиться в стационаре. При нормальном самочувствии и отсутствии осложнений её госпитализируют планово:
- на сроке 12–13 недель — для дообследования, выявления причины повышенного АД, проведения поддерживающей терапии;
- на сроке 28–32 недели — для проведения профилактики развития преэклампсии и эклампсии на поздних сроках;
- за 2–3 недели до предполагаемого срока родоразрешения — для контроля состояния матери и плода и обеспечения благополучных родов.
В стационаре лечатся тяжёлые степени гипертонии, а также её осложнения, поддерживающая терапия может проводиться амбулаторно.
Коррекция питания и образа жизни
Из немедикаментозных методов коррекции гипертонии при беременности довольно эффективными считаются специальная диета, изменение образа жизни, благоприятный эмоциональный фон.
Нормализовать (контролировать) артериальное давление помогут:
- отказ от любых вредных привычек;
- умеренные физические нагрузки — регулярные длительные пешие прогулки на свежем воздухе, гимнастика для будущих мам, плаванье, йога, ЛФК — по рекомендации лечащего врача;
- устранение волнений, любых тревожных состояний, стрессов, поддержка близких;
- отсутствие перегрузок и полноценный отдых — не менее 8 часов ночного сна и 1,5–2 часа дневного;
- ограничение употребления солёной и маринованной пищи — в течение суток в организм должно поступать не более 5–6 г кухонной соли;
- соблюдение индивидуальной диеты (если имеются проблемы с лишним весом) либо правил рационального питания — меню будущей мамы должно содержать овощи и фрукты, злаки, молочные продукты (нежирные), постные мясо и рыбу, яйца, зелень, богатые кальцием и калием, магнием и цинком, селеном и железом, витаминами А, В, С, К, РР, аминокислотами;
- поддержание нормального водно-солевого баланса в организме — в день нужно выпивать не менее 2 л воды;
- ежедневное измерение АД, ведение дневника, регулярные профосмотры у гинеколога.
Фотогалерея: продукты, рекомендованные к употреблению при артериальной гипертензии беременных
- Нежирная рыба содержит ненасыщенные кислоты Омега-3, под воздействием которых расширяется просвет сосудов и улучшается работа миокарда
- Наиболее полезными при повышенном АД будут рис, пшено, овсянка
- В яичном белке содержится пептид, который блокирует в организме выработку веществ, провоцирующих повышение кровяного давления
- Нежирные молокопродукты богаты кальцием и калием — минералами, участвующими в процессах регуляции АД
- Овощи и фрукты содержат витамины и минералы, способствующие укреплению стенок сосудов, улучшению качественного состава крови, нормализации обменных процессов
- При повышенном давлении можно есть постное мясо индейки или кролика, баранину, субпродукты и жирное мясо АД повышают
- Укроп, петрушка, базилик снижают артериальное давление, а вот перья зелёного лука, наоборот, повышают
Успокоить нервную систему и нормализовать обменные процессы помогают физиотерапевтические процедуры:
- электросон — лечебное воздействие низкочастотного тока на головной мозг и ЦНС (центральную нервную систему);
- индуктотермия — электролечение с использованием высокочастотного переменного магнитного поля;
- гипербарическая оксигенация — барокамера — лечение кислородом под давлением.
При не слишком тяжёлом течении гипертонии этих мер бывает достаточно, чтобы давление держать под контролем и выносить здорового крепкого малыша.
Медикаменты
Лекарственные средства при гипертонии беременных назначает исключительно лечащий врач, ориентируясь не только на их эффективность, но и учитывая безопасность выбранных медикаментов для плода. Наиболее опасным временем для применения таблеток от давления считается первый триместр беременности — до 20 недели. На ранних сроках они используются только после тщательного анализа соотношения пользы и вреда.
По степени риска проявления побочных эффектов и вероятности негативного воздействия на будущего ребёнка гипотензивные препараты разделили на пять категорий. Лекарства категорий A, B, C применять при беременности можно, а категорий D, X — нельзя.
Назначается обычно один гипотензивный препарат (после полного обследования) и принимается длительными курсами для поддержания кровяного давления в норме. Применение комбинации нескольких средств, понижающих АД, при беременности не рекомендуется.
Врач анализирует все риски и подбирает оптимальный во всех смыслах вариант. Дозировки и схема приёма определяются индивидуально. Перед началом лечения обязательно ознакомиться с инструкцией, в ней могут быть отдельные рекомендации и предостережения для будущих мам.
Будущим мамам разрешены:
- Лабеталол;
- Амипресс;
- Трандол;
- Пресолол;
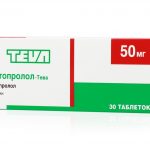
- Метопролол;
- Нифедипин;
- Адалат;
- Окспренолол;
- Дилтиазем;
- Диакордин.
Папаверин, Папазол, Дибазол, Магнезия считаются «старыми» препаратами, но для лечения гипертонии всё ещё используются. При надобности могут быть назначены мочегонные средства — Канефрон, Фитолизин, Эуфиллин.
После родоразрешения ещё в течение 6 недель женщина наблюдается у гинеколога. За это время при гипертонии гестации доза гипотензивных препаратов постепенно снижается. Проводится обследование, и если давление нормализуется, медикаменты отменяются. При хронической гипертензии разрабатывается стратегия дальнейшего лечения.
Фотогалерея: лекарства от давления, разрешённые при беременности
- Дилтиазем — снижает тонус сосудов и общее периферическое сопротивление при гипертонической болезни
- Магния сульфат — несколько понижает АД в связи с общим успокаивающим действием препарата, этот эффект более выражен при гипертонии
- Метопролол — обладает антиангинальным, антигипертензивным и антиаритмическим действием
- Пресолол — обладает гипотензивным и антиаритмическим эффектами, применяется для лечения артериальной гипертензии
- Дибазол — вазодилатирующее средство, обладает гипотензивным, сосудорасширяющим действием
- Нифедипин — антагонист ионов кальция, расширяет коронарные и периферические (главным образом артериальные) сосуды
- Папаверин относится к «старым» лекарствам от давления, но назначается довольно часто и сегодня, как проверенное спазмолитическое средство
Народные средства
В народной медицине существует множество рецептов от гипертонии. Однако далеко не все можно применять при беременности. Некоторые травы обладают абортивными и тератогенным (вызывают патологии у плода) действием. Подойдут только признанные официальной медициной и одобренные лечащим врачом. Важно, чтобы народные средства вписывались в общую концепцию лечения.
Какие из рецептов народной медицины безопасны при беременности?
- Свежий сок свёклы. Его следует смешать в равных пропорциях с пчелиным мёдом (если нет аллергии на свёклу и продукты пчеловодства) и принимать до пяти раз в день по 1 ст. л.
- Клюквенный морс. Этот напиток будущая мама может пить, при отсутствии аллергии, хоть ежедневно. Он обладает мягким мочегонным действием, понижает АД, укрепляет иммунитет.
- Кефир. Если каждый день выпивать стакан нежирного кефира с корицей (на кончике ножа), он поможет стабилизировать показатели кровяного давления.
- Отвар или настой шиповника. Не только выведет лишнюю жидкость из организма и приведёт в норму АД, но и активизирует обмен веществ, укрепит иммунитет, добавит сил и улучшит общее самочувствие. Его рекомендуют пить на протяжении всего срока вынашивания беременности.
- Травяной настой. Среди трав не запрещены берёзовые почки, листья земляники, корень валерианы. Из них готовят травяную смесь (сухое сырьё берут в равных пропорциях). Затем 3 ст. л. заливают 500 мл кипятка и настаивают в тепле 2 часа (можно в термосе 30 минут). Настой процеживают и принимают в течение 2–3 недель по 50–70 мл трижды в день.
- Овёс. Вернее, овсяный отвар с мёдом: 2 ст. л. овсяных хлопьев заливают 1 стаканом кипятка, проваривают 15 минут, настаивают до остывания, процеживают, отжимают. В отвар нужно ещё добавить 1 ст. л. мёда. Принимать три раза в день по две столовых ложки.
- Чай с листьями мяты и чёрной смородины. Можно заваривать также сушёные плоды смородины и пить по 2–3 чашки в день.
- Сок алоэ. Пьют натощак по 1 ч. л., разбавляя водой. Перед тем как отжимать сок из листьев растения, их нужно выдержать в течение 2 дней в холодильнике.
Эффективно борется с гипертонией арбуз. Он обладает целым арсеналом ценных свойств: выводит из организма лишнюю жидкость, снижает уровень холестерина в крови, очищает почки, нормализует обменные процессы. Чтобы добиться такого эффекта, арбузные корки и семена высушивают и перемалывают в порошок (хорошо использовать для этой цели кофемолку). Принимают по 1 ст. л. порошка утром и вечером — его можно растворять в воде.
Фотогалерея: средства народной медицины, применяемые при гипертонии
- Сок алоэ (столетника) очищает организм, расширяет сосуды и улучшает кровообращение
- Шиповник обладает мягким мочегонным действием, содержит множество полезных веществ
- Кефир (как и другие молокопродукты) богат кальцием и калием — элементами, участвующими в процессе регуляции АД
- Листья земляники способствуют выведению вредного холестерина, нормализуют сердечный ритм, обладают мягким мочегонным эффектом
- Благодаря высокой концентрации в смородине витаминов Р и С, при её употреблении снижается напряжение артерий, а кровь очищается и разрежается
- Сок свёклы — витамины группы В, никотиновая, фолиевая и аскорбиновая кислоты в нём тонизируют сосудистые стенки, нормализуют обменные процессы
- Клюквенный морс — укрепляет кровеносные сосуды, содержит много витамина С, обладает антиоксидантными свойствами
- Мята — успокаивает, расслабляет, обладает спазмолитическим действием, улучшает пищеварение
- Овсяный отвар с мёдом снижает количество вредного холестерина в организме
- Берёзовые почки, благодаря своим диуретическим свойствам, в составе настоев и отваров снижают кровяное давление, воздействуют благотворно на работу почек и сердечно-сосудистой системы
- Издревле валериана применялась в качестве успокоительного средства, так как её компоненты снижают возбудимость ЦНС, оказывают нейрорегуляторное действие на сердечную мышцу
- Для снижения давления принимают измельчённые сушёные семена и корки арбуза
Профилактические меры
Чтобы иметь возможность контролировать хроническую артериальную гипертензию с момента наступления беременности, нужно на этапе её планирования пройти все необходимые обследования. Помимо этого, ещё задолго до зачатия следует постараться исключить все возможные факторы риска — вредные привычки, стрессы, переутомление и т. п. Если будущая мама ранее принимала гипотензивные препараты, нужно убедиться, что они безопасны при вынашивании ребёнка. Если противопоказаны — скорректировать терапию с учётом беременности.
Становиться на учёт в ЖК лучше как можно раньше. Следует регулярно проходить профилактические осмотры у лечащего акушера-гинеколога, и ни в коем случае нельзя отказываться от плановых госпитализаций. Все эти мероприятия помогают снизить риск развития осложнений течения беременности на фоне артериальной гипертензии.
Рекомендации специалистов
Если у вас при измерении обнаружили повышенное кровяное давление, очень важно не нервничать, не спешить с направлением в стационар, не волноваться, не «глотать» несколько лекарственных препаратов для резкого понижения давления. Если вы дошли в женскую консультацию своими ногами, без особых жалоб, на которые вы бы обратили усиленное внимание, это уже признак того, что ваши дела не так плохи, как вам кажется, после некоторых комментариев врача в отношении вашего кровяного давления. Не приводите визит к врачу к такому исходу, когда вас будут выносить из его кабинета на носилках из-за вашего «шока» по поводу ваших «страшных» болячек. От вашей реакции зависит состояние вашего ребёнка!
Итак, если кровяное давление повышенное, но не превышает 160/100 мм рт. ст., у вас нет головной боли, «мерцания» в глазах, боли в подложечной области, и других неприятных симптомов, вы можете возвратиться домой или побыть в дневном стационаре несколько часов под наблюдением. Отдохнув и успокоившись дома, попросите мужа или родственников измерить вам давление (желательно иметь собственный аппарат для измерения давления), запишите показатели давления в блокнот или календарь.
В ряде исследований было показано, что у женщин с гестационной гипертензией или преэклампсией существует повышенный риск развития в последующем артериальной гипертензии, инсульта, ишемической болезни сердца. Эти данные подтверждают необходимость длительного наблюдения за женщинами с гестационной гипертензией, особенно осложнённой преэклампсией, с целью профилактики и раннего выявления сердечно-сосудистых заболеваний.
Течение гипертонии беременности подвержено воздействию настолько многих факторов, что только при условии индивидуального, комплексного и компетентного подхода к её коррекции и лечению можно достичь положительной динамики. Выносить и родить здорового ребёнка с эти диагнозом вполне реально. Главное, чётко выполнять все распоряжения лечащего врача, не нервничать, не перенапрягаться, вести здоровый образ жизни, вовремя реагировать на любые изменения в самочувствии. Это поможет избежать осложнений и доносить беременность до положенного срока.