Так бывает: у беременной отрицательный резус-фактор, а у партнёра, который к тому же отец будущего малютки — резус-положительная кровь. Это в арифметике минусы с плюсами уживаются мирно и при сложении дают логичный результат; когда зарождается новая жизнь, возникает проблема, получившая название «резус-конфликт». Под угрозой нормальное развитие плода, и чтобы спасти малютку, женщине назначают антирезусный иммуноглобулин. Разберёмся, что за лекарство и насколько безопасно для вынашивания ребёнка.
Содержание
Что такое иммуноглобулин, в каких случаях применяют препарат
Плазма крови на 5% состоит из белков. 3% кровяных белков — это иммуноглобулины, вещества, поддерживающие иммунитет организма. Они проникают и в другие жидкости — например, в грудное молоко, слюну, мочу.
У человека 5 классов иммуноглобулинов, которые борются:
- с болезнетворными бактериями, вирусами и прочими вредными микробами;
- с токсическими веществами;
- с аллергией.
Как только иммунные «стражи здоровья» обнаруживают чужеродные клетки или патогенные микроорганизмы, набрасываются на «врагов» и уничтожают. При этом никакой опасности для остальных клеток иммуноглобулины не несут.
Кровь доставляет иммунные белки (их также называют антитела) в отдалённые участки организма; для борьбы с вредителями — антигенами — требуется невысокая концентрация антител.
Впервые иммуноглобулин получили из сыворотки донорской крови в 1952 году — чтобы спасти жизни людям, у которых начисто отсутствовали антитела. За расшифровку химического состава иммуноглобулинов учёные Дж. Эдельман и Р. Портер в 1972 году были удостоены Нобелевской премии.
Белковую фракцию, отвечающую за иммунитет, выделяют из сыворотки или из плазмы крови здоровых доноров (в первую очередь следят, чтобы не оказалось СПИДа, гепатитов В и С). Человеческий иммуноглобулин нашёл широкое применение в медицине, используют при:
- иммунодефиците;
- тяжёлых инфекциях бактериального и вирусного характера;
- аутоиммунных болезнях (например, патологиях щитовидной железы);
- ярко выраженной аллергии;
- СПИДе у детей.
Иммуноглобулин содержится в составе прививок от краснухи, кори, свинки.
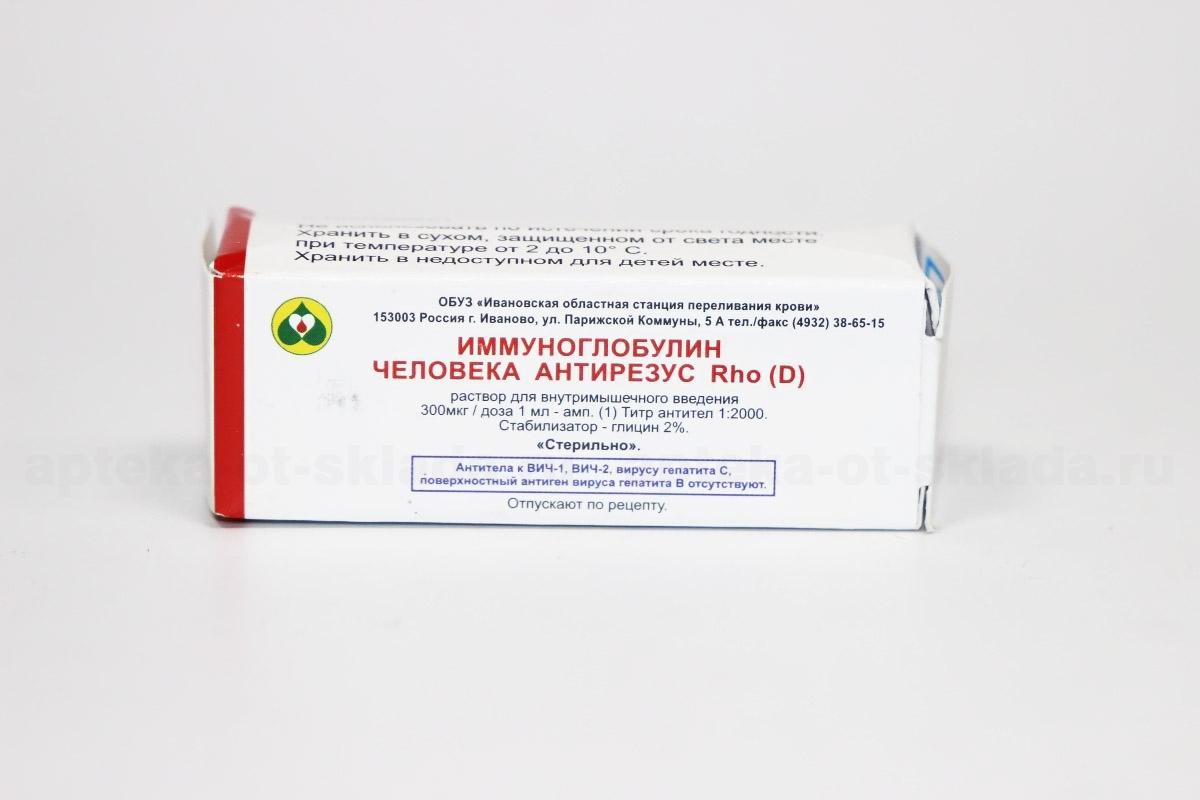
Отдельный вид препаратов, с неофициальным названием антирезусный иммуноглобулин, прописывают исключительно будущим мамам с резус-отрицательным фактором, если врачи констатируют «конфликт интересов» в процессе смешивания крови, угрожающий развитию малыша. В составе такого препарата нет антител, уничтожающих бактерии или вирусы; только иммунные клетки к веществам резус-положительной крови — так называемым Д-антигенам.
Разберёмся, в чём кроется опасность столкновения «плюса» с «минусом».
Резус-конфликт в утробе
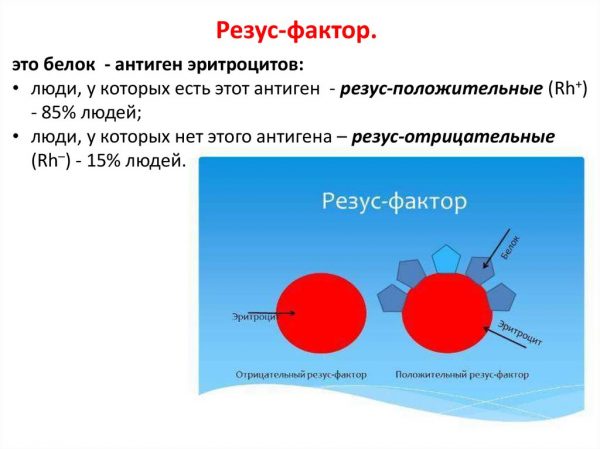
В крови человека циркулируют эритроциты — красные тельца. У большинства людей на поверхностном слое эритроцитов «живёт» белок-антиген, который назвали резус-фактором; раз есть такой элемент, значит, человек обладает резус-положительной кровью. Когда белка на эритроцитах не обнаружено, кровь считают резус-отрицательной.
Примерно каждый седьмой житель планеты обладает резус-отрицательным фактором. Во время хирургических операций этот показатель крайне важен — если «положительную» кровь смешают с «отрицательной», человек погибнет.
В обычной жизни отрицательный резус-фактор не влияет на здоровье, в том числе на умственную деятельность; люди занимаются спортом — и экстремальным тоже — испытывают другие физические нагрузки, совершают научные открытия и так далее. Лишь бы при тяжёлых травмах вовремя оповестили врачей о своём резус-факторе.
Проблемы начинаются у ряда женщин — после зачатия ребёнка.
Мнимая угроза
Итак, наступила беременность. У женщины — резус-отрицательная кровь, у мужчины — резус-положительная. 50% вероятности того, что будущий ребёнок унаследует папин показатель крови. В результате для материнских антител малыш превращается в чужеродный объект — они же обнаружили у плода незнакомый им элемент — резус-фактор.
От 20 до 29 недели беременности в женском организме объявляется срочная мобилизация: интенсивно продуцируются антитела для ликвидации маленького «врага». Атака взрослого иммунитета грозит оказаться для плода роковой — его иммунная система пока не способна на адекватную защиту. В итоге эритроциты ребёнка склеиваются, а затем разрушаются, что приводит к таким последствиям:
- замиранию плода в утробе (фактически гибели);
- преждевременным родам;
- гипоксии (кислородному голоданию) плода;
- ребёнок появляется на свет с гемолитической болезнью, последствия которой — тяжёлая анемия (малокровие), поражения сердца, печени, глухота, параличи.
Учёным ещё предстоит выяснить, почему подобная «кровная вражда» не характерна для разных групп крови — допустим, у матери первая группа, у отца четвёртая, но ребёнок нормально развивается. Предполагают, что резус-фактор как эволюционный признак исторически появился не так давно и природа ещё не выработала механизм приспособления друг к другу «враждующих систем».
Как действует антирезусный иммуноглобулин
Главная задача препарата — препятствовать образованию антител, которые атакуют элементы резус-положительной крови малыша. Точнее, элемент один — антиген Д, против него и ополчаются материнские иммунные клетки; другие антигены-резусы не вызывают такой агрессивной реакции.
Антирезусный иммуноглобулин насыщен антителами, призванными бороться с антигенами Д — то есть, на первый взгляд, нет лучшего средства «угробить» плод окончательно. Однако происходит иное — вещества из препарата как бы «успокаивают» иммунную систему женщины: всё в порядке, мы прибыли на помощь, нет нужды производить собственные антитела, отдыхай, пожалуйста. И это работает — материнский иммунитет, обманутый лекарством, и не думает создавать иммуноглобулины для уничтожения плода. Заместительная терапия даёт первый результат.
Между тем антитела из препарата, в отличие от материнских антител, не способны проникнуть к плоду — и это ещё один плюс.
Спустя время лекарственные вещества постепенно выводятся из организма — накопление не предусмотрено. А собственная выработка антител блокирована. Так антирезусный иммуноглобулин, действуя по принципу «ложь во спасение», обводит вокруг пальца невольного агрессора и спасает плод.
Кому в первую очередь требуется лекарство
Кровообращения матери и плода — две отдельные системы, в идеале оба кровотока не смешиваются, пока кровь с антигенами Д будущего малыша вдруг не окажется в организме матери. Попав на «вражескую территорию», эритроциты плода стимулируют женский иммунитет к выработке иммуноглобулинов. С кровотоком антитела через пуповину проникают к малышу и начинают разрушительную работу.
Антигены Д плода оказываются в материнской крови, если:
- женщина ранее перенесла аборт на сроке больше 8 недель, когда плод уже начал вырабатывать собственные эритроциты; тогда во время прерывания беременности они проникают в кровь женщины и провоцируют синтез антител;
- предыдущая беременность завершилась выкидышем после 8 недели;
- проведена операция по остановке внематочной беременности;
- женщина получила проникающую травму или ушиб живота;
- у беременной нарушены функции плаценты — наблюдается фетоплацентарная недостаточность, которая сопровождается сбоем нормального кровотока, или частичная отслойка плаценты, ведущая к тому же;
- до родоразрешения начали подтекать околоплодные воды;
- женщине проводился амниоцентез (диагностические процедуры с инвазивным вмешательством) — в итоге неосторожно травмировали ткани плода; такие процедуры следует проходить только в случаях крайней необходимости и неизменно сопровождать лечением;
- предыдущая беременность благополучно закончилась рождением малыша.
Таких будущих мам с «отрицательной» кровью заносят в группу риска; врач прописывает женщине инъекцию антирезусного иммуноглобулина.
Во время благополучного течения первой беременности, конечно, требуется быть начеку, но вероятность резус-конфликта минимальна, поэтому можно обойтись без препарата. Материнский иммунитет вырабатывает антитела, но слишком крупные, чтобы попасть через плаценту или пуповину к плоду. При родоразрешении ситуация радикально меняется: кровь ребёнка неизбежно смешивается с кровью роженицы, иммунные клетки матери бьют тревогу, запускается механизм выработки антител, которые бросаются в атаку на «чужаков». Антигены Д уничтожены, однако малыш уже вне утробы, а потому в безопасности.
Проблемы приходят со второй беременностью. Материнские антитела уже в «боевой готовности», и если зародыш обладает положительным резус-фактором, опасность конфликта возрастает. Ничто не изменит ситуацию: один раз произведя антитела к антигенам Д, женский организм навсегда «записал» этот резус-фактор во враги и отныне обречён на борьбу.
После первых родов, чтобы не произошёл резус-конфликт во время очередных беременностей, женщине делают укол антирезусного иммуноглобулина.
По статистике с каждой беременностью резус-отрицательной мамы вероятность «войны» с антигенами Д, а значит угрозы здоровью, а то и жизни будущего ребёнка, увеличивается на 10%. Однако риск для плода сводится к нулю, когда тот унаследовал отрицательный резус-фактор.
Чтобы удостовериться в том, что у неё начался резус-конфликт, будущая мама сдаёт анализ крови на антитела — сначала после 7 недели, потом — на 20 неделе; перед родами приходится ходить на анализы каждую неделю. Покажет неладное и УЗИ: плацента толще нормы, в брюшной полости слишком много жидкости.
По повышению в крови уровня красящего белка билирубина врачи судят об остроте резус-конфликта, так как билирубин показывает, насколько разрушены эритроциты.
Видео: врачи о резус-конфликте у беременной
Как применяют препарат
Человеческий иммуноглобулин, который отвечает за ликвидацию резус-конфликта у вынашивающей плод женщины, получают из донорской крови. Людей подбирают:
- физически здоровых;
- с отрицательным резус-фактором;
- обладающих иммунитетом к антигенам Д.
Лекарственная форма, особенности использования
Препарат с человеческим иммуноглобулином выпускают в виде раствора, который вводят внутримышечно. Сразу о важных правилах:
- инъекцию делают только в стационаре, под тщательным контролем опытного врача; самолечение запрещается;
- ампулы с иммуноглобулином выдерживают перед использованием 2 часа при температуре +18–22 °С;
- укол выполняют иглой с расширенным отверстием — чтобы лекарство не запенилось;
- внутривенное введение исключено;
- перед процедурой берут анализ крови на антитела к антигену Д;
- после укола пациентку оставляют на час в стационаре, за женщиной наблюдает медперсонал.
Беда в том, что когда материнский организм уже начал продуцировать собственные иммуноглобулины, препарат бесполезен. Поэтому необходимо успеть ввести лекарство до начала процесса.
Допустим, врачи подозревают, что в кровоток матери попало значительное количество эритроцитов плода; тогда в лаборатории подсчитывают уровень красных кровяных телец — для правильного расчёта дозировки антирезусного иммуноглобулина. Одна доза лекарства — это 300 микрограммов — способна снять угрозу резус-конфликта, если в крови беременной не больше 15 миллилитров эритроцитов с антигеном Д. При более высокой концентрации эритроцитов врач прописывает две дозы лекарства.
На каком сроке делают процедуру
В количестве одной дозы антирезусный препарат вводят будущей маме с «отрицательной» кровью однократно, на 28 неделе, если:
- у женщины вторые, третьи и так далее роды;
- отсутствуют антитела к резус-фактору;
- состояние плаценты в норме;
- не случалось травм.
Возможна вторая инъекция, перед родами — если доктор сочтёт процедуру необходимой.
Следующий укол делают уже после родоразрешения, в течение 2–3 суток (когда у новорождённого кровь с положительным резусом). Именно в это время организм мамы синтезирует антитела, которые навредят следующему ребёнку в утробе, и требуется не допустить такого синтеза. Однако процедуру отменяют при условии, что женщина уже получила дозу антирезусного средства меньше, чем за три недели до родов. Такое тоже случается, потому что когда с беременной не всё в порядке, препарат используют по другому графику:
- при угрозе выкидыша на сроке больше 13 недель — после сохранения беременности или если случился самопроизвольный аборт, женщине назначают стандартную дозу, 300 мкг;
- если беременность случайно или намеренно прервалась на сроке до 13 недель, как правило, вкалывают мини-дозу лекарства — 50 мкг;
- после травмы брюшной полости или неудачного амниоцентеза вводят одну дозу препарата; когда несчастье произошло до 28 недели, нужна повторная процедура на этом сроке; при развитии гематомы придётся колоть иммуноглобулин раз в месяц вплоть до родов;
- если на поздних сроках появились аномалии плаценты или другие «стимулы» для преждевременных родов, укол повторяют — получается, уже после планового на 28 неделе.
Скорость действия препарата
Максимальный уровень «антител-обманщиков» из антирезусного иммуноглобулина появляется в крови через сутки после введения. Период полураспада от 23 до 26 дней.
За 4–5 недель лекарственные вещества наполовину выводятся из организма.
Уровень донорского иммуноглобулина, способный предотвратить появление враждебных плоду антител, сохраняется после введения три недели.
Последствия приёма антирезусного иммуноглобулина
Препарат считают безопасным для матери и плода, хотя клинических испытаний для подтверждения этого мнения не хватает. Опираются на отзывы женщин, которым вводили средство. В организме лекарство уничтожит попавшие туда с резус-положительной кровью ребёнка антигены Д — всё равно те не приживутся; зато на время подавлена выработка антител-агрессоров. Малышу также угроз нет — плацентарный барьер не пропустит иммуноглобулины из лекарства. В итоге и беременность, и здоровье плода спасены.
Инъекции раствора не противоречат приёму других лекарств; разрешено использовать в том числе и антибиотики.
Противопоказания
Таковых для беременных почти нет. Уже говорилось, что препарат не поможет тем резус-отрицательным будущим мамам, у кого в сыворотке крови появились собственные резус-антитела.
Кроме того, существуют женщины с повышенной чувствительностью к человеческому иммуноглобулину — всё-таки он получен от чужого донора и с учётом повальной аллергии, охватившей мир, вполне способен вызвать негативную реакцию у беременной. Такое происходит в исключительных случаях, однако зафиксированы инциденты, когда женщины после введения средства подвергались анафилактическому шоку. Вот почему процедуру делают в медучреждении, где возможно проводить противошоковую терапию.
Когда пациентка знает, что не переносит иммуноглобулин, приходится искать другие методы терапии.
В целом лекарство используют уже ровно 50 лет — первые инъекции антирезусного иммуноглобулина сделали ещё в 1968 году. У препарата хорошая репутация благодаря массе положительных отзывов от докторов и пациенток.
Побочные реакции
Увы, «побочка» не исключена. Изредка инъекция сопровождается:
- повышением температуры до 37,5° в первые 24 часа; учитывая, что резус-отрицательные люди живут со слегка пониженной температурой тела, такой рост для них представляется значительным;
- тяжестью в желудке, затруднённым пищеварением;
После укола антирезусного иммуноглобулина будущая мама может почувствовать неприятную тяжесть, когда поест - покраснением кожи (при нетяжёлой аллергии).
В одном из десяти тысяч случаев введения препарата пациентка заражается СПИДом или гепатитом. Несмотря на заявленный производителями тщательный контроль за донорской кровью, фактор халатности играет свою злую роль.
Риск передозировки медики исключают: в инструкции к препарату чётко прописаны дозы введения для разных случаев.
Аналоги препарата
Фармацевтический рынок предлагает ряд средств с аналогичным действием; российский препарат официально называется Иммуноглобулин человека Антирезус. Что касается прочих, имена и страны-производители разные, но принцип действия тот же. Трудно сказать, какое лекарство лучше: импортные имеют репутацию более качественных и стоят как правило дороже, хотя активное вещество везде одинаковое — антирезусный человеческий иммуноглобулин.
Все препараты продаются только по рецепту.
Таблица: Иммуноглобулин человека Антирезус и его аналоги
| Название и страна-производитель | Форма выпуска и состав | Противопоказания и побочные реакции | Цена в аптеках Москвы |
| Иммуноглобулин человека Антирезус — Россия | Раствор для внутримышечного введения, помещён в ампулы, расфасованные по картонным пачкам (в каждой либо 1, либо 10); в составе только действующее вещество. | Гиперчувствительность к препарату; наличие резус-антител в «отрицательной» крови. Редко вызывает аллергию, чаще — рост температуры, трудности с перевариванием пищи. | от 3630 рублей (на 28 неделе положено делать бесплатно резус- отрицательной будущей маме в женской консультации) |
| КамРОУ — Израиль | Раствор для внутримышечных инъекций, продаётся во флаконах, вместе с иглой, которая имеет фильтр; вспомогательные компоненты средства — глицин, вода для инъекций. Срок хранения — 2 года. | Противопоказания те же — плюс по инструкции нельзя применять резус-положительным женщинам; побочные эффекты такие же, как у российского препарата. | от 5775 рублей |
| ГиперРОУ С/Д — США | Раствор, вводится внутримышечно, выпускается в одноразовых шприцах с иглой, упакованных в картонные коробки; дополнительные вещества — глицин, вода для инъекций. Срок действия — 3 года. | Запреты и побочные реакции те же, что у КамРОУ; | от 3900 рублей |
| Резонатив — Австрия | Раствор для уколов внутримышечно, продают в ампулах по 1–5 штук, разложенных по пластиковым упаковкам; вспомогательные компоненты — глицин, хлорид натрия, ацетат натрия, вода для инъекций. Хранится 2,5 года. | Противопоказание одно — аллергия на вещества из препарата; побочное действие:
| от 3500 рублей |
| Партобулин СДФ — Австрия | Раствор для введения внутримышечно, содержится в шприце, который готов к использованию; вспомогательные компоненты — глицин, хлорид натрия, макрогол, вода для инъекций. Срок годности — 24 месяца. | Противопоказания — те же, что у КамРОУ; побочные реакции:
| от 5500 рублей |
Фотогалерея: препараты с антирезусным иммуноглобулином
- Российский иммуноглобулин не содержит вспомогательных веществ
- Израильский препарат КамРОУ мало отличается от российского, но стоит гораздо дороже
- У австрийского Резонатива несколько вспомогательных веществ, но и список побочных реакций длиннее
Как предупредить резус-конфликт
Для начала каждой женщине, которая планирует беременность, требуется выяснить свой резус-фактор. Если показатель отрицательный, отправляйте на анализ будущего папу: при противоположном результате будьте бдительны. Первая беременность вряд ли вызовет проблемы, однако когда у новорождённого «положительная» кровь, показана инъекция антирезусного препарата после родов.
Повторно забеременев, не пренебрегайте регулярными походами в поликлинику и сдачей анализов на антитела. Держите ситуацию под контролем, чтобы вовремя, на 28 неделе, вам не забыли сделать укол жизненно важного препарата. Случайно упали, попали в автокатастрофу и травмировали живот — требуйте вколоть дозу иммуноглобулина.
Ну и другие «напоминалки» тем, у кого «отрицательная» кровь:
- избегайте абортов, особенно если прежде не беременели, предохраняйтесь от нежелательного зачатия;
- берегите себя во время беременности, передвигайтесь осторожно, садитесь в машину с надёжным водителем;
- без крайней нужды не прибегайте к инвазивному вмешательству; десять раз переспросите врача, насколько необходима процедура; лучше воспользоваться услугами проверенного доктора с солидной репутацией.
Отзывы
У меня после укола ребенок родился с гемолитической болезнью. Антител до укола не было, на 28–29 неделе сделали укол и все, сказали расслабиться, ну я и расслабилась, а когда родились, то в роддоме мне сказали, что к сожалению, наши женские консультации не имеют вообще никакой практики по ведению резус-отрицательных беременностей, и лаборатории тоже оставляют желать лучшего, и что воздействие иммуноглобулина на плод до конца не изучено, и бла, бла, бла… Я никого не отговариваю от укола, это дело каждого и каждый принимает решение самостоятельно, но призываю к тому, что если вы уже и сделаете этот укол во время беременности, то продолжайте наблюдать за антителами и лучше это делать не в ЖК, а в ЦПСиР, на станции переливания крови или в платных лабораториях, но это должно быть одно место, где будете смотреть динамику.
В первую беременность не делала укол. Во вторую… начали одолевать сомнения, вдруг у ребёнка «минус», зачем тогда ставить. Врач сказала, что в омм можно сдать анализ крови, по которому определяют резус ребёнка. Сдала, у ребёнка +. Делала укол иммуноглобулина в 28 недель и после родов сыворотку. Не жалею.
Не рискуйте, поставьте «прививку». Я не любитель таблеток, кучи уколов — но этот поставила… Разговаривала с медсестрой (чудесная женщина), она говорит, что в основном все хорошо бывает даже если не ставят укол, но в прошлом году у двух девчонок титры появились уже на последних неделях, развился резус-конфликт и двух малышей не спасли… Все время думаю: «Ну это точно со мной не случится… это только истории», но когда видишь потом эту девочку, то как-то не по себе становится, что это все могло и со мной случиться.. Не пугаю, но раз можно этот риск исключить — почему бы нет.
Антирезусный иммуноглобулин создан для предотвращения резус-конфликта в организме будущей мамы с «отрицательной» кровью; грамотно проведённая процедура избавит от беспокойства за состояние ребёнка. Лучше заранее узнать, нет ли аллергии на иммуноглобулин. В женской консультации укол на 28 неделе сделают бесплатно, но в других учреждениях придётся отдать деньги. Выбор за вами, главное — доверять врачам, которым поручаете спасти жизнь и здоровье будущего малыша.