Задержка внутриутробного развития плода — не приговор, а лишь сигнал плода о помощи. Врачи успешно корректируют отклоние, используя проверенные схемы лечения. Важно вовремя проходить назначаемые обследования и следить за своим состоянием, чтобы не допустить необратимых последствий. Каких? Читайте ниже.
Содержание
СЗРП: что это за синдром и откуда у него «ноги растут»
Для описания отклонений внутриутробного развития плода ввели термины, диагностирующие суть проблемы:
- синдром задержки развития плода (СЗРП) — нарушения динамики развития внутренних органов от допустимых значений, установленных нормами для каждого этапа беременности в ответ на неблагоприятную среду;
- внутриматочная задержка роста плода (ВЗРП) — это отклонение в меньшую сторону роста , веса плода и других метрик:
- гипотрофический тип — отставание в массе;
- гипопластический — в массе и росте одномоментно;
- диспластический — сочетание двух предыдущих типов с аномалиями развития.
- малый размер плода для гестационного периода;
- маловесный для гестационного возраста плод.
Все эти аномалии развития — не что иное, как проявление фетоплацентарной недостаточности (ФПН) — синдрома плацентарных изменений и нарушений взаимодействия плода и женского организма, необходимых для правильного роста и развития плода, а также приспособления организма женщины к беременности.
Как часто диагностируется задержка внутриутробного развития плода
Встречаемость СЗРП варьирует от 10 до 23% доношенных новорождённых в развитых и развивающихся странах соответственно. Частота СЗРП возрастает с уменьшением срока беременности. Число детей с СЗРП составляет 30,1% от числа недоношенных новорождённых, из которых около 23% встречаются среди детей с очень низкой массой тела и около 38% — с экстремально низкой массой тела.
В России распространённость этого расстройства составляет от 5 до 18 %.
Как формируется СЗРП
В первом триместре беременности все питательные вещества и кислород используются для строительства органов и тканей эмбриона.
После 20 недели развитие плода ускоряется и потребность в кислороде возрастает. При недостатке возникает гипоксия, которая тормозит внутриутробное развитие и может стать причиной гибели плода. Условия, нарушающие доставку плоду кислорода, одновременно с этим нередко вызывают задержку выведения через плаценту углекислого газа. В результате возникает внутриутробная асфиксия (нарушение дыхательной функции плода).
К кислородному голоданию плода ведут такие изменения в плаценте, которые уменьшают площадь газообмена между организмами мамы и малыша — так называемую дыхательную поверхность плаценты.
Нарушение доставки кислорода к плоду и выведения углекислого газа из его организма происходит при нарушении кровообращения в сосудах пуповины.
При любых нарушениях кровотока в материнских сосудах, кровеносной сети плаценты или венах пуповины наряду с газообменом нарушается поставка питательных веществ.
Малыш, ограниченный в кислороде и питании, начинает отставать в развитии. И чем длительнее «перебои» в поставке продовольствия и газообмене, тем более выражено отставание в росте и развитии малыша.
Опасность СЗРП для развития плода, возможные последствия
Если малыш «недоедает» кислорода и необходимых веществ в утробе матери, то возможны такие осложнения:
- гипоксия — пороки и замедление развития плода из-за недостатка поступления кислорода к его тканям и органам;
- замирание беременности — форма невынашивания беременности, вызванная гормональными сбоями, генетическими нарушениями, инфекциями, с внезапной остановкой роста и последующей гибелью плода, чаще всего в такие периоды беременности:
- 1 период ― 3 и 4 недели;
- 2 период ― 7–11 недели;
- 3 период ― 16, 18 недели.
- СЗРП обусловливает высокие показатели заболеваемости и смертности среди недоношенных детей;
- в структуре перинатальных потерь около 20% составляют нераспознанные случаи СЗРП.
Современные представления об этиологии и патогенезе СЗРП
Нарушение системы мать-плацента-плод зависят от работы каждого участка этой цыпочки. Нарушения обмена может возникнуть по причине:
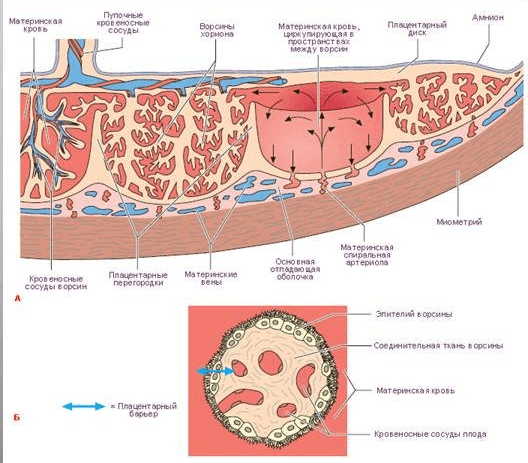
- патологичного развития самой плаценты ― органа-транспортёра для питания и дыхания плода, который через ворсинки, вросшиеся в слизистые оболочки задней стенки матки, организует связь между циркуляционными системами матери и развивающегося в неё ребёнка и выполнение трофической, эндокринной и метаболической функций;
Благодаря плацентарному барьеру кровоток матери и плода не сообщаются между собой, их обмен материалами происходит при помощи диффузии, осмоса или активного транспорта - соматические болезни матери, в том числе нервно-психические;
- угнетённого состояния плода.
Поэтому причины развития СЗРП объединены в три группы:
- Материнские:
- Конституционные. Бытует мнение, что если женщина сама родилась небольшого веса, то и её дети будут некрупными. У женщин с ростом до 155 см и массой до 60 кг дети маловесные.
- Демографические. Особенно опасные врачи считают возраст физиологической незрелости (до 17 лет) или после 30 для первородящей женщины.
- Заболевания хронического характера:
- сердечно-сосудистой системы:
- гипертензия (повышенное давление, выявляемое у 5% женщин в 70% случаев заканчивается развитием позднего гестоза) влечёт за собой перепады артериального давления, спазм сосудов, нарушения свёртываемости крови. Можно заметить по кровотечениям из носа, головным болям и загрудинным в области сердца;
- малокровие со сниженным гемоглобином (менее 110 г/л в I и III, 105 во II) на фоне уменьшенного числа эритроцитов ― причина сниженных темпов роста плода, возникновения угрозы прерывания беременности, преждевременных родов;
- тромбофилические нарушения и гиперкоагуляция — повышенной активности свёртывающий системы крови у матери.
- мочеполовой системы:
- воспаление почек ― пиелонефрит ― происходит в 22–28 недели беременности, когда резко возрастают уровни половых и надпочечниковых гормонов;
- мочекаменная болезнь ― камни в почках, замедляющие отток мочи, с возможным риском бактериального заражения почечных тканей из-за застоявшейся жидкости;
- бессимптомная бактериурия ― бактериальное поражение системы мочеотделения;
- обострение хронических инфекций с зудом, жжением, резью при мочеиспускании и серозно-гнойными выделениями из влагалища:
- вирусных ― ЦМВ, гепатит, грипп;
- гирбковых ― кандидоз;
- бактериальных ― гонорея, хламидиоз.
- аутоиммунные нарушения матери:
- сахарный диабет 1 типа влечёт за собой сосудистые изменения;
- гипотиреоз, с нарушенным уровнем гормона тироксина, отвечающего за метаболизм и умственное развитие плода.
- сердечно-сосудистой системы:
- Патологичные состояния беременности:
- Токсикоз, истощающий организм неукротимыми приступами рвоты и обезвоживанием.
- Гестоз — выраженное нарушение работы жизненно важных органов, проявляющее себя при сравнении с добеременным состоянием этих органов в разных сочетаниях:
- гипертензией (повышенным давлением) на протяжении всей беременности, как и до неё;
- хронической гипертензией и обнаруженным белком в моче (протеинурия — выделение более 1 грамма белка в любой порции мочи, но при этом в крови уровень белка снижается);
- появившиеся отёки и белок в моче без повышенного давления;
- развитие гипертензии гестационной без белка в моче;
- гестационная гипертензия с повышенным уровнем белка в моче;
- отёки на фоне повышенного давления;
- отеки и белок в моче без повышения давления;
- эклампсия — предельно высокое значение артериального давления с развитием судорог, потерей сознания, развитием комы и грозящее летальным исходом матери и ребёнка.
- Использование медикаментозной терапии в лечении обострившихся хронических или вновь возникших заболеваний в течение беременности. При приёме лекарств необходимо придерживаться правила: использовать средства только с установленной безопасностью применения при беременности, с известными путями их выведения.
- Нарушения диеты. Например, употребление большого количества копчёной пищи, даже если «организм требует», провоцирует отёки не только конечностей и стенок живота, но и всего тела. Заподозрить скрытые отёки можно при следующих симптомах:
- большой резкий скачок в весе;
- повышенные ночные порции мочи;
- заметное уменьшение дневных доз и количества позывов к мочеиспусканию, при этом объем выпиваемой жидкости прежний;
- «симптом кольца», когда украшения начинают жать припухшие пальцы.
- Маточно-плацентарные:
- Гипертонус матки ― сокращения, которые появляются раньше родов, своеобразное окаменение живота, с нарушением кровоснабжения плаценты.
- Инфаркты плаценты ― повреждения части плаценты из-за недостаточного кровотока при тромбах или нарушениях работы сосудистых клапанов.
- Пороки развития:
- гипоплазия плаценты — значительное уменьшение размеров детского места, сочетающееся с умственной отсталостью плода, которая никак не корректируется;
- вторичное уменьшение размеров плаценты, которое можно предупредить.
- Плацентарный мозиацизм ― хромосомное нарушение баланса при нарушении функций плаценты и задержки роста плода.
- Многоплодная беременность.
- Нарушения секреции определяется при УЗИ-диагностике индексом амниотической жидкости — суммой четырёх вертикальных карманов между передней брюшной стенкой и плодом, выявляющим наличие:
- олигогидрамниона или маловодия — уменьшенного количества околоплодных вод, характеризующееся ростом соединительнотканных связей, искривлением костей плода, уродствами развития;
- многоводие — превышение показателя в два литра при определении количества околоплодных вод, растягивающее плодный пузырь и провоцирующее преждевременные роды.
- Плодовые:
- Конституциональные: генетические особенности, пол, положение.
- Наследственные синдромы, вызванные анеуплоидией. При этом у 75 % наблюдается умственная отсталость различной степени, а также неразвитость половых органов, отвечающих за гендерное различие.
- Внутриутробные инфекции.
- Аномалии плода:
- врождённые пороки сердечно-сосудистой системы;
- единственная артерия пуповины;
- фето-фетальный трансфузионный синдром — тяжелое осложнение многоплодной монохориальной беременности, при которой из-за анастомозов в сосудистой сети плаценты возникает дисбаланс кровотока у плодов.
Наличие врождённых пороков развития, внутриутробной гипоксии, транзиторных кардиореспираторных нарушений, хромосомных аберраций, внутриутробных инфекций, а также недоношенность значительно (до 60%) увеличивают риск перинатальных потерь.
Видео: врач-консультант В. Фролова о гестозе при беременности
Проблемы плаценты в генезе СЗРП, течение беременности
Синдром задержки внутриутробного развития плода (СЗРП) является следствием хронической фетоплацентарной недостаточности (ФПН) — патологического состояния, проявляющегося в снижении синтеза кислорода и питательных веществ между матерью и плодом.
До 12 недель беременности это образование не имеет чёткой структуры, до 6 недель — располагается вокруг всего плодного яйца и называется хорионом, «плацентация» начинает работать уже с 3 недели жизни эмбриона, когда начинает биться его сердце.
Выделяют две основные формы хронической недостаточности плаценты, которые могут существовать отдельно или сочетаться между собой:
- Трофическая недостаточность — нарушение всасывания и усвоения питательных веществ, а также синтеза собственных продуктов обмена веществ плода.
- Дыхательная недостаточность, заключающаяся в нарушении транспорта кислорода и углекислоты. Однако СЗРП более характерен для трофической недостаточности.
Классификация ПН в зависимости от места возникновения:
- гемодинамическая, проявляющуюся в маточно-плацентарном и плодово-плацентарном бассейнах;
- плацентарно-мембранная, характеризующаяся снижением способности плацентарной мембраны к транспорту метаболитов;
- клеточно-паренхиматозная, связанная с нарушением клеточной активности трофобласта и плаценты.
Классификация ПН в зависимости от времени возникновения:
- первичная — до 16 недель беременности в период имплантации, раннего эмбриогенеза и плацентации и проявляющая себя:
- анатомическими изменениями строения, расположения и прикрепления плаценты;
- дефектами при формировании новых кровеносных сосудов (васкуляризация) и нарушениями созревания хориона — внешней зародышевой оболочки;
- пороками развития плода, хромосомными аномалиями и внутриутробным инфицированием.
- вторичная — с 16 недели и позднее из-за внешних усугубляющих нормальное течение беременности факторов.
Классификация ПН в зависимости от характера протекания:
- острое течение — инфаркты плаценты и отслойки нормально расположенной плаценты с образованием гемангиомы и гибели плода;
- хроническое течение — циркуляторные расстройства, гемодинамических нарушений в системе мать-плацента-плод из-за хронических заболеваний будущей матери.
Проблемы плаценты, нередко сочетающиеся с врождёнными пороками развития у плода, выражаются:
- отслойками и предлежанием части плаценты;
- нарушениями в системе маточно-плацентарного кровотока:
- интраплацентарные тромбозы — образование тромб в пуповине и плаценте;
- ишемия — омертвение (некроз) участков плаценты. При наличии до 4 видимых инфарктных участков, или одного, но размером более 3 см существует угроза задержки развития;
- плацентит — инфекционное воспаление плаценты, вызванное вредоносными микроорганизмами:
- восходящий, поднявшийся из наружных половых органов;
- гематогенный, принесённый током крови;
- латентный, когда возбудитель хронический, уже был занесён ранее в маточную микрофлору.
- тромбы из-за повреждения стенок сосудов в случае инфекционного заболевания, позднего гестоза.
- новообразованиями:
- хориоангиома или гемангиома — доброкачественная опухоль, не заражающая другие органы;
- гемартома — доброкачественная опухоль из зародышевых тканей;
- тератома, сочетающаяся с развитием многоводия.
- атипичными явлениями:
- частичный пузырный занос — хромомное нарушение, при котором ворсинки наружной оболочки зародыша перерождаются в пузырьки с жидкостью, разростается их эпителий и наступает гибель плода;
- хорангиоз (ангиоматоз сосудов плаценты) — это ненормально увеличенное количество кровяных капилляров (самых мелких по диаметру сосудов) в ворсинах ограниченной области плаценты.
Классификация, степени задержки внутриутробного развития плода
По степени тяжести в антенатальном периоде выделены три степени СЗРП:
- 1 степень (I) – отставание фетометрии на срок до 2 недель от норм для срока гестации (34 % случаев);
- 2 степень (II) – отставание в размерах от 3 до 4 недель (примерно 57% всех изученных случаев) ;
- 3 степень (III) – плод отстаёт в развитии на срок более 4 недель, чаще всего приводящая к замиранию плода(9%)
Степень тяжести внутриутробной задержки роста коррелирует со степенью тяжести фетоплацентарной недостаточности и неблагоприятными перинатальными исходами.
Формы СЗРП по особенностям развития плода
При проведении расширенной ультразвуковой фетометрии в динамике различают 2 формы СЗРП, в основе которых наблюдаются разные соотношениями показателей фетометрии (длина бедра/окружность живота, длина бедра/окружность головки):
- симметричная форма до 20–22 недели беременности, при которой задержка роста всех фетометрических показателей (окружность головки, окружность и диаметр животика, длина трубчатых костей, в том числе бедренной) отмечается пропорциональная, но чаще всего отягощённая хромосомными патологиями и инфицированием плода. Такая форма наблюдается у 20–30% будущих мам с СЗРП и приводит к недоразвитию центральной нервной системы ребёнка. Особенно тяжело диагностировать её при нерегулярном менструальном цикле до беременности и неточно установленном из-за этого сроке беременности;
- асимметричная форма во втором триместре беременности, чаще всего отягощённая патологиями околоплодных вод. Наблюдается в 70–80% случаях беременностей с СЗРП и характеризуется отставанием от нормы размеров окружности живота при нормальных размерах головы и бедренной кости и неравномерным формированием систем внутренних органов. Без лечения уменьшение окружности головы плода приведёт сначала к отставанию в развитии, а потом и гибели мозга.
- смешанная (в 5–10 % от всех наблюдений) на поздних неделях беременности с непропорциональными отставаниями всех показателей по данным УЗИ, преимущественно размеров живота за счёт выраженного недоразвития подкожно-жировой клетчатки и объёма паренхиматозных органов плода.
Асимметричная форма СЗРП в структуре врождённых пороков развития составляет 30,6%, тогда как симметричная — 69,4%.
Диагностика СЗРП: анализы и УЗИ
Предложено исследование целого комплекса показателей, позволяющих провести дифференциальную диагностику между синдромом задержки роста плода с конституционально небольшим плодом («плод, малый для срока беременности») и повысить точность диагностики СЗРП до 85%.
- «Золотым стандартом» диагностики СЗРП признана ультразвуковая фетометрия, которую не стоит игнорировать, ведь у каждой из трёх беременных с подозрением на синдром задержки роста плода, направляемых на ультразвуковое исследование, клинический диагноз подтверждается. Классический пренатальный скрининг в периоды 10–14, 20–24, 30–34 недели гестации для диагностики плацентарной недостаточности и соподчинённой ею СЗРП включает в себя:
- оценку анатомии плода, выявлением маркеров хромосомных аномалий, внутриутробного инфицирования, пороков развития плода;
- сопоставление фетометрических показателей, полученных в результате исследования, с нормативными показателями для данного срока беременности. Диагноз СЗРП ставится в том случае, если размеры плода ниже 10%о или более чем на два стандартных отклонения ниже среднего значения для данного срока беременности. В оценку включены такие параметры:
- бипариетальный размер головки;
- средний диаметр грудной клетки и живота, окружности и площади их поперечного сечения;
- длина трубчатых костей:
- бедренной;
- плечевой;
- большеберцовой.
- измерение количества околоплодных вод;
- оценку степени зрелости плаценты;
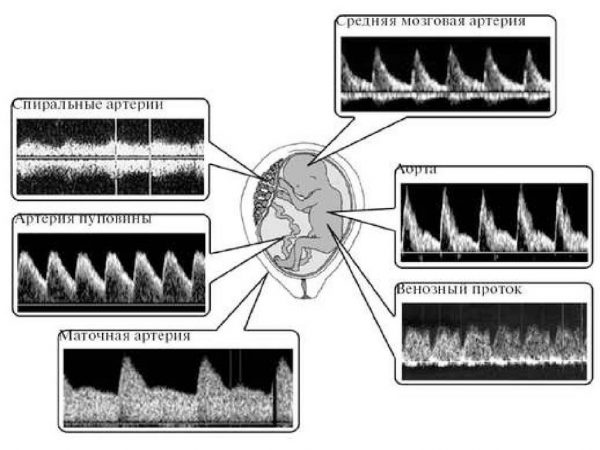
- допплерометрию кровотока в маточных, спиральных артериях, артериях пуповины и её ветвях;
- оценку гемодинамики плода в средней мозговой артерии, аорте, почечной артерии, венозном протоке, нижней полой вене);
- при обнаруженном СЗРП устанавливают его форму и степень тяжести и смотрят на изменения в динамике, проводя УЗИ раз в две недели.
- Кроме того, по показаниям, могут применяться инвазивные методы исследования:
- амниоцентез — пункция плодного пузыря с забором амниотической жидкости для исследования;
- биопсия ворсин хориона. Например, аномальные клетки при плацентарном мозаицизме обнаруживаются при биопсии ворсин хориона, но отсутствуют в околоплодных водах, полученных при амниоцентезе;
- плацентоцентез;
- кордоцентез устанавливает возрастание числа ядерных форм эритроцитов в крови плода при гипоксии плода.
- Определения кариотипа назначается при высоком риске наличия хромосомных аномалий и генных дефектов у плода. Кариотипирование — это один из новых методов цитогенетического исследования, с помощью которого изучаются наборы хромосом человека.
- Наружный гинекологический осмотр при каждом посещении врача включает в себя обязательные мероприятия:
- Клиническая оценка состояния его сердечно-сосудистой системы проводится путём аускультации — выслушиваний сердцебиений плода;
С помощью стетофонендоскопа тоже можно проводить аускультацию сердечных тонов плода - Контролирует увеличение показателей:
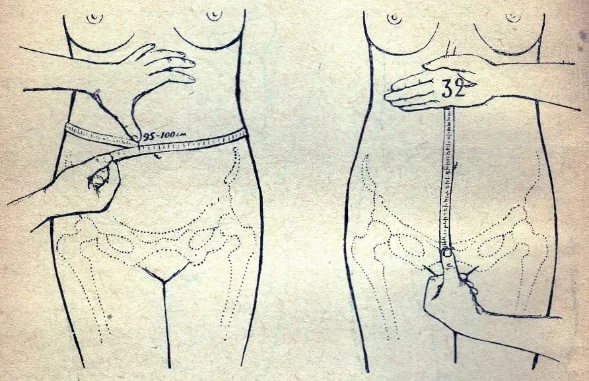
- Измерение окружности живота (ОЖ) при каждом визите к гинекологу, в норме, увеличивающейся на 1–2 см от предыдущего измерения. Отсутствие роста показателя даже является косвенным признаком СЗРП.
- Оценка высоты стояния дна матки на протяжении беременности. Высота стояния матки (ВДМ), в см соответствующая неделе беременности. При физиологической беременности прирост высоты стояния дна матки составляет при сроке до 28 недель 1—2 см за неделю, после 36 недель — 0,5—1,5 см за неделю, после 38 недель — 0,2—0,5 см за неделю. Отставание этого показателя на 2 и более сантиметров от гестационного срока, отсутствие увеличения на протяжении 2–3 недель является одним из признаков задержки развития плода.
Измерения ОЖ и ВДМ проводится сантиметровой лентой, когда женщина ледит на кушетке и живот при этом максимально расслаблен
- Клиническая оценка состояния его сердечно-сосудистой системы проводится путём аускультации — выслушиваний сердцебиений плода;
- Лабораторная диагностика исследования гормональной функции плаценты, основанная на определении уровня гормонов, нарушения которых опережают клинические проявления недостаточности плаценты на 2–3 недели:
- Определение гормональной и белоксинтезирующей функции фетоплацентарного комплекса (плацентарный лактоген, прогестерон, эстриол,кортизол, α-фетопротеин, SP1, PP12 и др.):
- определения плацентарного лактогена (ПЛ) — белкового гормона, продуцируемого плацентой и отражающего её функцию в сыворотке крови и околоплодных водах беременных обусловлена тем, что его концентрация ниже 4 мкг/мл свидетельствует о гипотрофии плода или отставании в развитии. В случае внутриутробной гибели плода концентрация ПЛ падает значительно раньше, чем регистрируется прекращение сердцебиения плода. Отношение концентрации гормона в крови к его уровню в околоплодных водах в норме составляет от 9:1 до 14:1. При умеренной плацентарной недостаточности оно снижается до 6:1, при тяжёлой — менее 6:1;
- содержание прогестерона. Настораживает как сниженное на 30–80% при ПН, так и повышенное значение при увеличении массы плаценты и неблагоприятном прогнозе беременности;
- определение эстриола — стероидный гормон, концентрация которого при беременности в основном зависит от функционального состояния плода. Уменьшение экскреции эстриола с мочой до 12 мг/сут и менее указывает на выраженное ухудшение состояния плода и фетоплацентарной системы. Резкое снижение эстриола (менее 2 мг/сут) наблюдается при анэнцефалии плода, гипоплазии его надпочечников, синдроме Дауна, внутриутробной инфекции (токсоплазмоз, краснуха, цитомегаловирусная инфекция).
- Биохимическое исследование его ферментной активности (аспартатаминотрасфераза, аланинаминотрансфераза, щелочная фосфатаза и др.). Пороги развития плода из-за генных нарушений определяются с помощью уровня белков, синтезируемых в печени плода:
- АФП-теста (альфа-фетопротеина) — определение пороков развития. Высокий уровень альфа-фетопротеина в сыворотке крови беременных при отсутствии дефектов нервной трубки плода, начиная с 15—16-недельного срока, рассматривается как ранний маркер значительного риска ЗРП.
- ХГЧ (хорионического гонадотропина) для определения хромосомно-генных нарушений и амниоцентеза при заборе небольшой порции околоплодных вод путём прокола для их идентификации.
- Определение гормональной и белоксинтезирующей функции фетоплацентарного комплекса (плацентарный лактоген, прогестерон, эстриол,кортизол, α-фетопротеин, SP1, PP12 и др.):
Установлено, что точность диагностики СЗРП при определении окружности живота составляет 73,3%, а при комбинированном использовании большего числа параметров (размер живота и головы, расчеёная масса плода, длина бедра, отношение длины бедра к окружности живота) превышает 90%.
Видео: к.м.н., врач акушер-гинеколог, врач УЗи Н. Буренина о цели проведения второго скрининга
Инструментальные методики оценки СЗРП
Зачастую требуется расширенное наблюдение в динамике за состоянием плода, здесь врачам помогают высокоточные инструментальные методики.
- Диагностика планцентарной недостаточности и состояния плода позволяет выявить синдром задержки роста плода и определить его формы и степени тяжести, а также для оценки состояния пуповины как критерия внутриутробного страдания плода (патологична как тощая пуповина диаметра менее 15 мм на 28–41 неделях беремеенности, так и гиперизвитая):
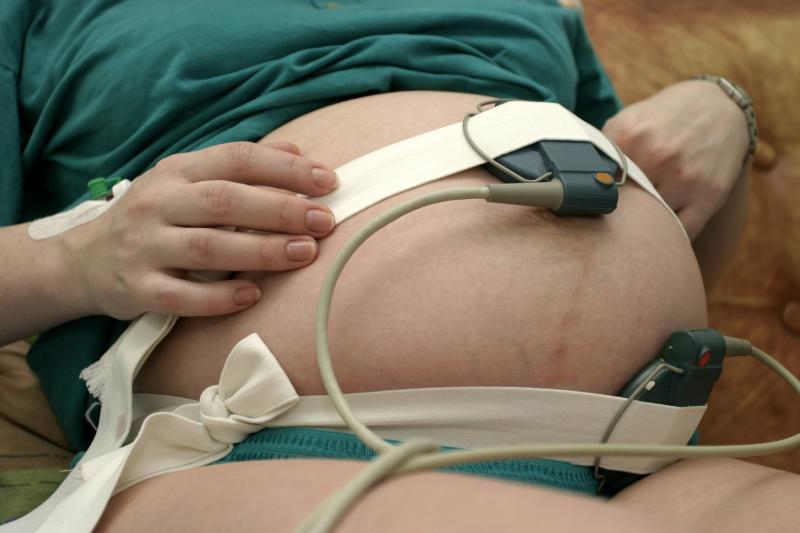
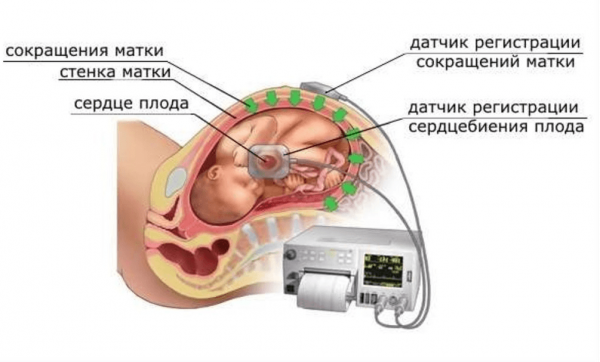
- кардиотокография проводится с 28 акушерской недели и позволяет оценить показатели сердечной деятельности плода через регистрацию движений плода и числа сокращений матки в спокойном состоянии и при раздражителе (резком звуке, введённом окситоцине) определяет возможную тахикардию, замедление или спонтанное увеличение ритма сердцебиений;
Кардиотокограф имеет ультразвуковой (улавливающий движение сердечных клапанов плода) и тензометрический (определяющий сокращения матки) датчики - кардиоинтервалография после 32 недели — это 60-минутная методика компьютерной регистрации сердечного ритма плода и вариантов этого ритма, определения того, как распределяются кардиоинтервалы (временные промежутки при работе сердца плода);
- допплерометрическое исследование кровотока в артерии пуповины и маточных артериях — безопасный и высокоинформативный способ оценки функциональных способностей кровотока, установления величины и расположенности сосудов, скорости и особенностей движения крови по ним в момент сокращения сердца и его расслабления;
Допплерометрия относится к числу ультразвуковых методов, данные которого представляют в виде кривых, которые характеризуют скорость движения крови по сосудам и камерам сердца
- кардиотокография проводится с 28 акушерской недели и позволяет оценить показатели сердечной деятельности плода через регистрацию движений плода и числа сокращений матки в спокойном состоянии и при раздражителе (резком звуке, введённом окситоцине) определяет возможную тахикардию, замедление или спонтанное увеличение ритма сердцебиений;
- Трёхмерное ультразвуковое исследование — более точно, чем двухмерное, особенно при маловодии или неправильных положениях плода в матке (ошибка в массе менее 7% против 21 % двухмерного исследования).
- Ультразвуковая плацентография, кроме определения локализации плаценты, позволяет оценить её структуру и величину, а именно:
- аномалии созревания плаценты:
- преждевременность её созревания (II стадии зрелости до 32 недели и III стадии зрелости плаценты до 36 недели);
- задержка созревания.
- кистозные образования на плодовой стороне плаценты по причине кровоизлияний, размягчения, инфарктов и других изменений;
- толщину плаценты:
- до 20 мм в III триместре беременности — тонким считается детское место с недостаточной массой при нормальных размерах, присущая гестозным изменениям, угрозе прерывания беременности и СЗРП;
- до 50 мм и более — толстоватая при заболеваниях крови и диабете.
- аномалии созревания плаценты:
Видео: врач ультразвуковой диагностики Н. Сергеева об особенностях проведения доплерографии
Современные подходы к терапии СЗРП
- Важным условием выбора правильной тактики лечения является определение причин развития СЗРП. Хронические заболевания должны быть компенсированы до начала лечения патологии.
- Затем решаются проблемы плацентарной недостаточности. Ведущая роль в патогенезе СЗРП отводится ПН, что и определяет развитие терапевтических подходов, направленных на улучшение работы комплекса мать-плацента-плод и воздействия на маточно-плацентарный кровоток и метаболические процессы:
- Физические методы:
- электрорелаксация матки — воздействии на матку через органоспецифические зоны кожи и непосредственно на миометрий через электроды на передней брюшной стенке и на пояснично-крестцовой области. Курс лечения — от 1 до 3 процедур. Не применяется при отслойках проценты и кровотечениях;
- электрофорез с магнием — воздействие постоянного электрического тока и вводимого с его помощью препарата магния через кожную зону живота за 10–15 процедур;
- электроанальгезия через терапию импульсными токами за 10 часовых процедур способна нормализовать сон и успокоить излишние волнения беременной женщины. Ценится за то, что позволяет уменьшить объём медикаментов или вовсе отказаться от успокоительных средств.
- Для нормализации микроциркуляции, склонности к тромбозам и повышенной свёртываемости крови применяют:
- растворы лекарств:
- Инстенон способен снижать сократительную активность миометрия, что также положительно влияет на плацентарный кровоток
- Гексобендин избирательно стимулирует обмен веществ в результате повышения утилизации глюкозы и кислорода вследствие активации анаэробного гликолиза в условиях гипоксии;
- Инфузия растворов, содержащих озон, приводит к мобилизации гуморального и клеточного звеньев противоинфекционной защиты. При инфузии растворенного озона содержание кислорода в крови возрастает на 13%;
- антикоагулянты — это препараты, которые назначаются для лечения и профилактики венозного тромбоза, а также предотвращения осложнений фибрилляции предсердий. Например, Гепарин;
- антиагреганты — подавляют выработку тромбоксана и назначаются для профилактики инсульта и инфаркта. Препараты этого типа сдерживают склеивание тромбоцитов и формирование тромбов. Например, Пентоксифиллин, Курантил, Актовегин. При СЗРП применение актовегина позволяет сократить степень задержки роста плода на 52%;
- уретонизирующие препараты — Синегин.
- растворы лекарств:
- К средствам, улучшающим метаболизм в плаценте и газообмен, удовлетворение потребности в кислороде относятся:
- оксигенотерапия или кислородотерапия;
- гипербарическая оксигенация — это процедура, действие которой направлено на обогащение всех клеток организма кислородом через искусственное повышение артериального давления, за счёт чего кислород быстрее проникает в клетки крови;
- витаминотерапия с восполнением основных необходимых веществ:
- кокарбоксилаза (100 мг в сутки на протяжении 10—15 дней);
- токоферола ацетат (по 100 мг в сутки на протяжении 7—10 дней);
- аскорбиновая кислота (по 0,1 г 3 раза в сутки на протяжении 2 недель);
- фолиевая кислота и другие витамины группы В;
- препараты железа (Ферроплекс, Прегневит) назначают по 1 таблетке 3 раза в сутки для нормализации гемоглобина.
- нестероидные анаболические средства — Цитрамон, Ибупрофен для обезболивания и излечения от головной боли;
- для ликвидации нарушений обмена фосфолипидов между материнским организмом и плодом и улучшения созревания сурфактантной системы лёгких плода используют Эссенциале по 2 капсулы 3 раза в сутки на протяжении 2—3 нед.
- Физические методы:
- Остаётся «резервный» путь терапии — повысить адаптивные возможности тканей в условиях сниженного снабжения кислородом и питательными веществами. Одним из возможных путей коррекции СЗРП, которому в последнее время уделяется много внимания, является применение ноотропных препаратов, например, Пирацетама для улучшения мозгового кровообращения и обменных процессов, восстановления при мозговых нарушениях после гипоксии.
- Коррекция диеты с увеличением доли молочных и мясных продуктов на 50%, чтобы обеспечить рост мышц.
- Изменение режима дня с увеличением продолжительности прогулок и времени отдыха.
Не стоит выискивать в своей беременности признаки отклонений. Вовремя проходите обязательные скрининги, а об остальном позаботятся врачи, назначив при необходимости дополнительные исследования. Действия, зависящие от беременной женщины, должны быть направлены на организацию своего правильного питания и своевременного отдыха.